Жировик на надпочечнике лечение
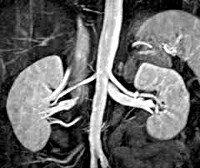
Миелолипома надпочечника — это редкая доброкачественная опухоль, состоящая из липидной ткани и элементов красного костного мозга. Отличается значительными размерами. Вид липомы не перерождается в злокачественную и не является гормонально-активным.

Что такое и опасность
Миелолипома не влияет на продукцию гормонов, отличается медленным ростом. Может вызвать компрессию почки, прочих структур системы.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
В большинстве случаев миелолипома развивается только на одном надпочечнике. Диагностируют всего у 1% пациентов с жировиками. Встречается у мужчин и у женщин в возрасте от 50 до 70 лет.
Небольшая опухоль не представляет угрозы для жизни человека. При значительных размерах может сдавливать соседние органы. При этом нарушается кровоснабжение, развивается некроз. Если диаметр миелолипомы превышает 10 см, возможен самопроизвольный разрыв капсулы. При этом жировая ткань, элементы красного мозга попадают в забрюшинное пространство, развивается внутреннее кровотечение. Это опасное для жизни состояние.
По МКБ-10 заболеванию присвоен код D35,0 – доброкачественные образования эндокринных желез.

Причины и симптомы появления патологии
Причины развития патологического процесса не определены. У лиц с ожирением, эндокринными расстройствами подобные патологии встречаются чаще, чем у прочих категорий пациентов.
Существует несколько теорий о причинах появления миелолипомы:
- Сбой в период эмбрионального развития. Кусочки красного мозга остались в ткани органа. Гормональный дисбаланс в дальнейшем создал условия для формирования липомы.
- Перенос внутрисосудистого субстрата костного мозга в надпочечник по неопределенным причинам.
- Нарушение функции клеток системы кроветворения вследствие бактериальной инфекции, лечения раковых заболеваний оперативным путем, агрессивными препаратами, после обширных термических или химических ожогов.
- Хронический стресс, переутомление в совокупности с нарушением принципов здорового питания.
При незначительных размерах образования симптоматика отсутствует. Миелолипома левого надпочечника или правого обнаруживается случайно во время планового, профилактического осмотра, УЗИ почки, назначенного при обследовании пациента урологом или нефрологом.
При обширных опухолях начинает сдавливать соседние ткани. Может появиться болевой синдром. Обнаруживается кровь в моче, больной ощущает чувство тяжести и дискомфорта. Подобную симптоматику вызывает начавшееся внутреннее кровотечение.
Способы диагностики
Лечение миелолипомы начинается с осмотра врача, анализа жалоб пациента. Заболевание сходно с патологиями почек воспалительного генеза. Потребуется консультация уролога, нефролога, онколога.
В план обследования входят мероприятия:
- Общие анализы мочи, крови, анализ крови на сахар.
- КТ, МРТ – способ обследования позволяет установить диаметр миелолипомы, определить вид и форму, исключить злокачественную природу, метастазы от других образований, оценить степень компрессии соседних органов. Является основным диагностическим инструментом при липоматозе.
- Рентген – используется при невозможности пройти томографию. При давлении органы смещаются по отношению к их нормальному месторасположению, что видно на рентгеновских снимках. Недостатком метода является невозможность оценить размеры липомы, определить вид, мелкие опухоли не определяются.
- УЗИ – исследование показано при подозрении на наличие миелолипомы, вызванной избытком продукции мужских половых гормонов у женщин. По причине особенностей строения тела патологию правого надпочечника диагностировать при помощи УЗИ легче, чем левого.
- Биопсия – тонкоигольная либо пункция толстой иглой. Показана в сомнительных случаях для исключения злокачественной природы.
Тактику обследования разрабатывает врач в зависимости от жалоб пациента.

Особенности лечения почки
Миелолипома почки, надпочечника отличается медленным темпом роста. При незначительных размерах образования показано динамическое наблюдение за состоянием пациента. Длительность этого периода может составлять от 5 до 25 лет.
При больших опухолях, наличии компрессии соседних органов, появлении гематурии единственным способом лечения является оперативное вмешательство. Цель – устранение сдавливания тканей, нормализация кровообращения и общего состояния.
Показания к операции:
- подозрение на начало злокачественного процесса;
- признаки роста липомы;
- воспалительные изменения в тканях вокруг опухоли;
- размеры более 60 мм в диаметре;
- сужение сосудов почки – характерно для миелолипомы левого надпочечника;
- повышение АД, которое не купируется приемом лекарственных препаратов;
- признаки гормонального дисбаланса, ассоциированного с образованием;
- боли, признаки внутреннего кровотечения;
- надпочечная эндокринопатия.
Оперативное вмешательство проводится лапароскопическим способом. Операции в полости назначаются крайне редко при подозрении на злокачественную природу миелолипомы, признаках инвазии в соседние ткани.
Использование лапароскопического метода удаления позволяет сократить срок пребывания в клинике. Уже через 3 часа у пациента наблюдается нормализация активности кишечника, он может принимать пищу. Выписка производится через сутки после хирургических манипуляций.
Оперативное вмешательство на надпочечниках является сложной медицинской процедурой. Связано с расположением органа. Поводом для вынужденного отказа от хирургического вмешательства может быть наличие вторичных метастазов значительного размера.
Осложнения при лапароскопии маловероятны. Возможно вторичное инфицирование, отек, развитие кровотечения. В этом случае следует срочно обратиться в медицинское учреждение.
Прогноз течения заболевания
Прогноз при миелолипоме надпочечника благоприятный. При небольших образованиях оперативное лечение не проводится. Пациент находится под динамическим наблюдением. Консервативная терапия, диета не способствуют регрессу недуга. Больной должен быть информирован о риске разрыва капсулы, чтобы знать, как действовать в таком случае.
При значительных экземплярах проводится оперативное лечение. Результат – отсутствие компрессии, повреждения соседних тканей, удаление опухоли. Последствия зависят от типа, размера, степени повреждения соседних органов – почки, селезенки.
После удаления миелолипомы надпочечника риск рецидива отсутствует. Необходимость в химиотерапии, облучений не показана.
При появлении подозрительной симптоматики обратитесь к нефрологу, урологу и пройдите комплексное обследование. Позволит выявить причину патологического процесса, исключить злокачественную природу опухоли. Затягивая обращение к врачу, вы усугубляете течение заболевания.
Статья прошла проверку редакцией сайта
Источник
Миелолипома надпочечника – это достаточно редкое заболевание, характеризующееся наличием гормонально-неактивной опухоли, состоящей из жировой ткани и элементов процесса гемопоэза. Такое образование отмечается доброкачественностью, и обнаружить его с помощью ультразвукового, цитологического исследования, компьютерной или магнитно-резонансной томографии не составляет труда.

Содержание
- Что такое миелолипома надпочечника
- Причины и симптомы
- Методы диагностики
- Лечение миелолипомы надпочечника
Что такое миелолипома надпочечника
В 80-95% диагноз является безошибочным. Но до сих пор остается открытым вопрос об использовании наиболее оптимального комплекса исследований, который мог бы не только выявлять миелолипому надпочечника, но при этом исключать образование, развивающееся из клеток коры надпочечников и саркому лимфы.
Данное заболевание может возникнуть у пациентов в любом возрасте, но чаще – это люди, которым за 60. Пол больного не имеет значения: данное новообразование встречается как у мужчин, так и у женщин. В 90% случаев диагностирования миелолипомы, новообразование в надпочечнике является односторонним и в 10% — случаются двухстороннее поражение. Иногда опухоль может находиться в других близлежащих органах: в средней части грудной полости, печени, легких, желудке, органах малого таза, селезенке.
Причины и симптомы
Данное заболевание протекает практически бессимптомно. Больной может на протяжении многих лет не подозревать наличие новообразования, которое обнаруживается случайно при обязательном прохождении медицинского обследования.
 Ощущение боли и тяжести происходит лишь при кровоизлиянии в опухоль. При этом наблюдается повышение давления пациента, иногда – незначительное наличие крови в моче.
Ощущение боли и тяжести происходит лишь при кровоизлиянии в опухоль. При этом наблюдается повышение давления пациента, иногда – незначительное наличие крови в моче.
Причина развития новообразования остается неопределенной. В медицине существует определение появления данной опухоли, а именно – патологическое развитие и рост клеток кроветворных тканей, находящихся в строме надпочечника, которая состоит из капсулы и прослойки рыхлой волокнистой соединительной ткани. Предполагаемыми причинами происхождения миелолипомы является:
- Рост клеток костного мозга, оставшихся в надпочечниках с периода эмбрионального развития, на рост которых воздействовали гормональные изменения.
- Перемещение и развитие несвязанного внутрисосудистого субстрата костного мозга в надпочечники.
- Реорганизация клеток кроветворных тканей, претерпевших влияние разрушенных тканей при:
- общем заражении организма патогенными микробами, проникшими в кровь;
- уничтожении ракового новообразования;
- нарушении работы органов и систем при получении обширного ожога.
- Продолжительное нахождение в состоянии нервного и психологического напряжения в комплексе с некачественным питанием.
Как правило, данная опухоль не становится причиной заболеваний, которые вызывает расстройство эндокринных желёз.
Рекомендуем почитать:
- Липофиброз молочной железы что это
- Вирусная нагрузка ВПЧ
- Папиллома мочевого пузыря
Методы диагностики
Существует ряд способов диагностирования миелолипомы надпочечника:
- Анализ крови.
Самым простым и распространенным методом является исследование анализа крови на уровень гормонов.
- КТ.
Этот метод исследования позволяет определить аномальную плотность обследуемого органа, а также уточнить место нахождения новообразования и исключить наличие саркомы.
- Рентген надпочечника.
Образование крупного размера обнаруживается на снимке брюшных органов, сделанном с помощью рентгеновского аппарата. Объемное новообразование смещает органы с их нормального места расположения, что можно заметить на рентгенограмме. Но данный метод диагностики нельзя считать эффективным, так как небольшие по размеру опухоли можно упустить из виду.
- УЗИ.
Ультразвуковое исследование назначают, если существует предположение наличия миелолипомы, которое может обосновываться патологически высоким содержанием мужского полового гормона (андрогена) в крови. Особенно, если исследуемый пациент – женщина. Следует учесть тот факт, что при таком способе диагностирования данного новообразования, патологию правого надпочечника определить проще из-за хорошей акустической проводимости печени.
- МРТ.
 Магнитно-резонансная томография является безошибочным способом диагностирования различных новообразований любого органа человека. Аппарат МР-томограф позволяет получить снимки высокого качества, на которых отображены внутренние органы и ткани, а также различные патологические образования. Сканирование в этом приборе является безопасным, что имеет немаловажное значение для обследуемых пациентов. На снимке томографии миелолипома имеет вид затемненных участков.
Магнитно-резонансная томография является безошибочным способом диагностирования различных новообразований любого органа человека. Аппарат МР-томограф позволяет получить снимки высокого качества, на которых отображены внутренние органы и ткани, а также различные патологические образования. Сканирование в этом приборе является безопасным, что имеет немаловажное значение для обследуемых пациентов. На снимке томографии миелолипома имеет вид затемненных участков.
- Цитологическое исследование клеток опухоли.
Забор материала из образования производится под местной анестезией с помощью длинной тонкой иглы, которая вводится непосредственно в опухоль через небольшой разрез на спине в области нахождения необходимого органа. Эта процедура необходима для анализа на наличие патологических клеток, чтобы исключить раковое заболевание.
- Биопсия.
Пункцию производят похожим образом, как и в биопсии, только более толстой иглой. Но данный метод используется крайне редко для инкурабельных пациентов с целью назначения необходимой химиотерапии.
Лечение миелолипомы надпочечника
Метод лечения данного заболевания зависит от размера и структуры образования, результатов анализов и исследований.
При небольших размерах новообразований (до 5 см) пациента наблюдают без назначения оперативного лечения. Как показала практика, в большинстве случаев, развитие данного заболевания протекает очень медленно, без доставления больному дискомфорта и значительного ущерба для здоровья. Пациент наблюдается у лечащего врача, который сравнивает первичные данные исследований с текущими. Чаще всего, образования увеличиваются в размерах в незначительной мере и непрогрессивно, поэтому не нуждаются в хирургическом удалении. Но при диагностировании миелолипомы, в целях предотвращения ее увеличения, могут назначить лучевую терапию, которая уничтожает конституцию образования и подвергает уменьшению объема опухоли. Продолжительность ведения пациента, без назначения операции, может составлять от пяти до двадцати лет.
Если миелолипома достигла размеров более 5 см, то назначают удаление опухоли с помощью оперативного вмешательства. Операция в таких случаях является необходимостью, так как большой объем новообразования подвергает смещению близлежащих внутренних органов, что может влиять на их правильно функционирование. Чаще всего, страдают от смещения почки и почечные ножки.
Как правило, пациенты, которым назначено оперативное лечение, не проходят специальную подготовку для проведения данной процедуры. Оперативное удаление миелолипомы надпочечника может производиться несколькими способами, в зависимости от размера опухоли и состояния больного:
- Удаление через эндоскопический доступ, то есть введение нескольких хирургических инструментов в один надрез.
- Рассечение брюшной стенки, диафрагмы и стенки грудной клетки (операция проводится при наличии противопоказаний к эндоскопическому внедрению и больших размеров опухоли).
- Ретроперитонеоскопическое оперативное вмешательство, которое проводится в области поясницы. Оно является наиболее распространенным в современной хирургии, которое доставляет наименьшее количество травм.
Операции, проводимые для удаления новообразований на надпочечниках, относятся к разряду сложных из-за глубокого расположения органов в брюшной полости. Вынужденным отказом от оперативного лечения миелолипомы является наличие больших метастаз.
Миелолипома надпочечника никогда не озлокачествляется, поэтому не подвергается рецидиву после ее удаления.
Статья проверена редакцией
Источник

Опухоли надпочечников – доброкачественные или злокачественные очаговые разрастания клеток надпочечников. Могут исходить из коркового или мозгового слоев, иметь разную гистологическую, морфологическую структуру и клинические проявления. Чаще проявляют себя приступообразно в виде адреналовых кризов: дрожание мышц, повышение АД, тахикардия, возбуждение, чувство страха смерти, боли в животе и груди, обильное отделение мочи. В дальнейшем возможно развитие сахарного диабета, нарушений работы почек, нарушение половых функций. Лечение всегда оперативное.
Общие сведения
Опухоли надпочечников – доброкачественные или злокачественные очаговые разрастания клеток надпочечников. Могут исходить из коркового или мозгового слоев, иметь разную гистологическую, морфологическую структуру и клинические проявления. Чаще проявляют себя приступообразно в виде адреналовых кризов: дрожание мышц, повышение АД, тахикардия, возбуждение, чувство страха смерти, боли в животе и груди, обильное отделение мочи. В дальнейшем возможно развитие сахарного диабета, нарушений работы почек, нарушение половых функций. Лечение всегда оперативное.
Патанатомия
Надпочечники – сложные по гистологическому строению и гормональной функции эндокринные железы, образуемые двумя различными в морфологическом и эмбриологическом отношении слоями – наружным, корковым и внутренним, мозговым.
Корой надпочечников синтезируются различные стероидные гормоны:
- минералокортикоиды, участвующие в водно-солевом обмене (альдостерон, 18- оксикортикостерон, дезоксикортикостерон);
- глюкокортикоиды, участвующие в белково-углеводном обмене (кортикостерон, кортизол, 11- дегидрокортикостерон, 11- дезоксикортизол);
- андростероиды, обусловливающие развитие вторичных половых признаков по женскому (феминизация) или мужскому (вирилизация) типам (эстрогены, андрогены и прогестерон в небольших количествах).
Внутренним, мозговым слоем надпочечников вырабатываются катехоламины: дофамин, норадреналин и адреналин, служащие нейромедиаторами, передающими нервные импульсы, и влияющие на обменные процессы. При развитии опухолей надпочечников эндокринная патология определяется поражением того или иного слоя желез и особенностями действия избыточно секретируемого гормона.
Классификация
По локализации новообразования надпочечников делятся на две большие группы, принципиально отличающиеся друг от друга: опухоли коры надпочечников и опухоли мозгового вещества надпочечников. Опухоли наружного кортикального слоя надпочечников – альдостерома, кортикостерома, кортикоэстрома, андростерома и смешанные формы – наблюдаются достаточно редко. Из внутреннего мозгового слоя надпочечников исходят опухоли хромаффинной или нервной ткани: феохромоцитома (развивается чаще) и ганглионеврома. Опухоли надпочечников, исходящие из мозгового и коркового слоя, могут быть доброкачественными или злокачественными.
Доброкачественные новообразования надпочечников, как правило, небольших размеров, без выраженных клинических проявлений и являются случайными находками при обследовании. При злокачественных опухолях надпочечников наблюдается быстрое увеличение размеров новообразований и выраженные симптомы интоксикации. Встречаются первичные злокачественные опухоли надпочечников, исходящие из собственных элементов органа, и вторичные, метастазирующие из других локализаций.
Кроме того, первичные опухоли надпочечников могут быть гормонально-неактивными (инциденталомы или «клинически немые» опухоли) или продуцирующими в избытке какой-либо гормон надпочечника, т. е. гормонально-активными.
- Гормонально-неактивные новообразования надпочечников чаще доброкачественны (липома, фиброма, миома), с одинаковой частотой развиваются у женщин и мужчин любых возрастных групп, обычно сопутствуют течению ожирения, гипертензии, сахарного диабета. Реже встречаются злокачественные гормонально-неактивные опухоли надпочечников (меланома, тератома, пирогенный рак).
- Гормонально-активными опухолями коркового слоя надпочечников являются альдостерома, андростерома, кортикоэстрома и кортикостерома; мозгового слоя – феохромоцитома. По патофизиологическому критерию опухоли надпочечников подразделяются на:
- вызывающие нарушения водно-солевого обмена – альдостеромы;
- вызывающие метаболические нарушения – кортикостеромы;
- новообразования, оказывающие маскулинизирующее действие – андростеромы;
- новообразования, оказывающие феминизирующее действие – кортикоэстромы;
- новообразования со смешанной обменно-вирильной симптоматикой – кортикоандростеромы.
Наибольшее клиническое значение имеют гормоносекретирующие опухоли надпочечников.
Симптомы опухолей надпочечников
Опухоли надпочечников, протекающие без явлений гиперальдостеронизма, гиперкортицизма, феминизации или вирилизации, вегетативных кризов развиваются бессимптомно. Как правило, они выявляются случайно при выполнении МРТ, КТ почек или УЗИ брюшной полости и ретроперитонеального пространства, выполняемых по поводу других заболеваний.
Альдостерома
Продуцирующая альдостерон опухоль надпочечников, исходящая из клубочковой зоны коры и вызывающая развитие первичного альдостеронизма (синдрома Конна). Альдостерон осуществляет в организме регуляцию минерально-солевого обмена. Избыток альдостерона вызывает гипертензию, мышечную слабость, алкалоз (ощелачивание крови и тканей) и гипокалиемию. Альдостеромы могут быть одиночными (в 70-90% случаев) и множественными (10-15%), одно- или двусторонними. Злокачественные альдостеромы встречаются у 2-4% пациентов.
Альдостеромы проявляются тремя группами симптомов: сердечно-сосудистыми, почечными и нервно-мышечными. Отмечаются стойкая артериальная гипертензия, не поддающаяся гипотензивной терапии, головные боли, одышка, перебои в сердце, гипертрофия, а затем дистрофия миокарда. Стойкая гипертензия приводит к изменениям глазного дна (от ангиоспазма до ретинопатии, кровоизлияниям, дегенеративным изменениям и отеку диска зрительного нерва).
При резком выбросе альдостерона может развиваться криз, проявляющийся рвотой, сильнейшей головной болью, резкой миопатией, поверхностными дыхательными движениями, нарушением зрения, возможно – развитием вялого паралича или приступа тетании. Осложнениями криза могут служить острая коронарная недостаточность, инсульт. Почечные симптомы альдостеромы развиваются при резко выраженной гипокалиемии: появляются жажда, полиурия, никтурия, щелочная реакция мочи.
Нервно-мышечные проявления альдостеромы: мышечная слабость различной степени выраженности, парестезии и судороги – обусловлены гипокалиемией, развитием внутриклеточного ацидоза и дистрофией мышечной и нервной ткани. Бессимптомное течение альдостеромы встречается у 6-10 % пациентов с данным видом опухолей надпочечников.
Глюкостерома
Глюкостерома, или кортикостерома – продуцирующая глюкокортикоиды опухоль надпочечников, исходящая из пучковой зоны коры и вызывающая развитие синдрома Иценко-Кушинга (ожирения, артериальной гипертензии, раннего полового созревания у детей и раннего угасания половой функции у взрослых). Кортикостеромы могут иметь доброкачественное течение (аденомы) и злокачественное (аденокарциномы, кортикобластомы). Кортикостеромы – самые распространенные опухоли коры надпочечников.
Клиника кортикостеромы соответствует проявлениям гиперкортицизма (синдрома Иценко-Кушинга). Развивается ожирение по кушингоидному типу, гипертензия, головная боль, повышенная мышечная слабость и утомляемость, стероидный диабет, половая дисфункция. На животе, молочных железах, внутренних поверхностях бедер отмечается появление стрий и петехиальных кровоизлияний. У мужчин развиваются признаки феминизации – гинекомастия, гипоплазия яичек, снижение потенции; у женщин, напротив, признаки вирилизации – мужской тип оволосения, понижение тембра голоса, гипертрофия клитора.
Развивающийся остеопороз служит причиной компрессионного перелома тел позвонков. У четверти пациентов с данной опухолью надпочечников выявляется пиелонефрит и мочекаменная болезнь. Нередко отмечается нарушение психических функций: депрессия или возбуждение.
Кортикоэстерома
Продуцирующая эстрогены опухоль надпочечников, исходящая из пучковой и сетчатой зон коры и вызывающая развитие эстроген-генитального синдрома (феминизации и половой слабости у мужчин). Развивается редко, обычно у молодых мужчин, чаще носит злокачественный характер и выраженный экспансивный рост.
Проявления кортикоэстеромы у девочек связаны с ускорением физического и полового развития (увеличением наружных половых органов и молочных желез, оволосением лобка, ускорением роста и преждевременным созреванием скелета, влагалищными кровотечениями), у мальчиков – с задержкой полового развития. У взрослых мужчин развиваются признаки феминизации – двусторонняя гинекомастия, атрофия полового члена и яичек, отсутствие роста волос на лице, высокий тембр голоса, распределение жировых отложений на теле по женскому типу, олигоспермия, снижение или утрата потенции. У пациенток-женщин эта опухоль надпочечников симптоматически никак себя не проявляет и сопровождается только увеличением концентрации в крови эстрогенов. Чисто феминизирующие опухоли надпочечников довольно редки, чаще они носят смешанный характер.
Андростерома
Продуцирующая андрогены опухоль надпочечников, исходящая их сетчатой зоны коры или эктопической надпочечниковой ткани (забрюшинной жировой клетчатки, яичников, широкой связки матки, семенных канатиков и др.) и вызывающая развитие андроген-генитального синдрома (раннего полового созревания у мальчиков, псевдогермафродитизма у девочек, симптомов вирилизации у женщин). В половине случаев андростеромы злокачественны, метастазируют в легкие, печень, забрюшинные лимфоузлы. У женщин развивается в 2 раза чаще, обычно в возрастном диапазоне от 20 до 40 лет. Андростеромы являются редкой патологией и составляют от 1 до 3% всех опухолей.
Андростеромы, характеризующиеся избыточной продукцией андрогенов опухолевыми клетками (тестостерона, андростендиона, дегидроэпиандростерона и др.), вызывают развитие анаболического и вирильного синдрома. При андростероме у детей отмечается ускоренное физическое и половое развитие – быстрый рост и мышечное развитие, огрубение тембра голоса, появление угревой сыпи на туловище и лице. При развитии андростеромы у женщин появляются признаки вирилизации – прекращение менструаций, гирсутизм, снижение тембра голоса, гипотрофия матки и молочных желез, гипертрофия клитора, уменьшение подкожно-жирового слоя, повышение либидо. У мужчин проявления вирилизма выражены меньше, поэтому эти опухоли надпочечников часто являются случайными находками. Возможна секреция андростеромой и глюкокортикоидов, что проявляется клиникой гиперкортицизма.
Феохромоцитома
Продуцирующая катехоламины опухоль надпочечников, исходящая из хромаффинных клеток мозговой ткани надпочечников (в 90%) или нейроэндокринной системы (симпатических сплетений и ганглиев, солнечного сплетения и т. д.) и сопровождающаяся вегетативными кризами. Морфологически чаще феохромоцитома носит доброкачественное течение, ее озлокачествление наблюдается у 10% пациентов, обычно с вненадпочечниковой локализацией опухоли. Феохромоцитома встречается у женщин несколько чаще, преимущественно в возрасте от 30 до 50 лет. 10 % данного вида опухолей надпочечников носят семейный характер.
Развитие феохромоцитомы сопровождается опасными гемодинамическими нарушениями и может протекать в трех формах: пароксизмальной, постоянной и смешанной. Течение наиболее частой пароксизмальной формы (от 35 до 85%) проявляется внезапной, чрезмерно высокой артериальной гипертензией (до 300 и выше мм рт. ст.) с головокружением, головной болью, мраморностью или бледностью кожных покровов, сердцебиением, потливостью, загрудинными болями, рвотой, дрожью, чувством паники, полиурией, подъемом температуры тела. Приступ пароксизма провоцируется физическим напряжением, пальпацией опухоли, обильной едой, алкоголем, мочеиспусканием, стрессовыми ситуациями (травмами, операцией, родами и др.).
Пароксизмальный криз может длиться до нескольких часов, повторяемость кризов – от 1 в течение нескольких месяцев до нескольких в день. Криз прекращается быстро и внезапно, артериальное давление приходит к исходной величине, бледность сменяется покраснением кожных покровов, наблюдаются обильное потоотделение и секреция слюны. При постоянной форме феохромоцитомы отмечается стойко повышенное артериальное давление. При смешанной форме данной опухоли надпочечников феохромоцитомные кризы развиваются на фоне постоянной артериальной гипертензии.
Осложнения
Среди осложнений доброкачественных опухолей надпочечников встречается их малигнизация. Злокачественные опухоли надпочечников метастазируют в легкие, печень, кости. При тяжелом течении феохромоцитомный криз осложняется катехоламиновым шоком – неуправляемой гемодинамикой, беспорядочной сменой высоких и низких показателей АД, не поддающихся консервативной терапии. Катехоламиновый шок развивается в 10% случаев, чаще у пациентов детского возраста.
Диагностика
Современная эндокринология располагает такими методами диагностики, которые не только позволяют диагностировать опухоли надпочечника, но и устанавливать их вид и локализацию. Функциональная активность опухолей надпочечников определяется по содержанию в суточной моче альдостерона, свободного кортизола, катехоламинов, гомованилиновой и ванилилминдальной кислоты.
При подозрении на феохромоцитому и кризовых подъемах АД мочу и кровь на катехоламины забирают сразу после приступа или во время него. Специальные пробы при опухолях надпочечников предусматривают забор крови на гормоны до и после приема лекарств (проба с каптоприлом и др.) или измерение АД до и после приема препаратов (пробы с клонидином, тирамином и тропафеном).
Гормональную активность опухоли надпочечников можно оценить, используя селективную надпочечниковую флебографию – рентгенконтрастную катетеризацию надпочечниковых вен с последующим забором крови и определением в ней уровня гормонов. Исследование противопоказано при феохромоцитоме, т. к. может спровоцировать развитие криза. Размеры и локализацию опухоли надпочечников, наличие отдаленных метастазов оценивают по результатам УЗИ надпочечников, КТ или МРТ. Эти диагностические методы позволяют выявить опухоли- инциденталомы диаметром от 0,5 до 6 см.

КТ ОБП/ЗП. Аденомы обоих надпочечников.
Лечение опухолей надпочечников
Гормонально-активные опухоли надпочечников, а также новобразования диаметром более 3 см, не проявляющие функциональной активности, и опухоли с признаками малигнизации лечатся хирургически. В остальных случаях возможен динамический контроль за развитием опухоли надпочечника. Операции по поводу опухолей надпочечников проводятся из открытого или лапароскопического доступа. Удалению подлежит весь пораженный надпочечник (адреналэктомия – удаление надпочечника), а при злокачественной опухоли – надпочечник вместе с близрасположенными лимфоузлами.
Наибольшую сложность представляют операции при феохромоцитоме из-за большой вероятности развития тяжелых нарушений гемодинамики. В этих случаях уделяется большое внимание предоперационной подготовке пациента и выбору анестезиологического пособия, направленных на купирование феохромоцитомных кризов. При феохромоцитомах применяется также лечение с помощью внутривенного введения радиоактивного изотопа, вызывающего уменьшение в размерах опухоли надпочечника и имеющихся метастазов.
Лечение некоторых видов опухолей надпочечников хорошо поддается химиотерапии (митотаном). Купирование феохромоцитомного криза проводится внутривенной инфузией фентоламина, нитроглицерина, натрия нитропруссида. При невозможности купирования криза и развитии катехоламинового шока показана экстренная операция по жизненным показаниям. После оперативного удаления опухоли вместе с надпочечником врач-эндокринолог назначает постоянную заместительную терапию гомонами надпочечников.
Прогноз
Своевременное удаление доброкачественных опухолей надпочечников сопровождается благоприятным для жизни прогнозом. Однако после удаления андростеромы у пациентов нередко отмечается низкорослость. У половины пациентов, перенесших операцию по поводу феохромоцитомы, сохраняются умеренная тахикардия, гипертензия (постоянная или транзиторная), поддающиеся лекарственной коррекции. При удалении альдостеромы артериальное давление приходит в норму у 70% пациентов, в 30% случаев сохраняется умеренная гипертония, хорошо откликающаяся на гипотензивную терапию.
После удаления доброкачественной кортикостеромы регресс симптоматики отмечается уже через 1,5-2 мес.: изменяется внешность пациента, приходят в норму АД и обменные процессы, бледнеют стрии, нормализуется половая функция, исчезают проявления стероидного сахарного диабета, снижается масса тела, уменьшается и исчезает гирсутизм. Злокачественные опухоли надпочечников и их метастазирование прогностически крайне неблагоприятны.
Профилактика
Поскольку причины развития опухолей надпочечников до конца не установлены, профилактика сводится к предупреждению рецидивов удаленных опухолей и возможных осложнений. После адреналэктомии необходимы контрольные обследования пациентов эндокринологом 1 раз в 6 мес. с последующей коррекцией терапии в зависимости от самочувствия и результатов исследований.
Пациентам после адреналэктомии по поводу опухолей надпочечников противопоказаны физические и психические нагрузки, употребление снотворных средств и алкоголя.
Источник

