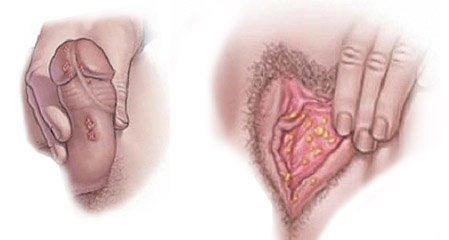
Заболевания шейки матки ассоциированные с впч

Работаем вместе для вашего здоровья!
ЗАПИСЬ НА ПРИЁМ
Оставьте свои данные и наш администратор свяжется с Вами в ближайшее время
ЗАДАТЬ ВОПРОС ВРАЧУ
Задайте свой вопрос и специалист ответит Вам в ближайшее время
Регистрация на конференцию
Введите данные для регистрации на конференцию.
Отзывы и предложения
Оставьте свой отзыв или напишите предложение
Клиника ООО «АРС Медика плюс» г. Калининград
Черепанова М.А.
За последние 10-15 лет, уровень заболеваемости и смертности на фоне рака шейки матки значительно возрос и продолжает расти, поэтому так актуально знание алгоритмов диагностики и ведения женщин разного возраста с различной степенью поражения цервикального эпителия.
Комплексная профилактика и борьба с РШМ
Первичная:устранение факторов риска и вакцинация против ВПЧ (вируса папиломы человека).
Вторичная:цервикальный скрининг и лечение выявленных предраковых заболеваний ШМ (шейки матки).
Третичная: лечение РШМ (рака шейки матки) и паллиативная помощь.
- % популяции.
Клинические проявления ВПЧ-ассоциированных заболеваний шейки матки
Морфологическая классификация изменений цервикального эпителия (ВОЗ, Bethesdasystem, 2002г.)
То ,что вы можете увидеть в заключении цитологического мазка с шейки матки.
Стадии прогрессирования заболевания:
- инфицирование ВПЧ, койлоцитоз, или спустя месяцы — CIN I: плоскоклеточные и интраэпителиальные поражения низкой степени риска (ASCUS, LSIL);
- спустя годы — CIN II и CIN III: плоскоклеточные и интраэпителиальные поражения высокой степени риска (HSIL);
- спустя десятилетия — рак.Морфологическая классификация изменений цервикального эпителия (ВОЗ, Bethesdasystem, 2002г.)
I группая форма: бессимптомное вирусоносительство.
Субклинические формы:
- плоские кондиломы: типичная структура с множественными койлоцитами;
- малые формы: поражение метапластического эпителия с единичными койлоцитами (небольшая пунктуация и легкая мозаика);
- кондиломатозный цервицит/вагинит.
II группа
Клиническая форма
Интраэпителиальная неоплазия ШМ (LSIL, HSIL), вызванная онкогенными типами ВПЧ высокого риска и преинвазивный рак in situ.
При выборе метода цитологического исследования, предпочтение отдается жидкостному методу.
Преимущества жидкостной цитологии: улучшенное качество материала, длительный срок хранения биоматериала, можно приготовить несколько цитологических препаратов, приготовление стандартизированного монослойного мазка, стандартизированные методики окрашивания.
Диагностика ВПЧ:
мазок из цервикального канала на ВПЧ высокого онкогенного риска , скрининг 14 типов. ( причем типирование обязательно, потому что существую
Кольпоскопия
Желательно использовать этот метод как скрининг ежегодно .
Задачи: оценка состояния эпителия ШМ и влагалища, выявление очага поражения, дифференциация доброкачественных изменений от подозрительных, прицельная биопсия (в 25% случаев без контроля кольпоскопии не позволяет обнаружить интраэпителиальные поражения).
Тактика ведения ASCUS при ВПЧ+ у женщин 25+ лет
Нормальная кольпоскопическая картина → кольпоскопия + (ВПЧ + цитология) ежегодно.
Аномальная кольпоскопическая картина → биопсия и лечение.
Важно!! Необходимость лечения ИППП и восстановления микробиоценоза влагалища ( иследование микробиоценоза методом Фемофлор более информативно)
* У многих женщин с интраэпителиальными неоплазиями обнаруживается воспаление, которое способствует утяжелению процесса или маскирует имеющиеся изменения в сторону ложно+ или ложно- результатов.
* Выявлена взаимосвязь между тяжестью заболевания с распространенностью разнообразных микробиомов и низким уровнем lactobacillus spp.
* Роль других инфекций в развитии папилломавирусной инфекции
- Вызывают иммунодефицит, снижая противовирусную защиту.
- Способствуют персистенции ВПЧ в клетках эпителия.
ВПЧ и иммунитет
Течение ВПЧ-инфекции (персистенция и развитие до клинически значимых форм или регресс) зависит от активности иммунной системы.
* Согласно данным исследований, очень ограниченное количество лекарственных средств имеют доказанный эффект в отношении CIN и ВПЧ.
* Пациентки с CIN 3 и карциномой должны быть консультированы онкогинекологом .
* Папилломавирусная инфекция у беременных женщин (поражения ШМ)
- При наличии поражения ШМ LSIL у беременных женщин проводится кольпоскопия (предпочтительно, но допустимо отсрочить до 6 недель и провести после родов).
2. При отсутствии LSIL по данным кольпоскопии — обследование после родов.
3. При наличии LSIL — ведение согласно клиническим рекомендациям.
Источник
За последние 10-15 лет, уровень заболеваемости и смертности на фоне рака шейки матки значительно возрос и продолжает расти, поэтому так актуально знание алгоритмов диагностики и ведения женщин разного возраста с различной степенью поражения цервикального эпителия. В данном материале эти алгоритмы подробно представлены. Кроме этого вы узнаете какими бывают клинические проявления ВПЧ-ассоциированных заболеваний шейки матки; чем отличаются LSIL и HSIL; в каких случаях предпочтительнее провести аблацию, а в каких петлевую электроэксцизию.
Комплексная профилактика и борьба с РШМ
Первичная: устранение факторов риска и вакцинация против ВПЧ (вируса папиломы человека).
Вторичная: цервикальный скрининг и лечение выявленных предраковых заболеваний ШМ (шейки матки).
Третичная: лечение РШМ (рака шейки матки) и паллиативная помощь.
Вторичная профилактика РШМ — выявление и устранение предраковых заболеваний и выявление злокачественных опухолей на ранних стадиях
Основана на скрининге
- Организованный — охват не менее 80% популяции (позволяет снизить смертность от РШМ на 70%).
- Оппортунистический — только 30% популяции.
Клинические проявления ВПЧ-ассоциированных заболеваний шейки матки
I группа
Латентная форма: бессимптомное вирусоносительство.
Субклинические формы:
- плоские кондиломы: типичная структура с множественными койлоцитами;
- малые формы: поражение метапластического эпителия с единичными койлоцитами (небольшая пунктуация и легкая мозаика);
- кондиломатозный цервицит/вагинит.
II группа
Клиническая форма
Интраэпителиальная неоплазия ШМ (LSIL, HSIL), вызванная онкогенными типами ВПЧ высокого риска и преинвазивный рак in situ.
Морфологическая классификация изменений цервикального эпителия (ВОЗ, Bethesdasystem, 2002г.)
Стадии прогрессирования заболевания:
- инфицирование ВПЧ, койлоцитоз, или спустя месяцы — CIN I: плоскоклеточные и интраэпителиальные поражения низкой степени риска (ASCUS, LSIL);
- спустя годы — CIN II и CIN III: плоскоклеточные и интраэпителиальные поражения высокой степени риска (HSIL);
- спустя десятилетия — рак.
Показания к проведению цитологического исследования мазков с экто- и эндоцервикса
- Все женщины 25−65 лет, которым никогда не проводилось цитологическое исследование или проводилось более 3-х лет назад.
- Наличие патологии шейки матки при осмотре в зеркалах.
- Несоответствие последнего мазка требованиям или наличие незначительных изменений (через 6−12 месяцев).
- Наличие кровянистых выделений: межменструальных, посткоитальных, в постменопаузе.
Цитопатическое действие ВПЧ наэпителиальные клетки
Начальные изменения:
- койлоцитоз — вокруг крупного ядра койлоцитов имеется зона просветления, в цитоплазме — многочисленные вакуоли, выраженная базофилия;
- дискератоз — нарушен процесс ороговения, выражающийся в патологической кератинизации отдельных эпителиальных клеток.
LSIL (CIN1): интраэпителиальная неоплазия низкой степени.
Промежуточные и поверхностные клетки с несколько укрупненными гиперхромными ядрами и неравномерной структурой хроматина. В цитоплазме — вакуольная дегенерация. Встречаются двухъядерные клетки и фигуры митоза.
HSIL (CIN2, CIN3): интраэпителиальная неоплазия высокой степени.
CIN2
Клетки всех слоев с преобладанием промежуточных и парабазальных с умеренно выраженным полиморфизмом и увеличением ядер, более грубой зернистой структурой ядерного хроматина. Цитоплазма клеток четко очерченная, базофильная.
CIN3
Парабазальные и промежуточные клетки с клеточным и ядерным полиморфизмом. Ядерно-цитоплазматическое соотношение изменяется в сторону ядра. Ядра гиперхромные, структура хроматина в них зернистая и местами неравномерна.
В настоящее время классификация CIN используется только для гистологического диагноза.
При выборе метода цитологического исследования, предпочтение отдается жидкостному методу.
Преимущества жидкостной цитологии: улучшенное качество материала, длительный срок хранения биоматериала, можно приготовить несколько цитологических препаратов, приготовление стандартизированного монослойного мазка, стандартизированные методики окрашивания.
ASCUS
Это атипичные клетки плоского эпителия неясного значения: аномальные клетки, которые нелегко классифицировать как реактивные или предраковые.
Женщины с ASCUS требуют наблюдения (в 20% случаев после тщательного исследования обнаруживается дисплазия).
Кольпоскопия
Это не метод скрининга. Количество пациентов, которым выполняется кольпоскопия, должно быть ограничено.
Показания: аномальные результаты цитологического исследования, наличие подозрительных визуальных аномалий, выявление ВПЧ ВКР (высокого канцерогенного риска).
Задачи: оценка состояния эпителия ШМ и влагалища, выявление очага поражения, дифференциация доброкачественных изменений от подозрительных, прицельная биопсия (в 25% случаев без контроля кольпоскопии не позволяет обнаружить интраэпителиальные поражения).
Классификация кольпоскопической картины
По международной терминологии (принятой на 7-м всемирном съезде по патологии ШМ и кольпоскопии (IFCPC) в Риме, пересмотрена в 2001 и 2014 гг.).
I. Нормальные кольпоскопические картины
- Оригинальный многослойный плоский эпителий.
- Цилиндрический эпителий.
- Нормальная зона трансформации (ЗТ).
Именно ЗТ является наиболее уязвимой для проникновения ВПЧ, поэтому должна оцениваться тщательно.
Признаки ЗТ: переходный эпителий различной степени зрелости, открытые и закрытые железы.
Кольпоскопическая картина
- Адекватная: видна граница (стык) между плоским и цилиндрическим эпителием (внешняя и внутренняя) — тип1.
- Неадекватная: видна внешняя граница — тип 2, стык не виден — тип 3.
В ряде случаев, когда зона стыка находится внутри цервикального канала, ее можно визуализировать отделением боковых губ ШМ палочками с хлопковым наконечником или пинцетом.
При кольпоскопии необходимо определить, является ли ЗТ нормальной или атипичной.
Компоненты нормальной ЗТ
- Островки цилиндрического эпителия.
- Открытые железы (углубления); закрытые железы (ovuli Nabothi).
Компоненты атипичной ЗТ
- 1 степень тяжести: тонкий ацето-белый эпителий, тонкие мозаика и пунктация, нерегулярные географические границы.
- 2 степень тяжести: плотный ацето-белый эпителий, быстрое появление ацетообразования, четкая граница, знак гребня, грубые мозаика и пунктация, возвышающиеся отверстия желез.
II. Аномальные кольпоскопические результаты с локализацией изменений в пределах или вне зоны трансформации
Атипичная ЗТ 1 (LSIL) и 2 (HSIL) степени тяжести.
Аномальные признаки LSIL
- Нежный ацето-белый эпителий.
- Нежные мозаика и пунктация.
- Йод-негативная зона (с частичным прокрашиванием).
Особенности
- 28% женщин с LSIL имеют CIN 2, 3, поэтому проведение биопсии в этом случае является необходимым.
- 20% LSIL ассоциировано с ВПЧ низкого онкогенного типа.
- Все методы диагностики — низкоинформативные.
- Регресс — 6−9 месяцев, прогресс 4−16%.
- Время наблюдения — не более 2-х лет.
Клинические проявления HSIL
Аналогичны таковым при LSIL, но имеют более грубый характер: плотный АБЭ, нерегулярная грубая мозаика (булыжная мостовая), йоднегативная зона с резкими краями и высокой контрастностью.
III. Кольпоскопическая картина, подозрительная на инвазивную карциному
В первую очередь, отмечается выраженная измененность сосудов шейки матки.
Атипичные сосуды
- Измененная форма: короткие, искривленные, разной толщины с неравномерным просветом.
- Разветвленная неоднородная структура.
- Отсутствие реакции на тест с раствором уксуса.
- Ломкость сосудов (контактные кровотечения).
IV. Неудовлетворительная (сомнительная) кольпоскопия
- Граница эпителиев не визуализируется.
- Деформация.
- Сильное воспаление или атрофия.
- ШМ не визуализируется.
V. Другие результаты (смешанные)
- Не белая микропапиллярная поверхность.
- Экзофитная кондилома.
- Кератоз (лейкоплакия тонкая и толстая).
- Воспаление, атрофия, язва, децидуоз, полип, прочие.
Биопсия ШМ
Проводится из участков экзоцервикса (и других локусов) в области наиболее измененного эпителия с захватом участка здоровой ткани (под контролем кольпоскопа) с целью уточнения морфологических критериев поражения.
Показания: выраженные аномальные кольпоскопические картины, положительный ВПЧ-тест на высокоонкогенные типы, аномальная цитограмма, расхождение результатов цитологии и расширенной кольпоскопии.
Противопоказания: воспалительные процессы нижних отделов гениталий.
Методы: ножевая, специальными биопсийными щипцами, электрохирургическая биопсия петлей.
Тип ЗТ и биопсия
Тип 1 — прицельная биопсия.
Тип 2 — петлевая электроэксцизия/прицельная биопсия.
Тип 3 — петлевая электроэксцизия.
Материал после биопсии должен быть достаточного размера (не менее 3 мм), удовлетворительного качества без следов ожога. Должен быть фиксирован в максимально короткие сроки после процедуры, до его высыхания.
Требования к проведению биопсии методом петлевой электроэксцизии
- Перед вмешательством необходимо расширить ЦК до 6 мм.
- После выполнения эксцизии из канала ШМ взять соскоб для морфологического исследования адекватности границы иссечения.
- Подбор энергии для избегания коагуляции границ среза.
- Контроль заживления проводится через 2−3 недели и 1−1,5 месяца после операции.
Детали, которые уточняются в расшифровке морфологического исследования
- Дифференцировка эпителия, подразумевающая структурные различия между слоями клеток.
- Факт ороговения и его степень.
- Состояние ядра и цитоплазмы, формы и размеров клеточных элементов, присутствие атипии.
- Митозы — активность деления.
- Наличие воспаления и лейкоцитарной инфильтрации в результате инфекции.
- Состояние базальной мембраны, распространение за ее границы атипичных клеток.
- Состояние сосудов.
- Расположение и особенности ЗТ, наличие метаплазии.
Тактика ведения ASCUS при ВПЧ+ у женщин 25+ лет
Нормальная кольпоскопическая картина → Ко-тест (ВПЧ + цитология) через 1 год:
- При ASCUS- и ВПЧ-, женщина выбывает в обычный 5-летний скрининг.
- При ASCUS- и ВПЧ+ или ASCUS+ и ВПЧ- → Ко-тест через год.
- При ASCUS+ и ВПЧ+, определяется белок р16. При его отрицательном значении Ко-тест через год, при положительном — биопсия и лечение.
Аномальная кольпоскопическая картина → биопсия и лечение.
Необходимость лечения ИППП и восстановления микробиоценоза влагалища
У многих женщин с интраэпителиальными неоплазиями обнаруживается воспаление, которое способствует утяжелению процесса или маскирует имеющиеся изменения в сторону ложно+ или ложно- результатов.
Выявлена взаимосвязь между тяжестью заболевания с распространенностью разнообразных микробиомов и низким уровнем lactobacillus spp.
Роль других инфекций в развитии папилломавирусной инфекции
- Вызывают иммунодефицит, снижая противовирусную защиту.
- Способствуют персистенции ВПЧ в клетках эпителия.
Тактика ведения LSIL
Тактику ведения определяет: тип и размеры ЗТ, наличие или отсутствие рецидивов, возраст и репродуктивные планы, состояние иммунной системы, сопутствующие заболевания.
Наблюдение
- Наблюдение: повтор ПАР-теста через 6−12 месяцев (регресс в 60% случаев в течение 2 лет).
- Triage: ВПЧ+ — более активная тактика, ВПЧ- — наблюдательная.
Лечение (показания к активной тактике)
- Большая З. Т..
- Неудовлетворительная кольпоскопическая картина, ЗТ тип 3.
- Персистенция CIN I более 18 месяцев.
- Женщины старше 35 лет.
- Невозможность наблюдения.
Показания и условия для аблации
- Небольшая З. Т. с аномальным эпителием на экзоцервиксе при удовлетворительной кольпоскопии (ЗТ полностью визуализируется).
- Отсутствие позитивных данных цитологии из цервикального канала (нет данных о железистой патологии и инвазии).
- Нет расхождения данных цитологии и гистологии (множественная точечная биопсия).
- Возраст — моложе 30 лет.
- Планирование беременности.
Показания для эксцизии
- Неудовлетворительная кольпоскопическая картина ЗТ тип 3.
- Крупные поражения.
- Возраст ˃ 35 лет;
- Расхождение данных гистологии и цитологии.
Аргоноплазменная аблация ШМ — предпочтительный метод
Это воздействие на ткани плазмой, формируемой ионизированным аргоном.
Достоинства:
- отсутствие непосредственного контакта электрода с тканью, что исключает ее налипание на электрод и его микробное обсеменение;
- контролируемая глубина коагуляции — от 0,5 и до 3 мм;
- быстрый на надежный гемостаз при капиллярных кровотечениях;
- аргон вытесняет кислород — не обугливаются ткани, что способствует быстрому заживлению послеоперационной раны;
- отсутствует задымленность — хорошая визуализация операционного поля.
Показания: гиперкератоз (поражения не глубже 2 мм), эктропион, плоские и мелкие остроконечные кондиломы, CIN 1 (при ЗТ 1 типа).
Противопоказания: наличие водителя кардиоритма.
Для визуализации патологически измененной зоны — проба Шиллера.
Европейские стандарты качества лечения CIN
Аблация неприменятся при неудовлетворительной визуализации ЗТ, наличии данных о железистой патологии и инвазивном заболевании, расхождении в данных цитологии и гистологии.
Криотерапия используется только при LSIL.
Эксцизия является предпочтительной ввиду возможности наилучшей гистологической оценки по сравнению с консервативными методами.
ВПЧ и иммунитет
Течение ВПЧ-инфекции (персистенция и развитие до клинически значимых форм или регресс) зависит от активности иммунной системы.
Нормативно-правовая база применения иммунотропных/противовирусных препаратов
- КР РОАГ, МЗ РФ 2017 г. — лечение патогенетически оправдано в дополнение к эксцизии. Показан ряд положительных результатов в отношении инозин пранобекса, интерферонов и некоторых других препаратов в исследованиях с низким уровнем доказательности.
- Приказ 572н (Приложение № 20) — интерфероны.
- РЛС (по состоянию на 23.08.2017): разрешено использование препаратов, зарегистрированных на территории РФ в соответствии с инструкцией по медицинскому применению.
Согласно данным исследований, очень ограниченное количество лекарственных средств имеют доказанный эффект в отношении CIN и ВПЧ.
Общие подходы к ведению женщин с HSIL
Выжидательная тактика
- Беременные женщины.
- Очень молодые пациентки с CIN 2 при небольшом поражении и удовлетворительной кольпоскопии.
Пациенток с CIN 3 и карциномой следует направить к онкологу.
При отсутствии других показаний для гистерэктомии, данная процедура считается неприемлемой в качестве первичной терапии для CIN 2 и 3.
Поскольку нет доказанных приоритетных консервативных методов лечения HSIL, петлевая эксцизия является предпочтительной ввиду возможности наилучшей гистологической оценки.
Ведение женщин
- Петлевая электроэксцизия (ПЭЭ). Ткань удаляется на глубину не менее 6 мм.
2. Аблация применяется редко и только при ситуациях:
- визуализация ЗТ на кольпоскопии;
- нет данных о железистой патологии, инвазивном заболевании и атипии желез;
- нет расхождения данных гистологии и цитологии.
Требования кпроведению:
- возраст ˃30 лет;
- выраженная аномальная кольпоскопическая картина;
- аномальная картина без четких границ у зева при ВПЧ+;
- аномальная цитограмма;
- неудовлетворительная кольпоскопия с подозрением на поражение ЦК.
Противопоказания: воспалительные процессы нижних отделов гениталий или наличие кардиостимулятора.
Анестезия: кратковременная в/в общая или местная инфильтрационная 2% р-ром лидокаина. Для снижения кровопотери в анестетик можно добавить 2% р-р адреналина.
Предпочтительно удаление одним образцом. При большой зоне поражения, возможно применение нескольких пассов.
Европейские стандарты качества лечения CIN
- Очаг удаляется одним образцом. Гистологическое заключение должно содержать информацию о его размере и статусе краев.
- Наличие CIN в краях — свидетельство высокого риска рецидива, но не является поводом для повторной процедуры, если ЗТ визуализируется, нет признаков железистой патологии и инвазии, возраст женщины ˂ 50 лет.
Осложнения ПЭЭ
Ранние: кровотечения (2%), неэффективное удаление пораженных тканей и рецидив (10%).
Отдаленные: преждевременные роды, рождение маловесных детей, разрыв ШМ в родах.
Папилломавирусная инфекция убеременных женщин (поражения ШМ)
- При наличии поражения ШМ LSIL у беременных женщин проводится кольпоскопия (предпочтительно, но допустимо отсрочить до 6 недель и провести после родов).
2. При отсутствии LSIL по данным кольпоскопии — обследование после родов.
3. При наличии LSIL — ведение согласно клиническим рекомендациям.
На амбулаторном этапе (приказ 572н)
- При обнаружении экзофитных образований, эрозии ШМ — кольпоскопия.
- При дисплазии ШМ II-III степени — биопсия с гистологическим исследованием.
- По показаниям — консультация онколога.
Тактика при РШМ у беременных женщин
Изложена в Национальном руководстве по Акушерству под редакцией: Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. 2-е издание переработанное и дополненное. М.: ГЭОТАР-Медиа, 2015. 1080 с.
________________________________
#ЗаботливыеРодители #ТриоМедНТ #КабинетГинеколога #ЖенскоеЗдоровье #акушерство #гинекология #беременность #роды #ПланированиеБеременности #ВедениеБеременности #ДиспансерноеНаблюдение #ЖенскаяКонсультация #Консультация #Бесплодие #ЭКО #ВРТ #ГинекологическиеЗаболевания #ЭндокринныеНарушения #НарушениеЦикла #ОперативноеЛечение #АмбулаторнаяХирургия #ПатологияМатки #ПатологияЭндометрия #ПолипЭндометрия #ГиперплазияЭндометрия #ВнутриматочныеСинехии #ПодготовкакЭКО #ЛечениеШейкиМатки #Кольпоскопия #врач #Акушер #Гинеколог #Брюсова #БрюсоваЕлена #Партнер #Хеликс #Helix #ЛабораторнаяДиагностика #Helix
При подготовке данной статьи использовались материалы Дикке Г. Б/ -заслуженный деятель науки и образования, 2011 г. – Член-корреспондент Российской Академии Естествознания, 2006 г -. Доктор медицинских наук, 1996 г. – Кандидат медицинских наук, с 1997 г. – Высшая квалификационная категория по специальности акушерство и гинекология
Источник