Вирус папилломы человека латинское название
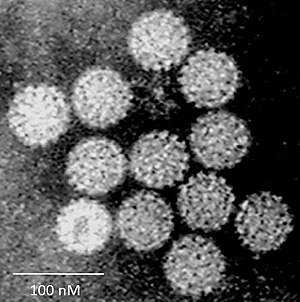
Папилломавирусы человека[1] (англ. Human papillomavirus, HPV) — группа вирусов из семейства папилломавирусов, включающая 27 видов из 5 родов (Alphapapillomavirus, Betapapillomavirus, Gammapapillomavirus, Mupapillomavirus и Nupapillomavirus)[2] и более 170 типов (штаммов)[3].
Структура и белки
Папилломавирусы имеют видоспецифические и некоторые типоспецифические антигены. Не культивируются в клеточных системах. Вирус папилломы человека выявляется в кератоцитах в виде эписомы, 50—200 копий на поражённую клетку. Процессы продуктивной инфекции и интеграции не наблюдаются.
Классификация
Группа была зарегистрирована Международным комитетом по таксономии вирусов (ICTV) как единый вид Human papilloma virus в 1971 году[4]. В 2003 его окончательно разделили на 27 видов в 5 родах[2], а в 2010 эти виды переименовали так, чтобы их научные названия отражали род, к которому они относятся[5]. Все виды папилломавирусов человека, зарегистрированные в 2003 году, сведены в таблицу ниже.
| Название вида в 2003—2010 гг.[2] | Другие типы (штаммы), включённые в вид[2] | Название вида с 2010 г.[5] |
|---|---|---|
| Human papillomavirus 1 (HPV1) | — | Mupapillomavirus 1 |
| Human papillomavirus 2 (HPV2) | HPV27, HPV57 | Alphapapillomavirus 4 |
| Human papillomavirus 4 (HPV4) | HPV65, HPV95 | Gammapapillomavirus 1 |
| Human papillomavirus 5 (HPV5) | HPV8, HPV12, HPV14, HPV19, HPV20, HPV21, HPV25, HPV36, HPV47 | Betapapillomavirus 1 |
| Human papillomavirus 6 (HPV6) | HPV11, HPV13, HPV44, HPV74, PcPV | Alphapapillomavirus 10 |
| Human papillomavirus 7 (HPV7) | HPV40, HPV43, HPV91 | Alphapapillomavirus 8 |
| Human papillomavirus 9 (HPV9) | HPV15, HPV17, HPV22, HPV23, HPV37, HPV38, HPV80 | Betapapillomavirus 2 |
| Human papillomavirus 10 (HPV10) | HPV3, HPV28, HPV29, HPV77, HPV78, HPV94 | Alphapapillomavirus 2 |
| Human papillomavirus 16 (HPV16) | HPV31, HPV33, HPV35, HPV52, HPV58, HPV67 | Alphapapillomavirus 9 |
| Human papillomavirus 18 (HPV18) | HPV39, HPV45, HPV59, HPV68, HPV70, HPV85 | Alphapapillomavirus 7 |
| Human papillomavirus 26 (HPV26) | HPV51, HPV69, HPV82 | Alphapapillomavirus 5 |
| Human papillomavirus 32 (HPV32) | HPV42 | Alphapapillomavirus 1 |
| Human papillomavirus 34 (HPV34) | HPV73 | Alphapapillomavirus 11 |
| Human papillomavirus 41 (HPV41) | — | Nupapillomavirus 1 |
| Human papillomavirus 48 (HPV48) | — | Gammapapillomavirus 2 |
| Human papillomavirus 49 (HPV49) | HPV75, HPV76 | Betapapillomavirus 3 |
| Human papillomavirus 50 (HPV50) | — | Gammapapillomavirus 3 |
| Human papillomavirus 53 (HPV53) | HPV30, HPV56, HPV66 | Alphapapillomavirus 6 |
| Human papillomavirus 54 (HPV54) | — | Alphapapillomavirus 13 |
| Human papillomavirus 60 (HPV60) | — | Gammapapillomavirus 4 |
| Human papillomavirus 61 (HPV61) | HPV72, HPV81, HPV83, HPV84, HPVcand62, HPVcand86, HPVcand87, HPVcand89 | Alphapapillomavirus 3 |
| Human papillomavirus 63 (HPV63) | — | Mupapillomavirus 2 |
| Human papillomavirus 71 (HPV71) | — | удалён |
| Human papillomavirus 88 (HPV88) | — | Gammapapillomavirus 5 |
| Human papillomavirus cand90 (HPVcand90) | — | Alphapapillomavirus 14 |
| Human papillomavirus cand92 (HPVcand92) | — | Betapapillomavirus 4 |
Разновидности
Папилломавирусы человека известны достаточно давно, именно они вызывают бородавки.
В настоящее время известно уже более 600 типов (штаммов) папилломавирусов, обнаруженных у человека. Из них более 40 могут вызвать поражение аногенитального тракта (половые органы и перианальная область) мужчин и женщин и появление остроконечных кондилом. Одни из них безвредны, другие вызывают бородавки, некоторые вызывают рак.
Некоторые представители группы обладают онкогенными свойствами и в редких случаях вызывают трансформации тканей, доброкачественные или злокачественные опухоли. В 1980-х годах стали появляться сообщения об этиологической роли папилломавирусов в развитии рака шейки матки, которые вскоре были доказаны убедительной статистикой.
В 2006 году в российских СМИ появилось сообщение, что австралийскими учёными установлена взаимосвязь рака молочной железы с вирусом папилломы человека[6][неавторитетный источник?].
Но исследователи не обнаружили ВПЧ в опухолях молочных желёз[7]
К 2017 году выявлена и доказана роль ВПЧ в онкологических заболеваниях: рак шейки матки, рак ануса у женщин и мужчин, рак влагалища и рак пениса (в порядке убывания частоты), в 2010 году доказана взаимосвязь между папилломавирусной инфекцией и развитием плоскоклеточного рака рта и глотки. Есть противоречивые данные о роли ВПЧ в развитии рака мочевого пузыря.[8]
Ряд исследователей заявляют о возможности мутации вируса из одного типа в другой внутри организма человека. Но пока ВОЗ не закрепила эти исследования в виде рекомендаций.
Пути инфицирования
- Основным путём заражения аногенитальными бородавками (остроконечными кондиломами) является половой путь заражения.
- Возможно заражение папилломавирусом новорождённых при родах, что является причиной возникновения ларингеального папилломатоза у детей и аногенитальных бородавок у младенцев.
- Возможно заражение бытовым путём, например, через прикосновение. Вирус папилломы человека способен существовать некоторое время в общественных местах (туалеты, бани, бассейны, спортзалы) и проникать в организм человека через ссадины и царапины на коже[9][10].
- Возможно самозаражение (аутоинокуляция) при бритье, эпиляции[10].
Формы существования папилломавирусов и течение болезни
Попав в организм, вирусы папиллом инфицируют базальный слой эпителия, причём наиболее поражённым участком является зона перехода многослойного плоского эпителия в цилиндрический эпителий.
В заражённой клетке вирус существует в двух формах: эписомальной (вне хромосом клетки), которая считается доброкачественной формой, и интросомальной — интегрированной (встраиваясь в геном клетки) — которую определяют как злокачественную форму паразитирования вируса.
Течение болезни
В большинстве случаев характерно снижение иммунитета.
Инкубационный период
Инкубационный период — длительный: от половины месяца до нескольких лет. Для папилломавирусной инфекции характерно скрытое (латентное) течение. Человек может одновременно заражаться несколькими типами папилломавирусов. Под влиянием различных факторов происходит активация вируса, его усиленное размножение, и болезнь переходит в стадию клинических проявлений.
В большинстве случаев (до 90 %) в течение 6—12 месяцев происходит самоизлечение, в других случаях отмечается длительное хроническое рецидивирующее течение с возможной малигнизацией процесса (в зависимости от типа вируса).
Типы папилломавирусов по их клиническим проявлениям
На основании способности индуцировать неопластические процессы папилломавирусы классифицируют на три группы[11]:
- Онкогенные папилломавирусы низкого онкогенного риска (HPV 3, 6, 11, 13, 32, 34, 40, 41, 42, 43, 44, 51, 61, 72, 73)
- Онкогенные папилломавирусы среднего онкогенного риска (HPV 30, 35, 45, 52, 53, 56, 58)
- Онкогенные папилломавирусы высокого онкогенного риска (HPV 16, 18, 31, 33, 39, 50, 59, 64, 68, 70).
Из них при раке шейки матки в 95 % находят ВПЧ около 20 типов, наиболее часто 16 и 18 типов — 50 и 10 % соответственно[11].
Рак шейки матки
Рак шейки матки (плоскоклеточная карцинома, Cervical cancer). При отсутствии вируса заболевание раком шейки матки не встречается. Развитие заболевания медленное, поэтому оно выявляется через десятилетия (Greenblatt, 2005; Sinal and Woods, 2005).
Выявляется при кольпоскопическом и цитологическом, гистологическом исследовании.
Высокий риск HPV-16 и 18, встречается в 70 % случаев (Baseman and Koutsky, 2005; Cohen, 2005). Тип 16 даёт 41—54 % случаев рака (Noel et al., 2001; Baseman and Koutsky, 2005).
Диагностика
Клинический осмотр
По характерной клинической картине выявляются все виды бородавок, остроконечные кондиломы. При наличии аногенитальных бородавок обязателен осмотр шейки матки, по показаниям — для исключения эндоуретральных кондилом — уретроскопия.
Кольпоскопия
Кольпоскопия и биопсия показаны всем женщинам с цервикальной интраэпителиальной неоплазией класса II(CIN II) или класса III(CIN III), независимо от подтверждения у них наличия ВПЧ-инфекции.
Проводится тест с уксусной кислотой (Acetic Acid Test). В настоящее время специфическим кольпоскопическим признаком ПВИ шейки матки считается неравномерное поглощение йодного раствора Люголя беловатым после уксуса участком эпителия (в виде йодпозитивных пунктации и мозаики). Признаками ПВИ шейки матки могут также быть ацетобелый эпителий, лейкоплакия, пунктация, белые выросты и мозаика, атипичная зона трансформации, жемчужная поверхность после обработки уксусом.
Цитологическое исследование шеечных мазков
Цитологическое исследование шеечных мазков по Папаниколау (PAP — smear test) выделяет следующие результаты:
- 1-й класс — атипические клетки отсутствуют, нормальная цитологическая картина;
- 2-й класс — изменение клеточных элементов обусловлено воспалительным процессом во влагалище и (или) шейке матки;
- 3-й класс — имеются единичные клетки с изменениями соотношения ядра и цитоплазмы, диагноз недостаточно ясен, требуется повторение цитологического исследования или необходимо гистологическое исследование биоптированной ткани для изучения состояния шейки матки;
- 4-й класс — обнаруживаются отдельные клетки с признаками злокачественности, а именно с увеличенными ядрами и базофильной цитоплазмой, неравномерным распределением хроматина;
- 5-й класс — в мазке имеются многочисленные атипические клетки.
Гистологическое исследование
Обнаруживается умеренное утолщение рогового слоя с папилломатозом (не путать с микропапилломатозом), паракератозом и акантозом; могут присутствовать фигуры митоза. Диагностически важным считается наличие в глубоких участках мальпигиева слоя койлоцитов — больших эпителиальных клеток с круглыми гиперхромными ядрами и выраженной перинуклеарной вакуолизацией.
Типирование с помощью ПЦР
Метод ПЦР имеет большую диагностическую значимость и позволяет идентифицировать отдельные типы ВПЧ. Однако использование этого метода как диагностического критерия для неопластических процессов шейки матки приводит к значительной гипердиагностике, так как примерно в 80 % случаев инфицирование имеет кратковременный характер и заканчивается спонтанным выздоровлением и элиминацией вируса. Так, по данным западных независимых лабораторий, результаты ПЦР к ВПЧ давали ложноположительные или ложноотрицательные результаты почти в 20 % случаев. Таким образом, положительный результат при лабораторном исследовании на ДНК ВПЧ не позволяет в большинстве случаев прогнозировать развитие цервикального рака. Однако он имеет большую прогностическую значимость, особенно если на фоне ВПЧ-инфекции уже имеется картина дисплазии эпителия шейки матки, и позволяет говорить о степени канцерогенного риска.
Digene-тест
Скрининговый тест, принятый во всех странах мира. Используется для быстрого выявления клинически значимых концентраций высоконкогенных типов папилломавируса. Имеет высокую специфичность и точность диагностики. Оценка теста производится в комплексе с цитологическим исследованием шейки матки.
Исследование на заболевания, передающиеся половым путём
Так как аногенитальные бородавки в 90 % случаев ассоциируются с другими урогенитальными инфекциями, целесообразно проводить исследования на их наличие методом ПЦР.
Лечение папилломавирусной инфекции
Радикальной терапии папилломавируса не существует[12][13][14], то есть нет препаратов и методов, которые бы позволяли устранить вирус из организма человека полностью. Врачи лечат только последствия действия вируса, то есть удаляют бородавки, первичные стадии раковых заболеваний (ткани с клеточными изменениями). Общая терапия назначается при поражении высокоонкогенными типами вируса с локализацией патологического процесса в области аногенитального тракта. В качестве препаратов выбора используются противовирусные препараты и иммуномодуляторы.
Согласно исследованиям Центров по контролю и профилактике заболеваний США, естественный иммунитет самостоятельно справляется с вирусом в организме в течение 2 лет в 90 % случаев[12].
Средствами удаления поражённых тканей могут быть:
- хирургическое удаление;
- электрокоагуляция;
- лазерокоагуляция углекислым или неодимовым лазером;
- криодеструкция жидким азотом (аппликационная и аэрозольная);
- химическое прижигание.
Побочным эффектом может быть распространение вируса на прилегающие ткани, повреждённые в процессе удаления поражённых участков.
Перспективным направлением в лечении вирусных заболеваний, включая ВПЧ, является генная терапия, варианты CRISPR/Cas9 и “цинковые пальцы”.
Профилактика генитальных инфекций
Несмотря на появляющиеся результаты исследований о неполной эффективности применения — барьерная контрацепция (презерватив) остаётся единственным легкодоступным средством возможного, но не полного предохранения от папилломавирусной инфекции человека (поскольку презерватив может изолировать не все соприкасающиеся участки повреждённой кожи).
В США разработана вакцина Gardasil, которая рекомендована 16 июня 2006 года «Консультативным комитетом по практике иммунизации»[15] к применению как защита от рака шейки матки[16]. Вакцина эффективна против четырёх видов вируса ВПЧ: 6, 11, 16 и 18[17].
Вакцинация проводится девочкам, начиная с 11—12 лет, троекратно. Цена 1 инъекции — 120 долларов США (360 для полной иммунизации). Подобная вакцина применяется и в некоторых странах Европы, (например Греции, но уже по цене 185 евро за инъекцию[18]). В России вакцина Гардасил зарегистрирована в 2006 году и также доступна для применения. В ряде регионов (Москва, Московская область) молодых девушек прививают бесплатно, в других (например, Рязанская область) за прививку надо платить (в 2013 году — около 16 тысяч рублей).[источник не указан 78 дней]
Другая вакцина — Церварикс, эффективна для ВПЧ 16 и 18[19] — появилась на рынке позже, доступна и разрешена для применения с 10 лет.
С 2016 года прививка от ВПЧ входит в календари (обязательных, оплаченных бюджетом) прививок многих регионов России: Москвы[20], Свердловской области[21], Челябинской области[22] и др. В большинстве регионов используется вакцина Гардасил.
ВОЗ рекомендует вакцинировать не только девочек, но и мальчиков с целью предотвратить циркулирование вируса[23]
См. также
- HeLa
Примечания
- ↑ Атлас по медицинской микробиологии, вирусологии и иммунологии : Учебное пособие для студентов медицинских вузов / Под ред. А. А. Воробьева, А. С. Быкова. — М. : Медицинское информационное агентство, 2003. — С. 113. — ISBN 5-89481-136-8.
- ↑ 1 2 3 4 To designate as species in the family Papillomaviridae : [англ.] // ICTVonline. — Code assigned: 2003.224V. — 2003.
- ↑ Diego Chouhy et al. Analysis of the genetic diversity and phylogenetic relationships of putative human papillomavirus types // Journal of General Virology. — 2013. — Vol. 94, no. 11. — DOI:10.1099/vir.0.055137-0.
- ↑ The Classification and Nomenclature of Viruses : Summary of Results of Meetings of the International Committee on Taxonomy of Viruses in Madrid, September 1975 : [англ.] // J. gen. Viral.. — 1976. — Vol. 31. — P. 467.
- ↑ 1 2 Rationalization and extension of the family Papillomaviridae : [англ.] // ICTVonline. — Code assigned: 2010.001a-kkkV. — 2010. — 39 p.
- ↑ Рак молочной железы передаётся половым путём
- ↑ Ашрафян Л. А., Боженко В. К., Слонов А. В., Овчинникова О. А., Хунова Л. З. Роль вирусной инфекции в этиопатогенезе рака молочной железы // Опухоли женской репродуктивной системы : журнал. — 2010. — № 3. — С. 57−61.
- ↑ Нигматуллин, 2017.
- ↑ Вирус папилломы человека | Папилломы человека
- ↑ 1 2 Пути заражения папилломавирусом
- ↑ 1 2 Исаков В. А., Ермоленко Д. К., Кутуева Ф. Р., Ермоленко Е. И., Москвин И. И. Этиология и патогенез ВПЧ-инфекции // Использование циклоферона в терапии папилломавирусной инфекции. Рекомендации для врачей. — СПб.–В.Новгород: Тактик–Студио, 2007. — 64 с.
- ↑ 1 2 Genital HPV Infection — Fact Sheet. CDC.gov
- ↑ HPV Vaccine Information For Young Women
- ↑ ACS :: What Are the Risk Factors for Cervical Cancer?
- ↑ Advisory Committee on Immunization Practices ACIP
- ↑ HPV Vaccine Questions and Answers CDC.gov
- ↑ Гардасил – инструкция по применению. HPVinfo.ru Вирус папилломы человека. Проверено 2 августа 2018.
- ↑ Και στην Ελλάδα το εμβόλιο για τον καρκίνο της μήτρας e-docor.gr
- ↑ Церварикс – инструкция по применению. HPVinfo.ru Вирус папилломы человека. Проверено 2 августа 2018.
- ↑ Региональный календарь профилактических прививок. Департамент здравоохранения города Москвы. Проверено 2 августа 2018.
- ↑ Календарь профилактических прививок в Свердловской области // Областная газета. — Екатеринбург, Свердловская область, 2016. — 25 сентября.
- ↑ Приказ Министерства здравоохранения Челябинской области №548 от 20 апреля 2015 года «Об утверждении регионального календаря профилактических прививок Челябинской области». Электронный фонд правовой и нормативно-технической документации. АО «Кодекс».
- ↑ ВОЗ о ВПЧ.
Литература
- Baseman J.G. and Koutsky L.A. 2005. The epidemiology of human papillomavirus infections. Journal of Clinical Virology, 32(1): 16-24. Есть английское резюме.
- de Villiers E.M., Fauquet C, Broker TR, Bernard HU., and zur Hausen H. 2004. Classification of papillomaviruses. Virology, 324(1): 17-27. Есть английское резюме.
- Wu R. Sun S., Steinberg B.M. 2003. Requirement of STAT3 activation for differentiation of mucosal stratified squamous epithelium. Molecular Medicine, 9(3/4), 77-84. Доступна полная статья.
- Коротяев А. И. Медицинская микробиология, иммунология и вирусология, СПб. : СпецЛит, 2002.
- Левин Д. В. «Инфекции, передаваемые половым путём», № 4, 2004, Лечение инфекции ВПЧ: настоящее и будущее (обзор зарубежной литературы)
- «Препараты аллоферона в лечении папилломавирусных инфекций» Авторы: М. Д. Иващенко, М. Ю. Серебряков, М. С. Тищенко
- Мальцева Л. И., Фаррахова Л. Н., Кучеров В. А.,Стовбун С. В., Сафронов Д. Ю. Генитальные кондиломы у женщин: факты и противоречия. Генитальные кондиломы у женщин: факты и противоречия. Российский вестник акушера-гинеколога — 2012. — № 2. — С. 78-80.
- Вирус папилломы человека (ВПЧ) и рак шейки матки. Всемирная организация здравоохранения (15 февраля 2018).
- Нигматуллин Л. М. ВПЧ-ассоциированные онкологические заболевания // Поволжский онкологический вестник : Научно-практический журнал. — Казань, 2017. — № 2.
Источник

Папилломавирус человека (HPV)
Папилломавирус человека (HPV — Human Papillomavirus) — вирус из рода папилломавирусов, семейства паповавирусов. Передаётся только от человека к человеку и приводит к изменению характера роста тканей. Некоторые из них безвредны, другие вызывают бородавки, 34 типа поражают мочеполовые органы (передаются при половых контактах), некоторые вызывают рак.
Распространённость папилломавирусов человека[править]
HPV — одна из наиболее распространённых причин болезней, передаваемых половым путём.
Структура и белки вируса папилломатоза[править]
Хотя в структуре разных вирусов HPV имеются небольшие различия, есть общая черта, которая объединяет всю группу.
Жизненный цикл вируса[править]
Так как вирусы не являются самостоятельными живыми существами, исследован их жизненный цикл в клетках организма — «хозяина». (Sinal and Woods, 2005; Stern, 2005).
Характерные проявления инфекции[править]
Простые бородавки[править]
Разновидности вируса[править]
В настоящее время известно уже более 100 типов (штаммов) папилломавирусов , обнаруженных у человека.
Большинство представителей обладает онкогенными свойствами и вызывает доброкачественные или злокачественные опухоли (папилломы). Доказана этиологическая роль папилломавирус в развитии широко распространенного, передающегося половым путем рак шейки матки. Папилломавирусы имеют видоспецифические и некоторые типоспецифические антигены. Не культивируются в клеточных системах. Вирус папилломы человека выявляется в кератоцитах в виде эписомы, 50 — 200 копий на пораженную клетку. Процессы продуктивной инфекции и интеграции не наблюдаются.
Папилломавирус человека (ВПЧ) известен достаточно давно, именно он вызывает бородавки.
Однако в 80-е годы XX века стали появлятся тревожные сообщения о связи инфицированиея папилломавирусами и онкологическими заболеваниями шейки матки у женщин, которые вскоре были доказаны убедительной статистикой.
Пути инфицирования[править]
Папилломавирусы являются антропонозными возбудителями — то есть передача их возможна только от человека к человеку.
- Есть вероятность сохранения вирусов в отшелушивающих клетках кожи определенное время — поэтому для некоторых заболеваний, вызываемых вирусом вероятен контактно-бытовой путь заражения (бородавки) при условии микроповреждений кожи.
- Основным путем заражения аногенитальными бородавками (остроконечными кондилломами) является половой путь заражения (включая орально — генитальные контакты и анальный секс).
- Возможно заражение папилломавирусом новорожденных при родах, что является причиной возникновения ларингеального папилломатоза у детей и аногенитальных бородавок у младенцев.
Формы существования папилломавирусов и течение болезни[править]
Попав в организм вирусы папиллом инфицируют базальный слой эпителия, причем наиболее пораженным участком является зона перехода многослойного плоского эпителия в цилиндрический эпителий
В зараженной клетке вирус существует в двух формах — эписомальной (вне хромосом клетки) — которая считается доброкачественной формой и интросомальной — интегрированной (встраиваясь в геном клетки) — которую определяют как злокачественную форму паразитирования вируса.
Течение болезни[править]
- Персистенция папилломавируса в организме (или латентное течение)- вирус существует в эписомальной форме не вызывая патологических изменений в клетках, клинических проявлений нет, определить его существование возможно только методом ПЦР.
- Папилломы — вирус существует в эписомальной форме, однако происходит усиленное размножение клеток базального слоя, что ведет к появлению разрастаний, которые клинически определяются как бородавки или папилломы на коже лица, конечностей, половых органов. Можно расценивать это как защитную реакцию организма, который пытается локализовать размножение вируса путем создания своеобразного «саркофага» из ороговевающих клеток. Вирус определяется методом ПЦР,при гистологии — явления гиперкератоза.
- Дисплазия (неоплазия) — вирус существует в интегрированной форме — при этом происходят изменения в структуре клетки, получившие название койлоцитоз — который возникает в поверхностных слоях эпителия, при этом ядро принимает неправильную форму и становится гиперхромным, в цитоплазме появляются вакуоли. Поражения локализуются в так называемой переходной зоне трансформации шейки матки. Выявляется при гистологическом (цитологическом)обследовании и при кольпоскопии.
- Карцинома — вирус существует в интегрированной форме, при этом появляются измененные «атипичные» клетки, свидетельствующие о злокачественности процесса (инвазионная опухоль). Наиболее частая локализация — шейка матки (хотя возможны процессы озлокачествления на любом участке кожи и слизистой, инфицированном вирусом). Выявляется при кольпосокпии и гистологическом(цитологическом) исследовании.
Инкубационный период[править]
Инкубационный период длительный от 3-х месяцев до нескольких лет, для папилломавирусной инфекции характерно скрытое (латентное) течение. Человек может одновременно заражаться несколькими типами папилломавирусов. Под влиянием различных факторов происходит активация вируса, его усиленное размножение и болезнь переходит в стадию клинических проявлений.
В большинстве случаев (до 90 %) в течение 6-12 месяцев происходит самоизлечение, в других случаях отмечается длительное хроническое рецидивирующее течение с возможной малигнизацией процесса (в зависмости от типа вируса).
Типы папилломавирусов и их клинические проявления[править]
Условно все известные папилломавирусы можно разбить на три основные группы:
- Неонкогенные папилломавирусы (HPV 1,2,3,5)
- Онкогенные папилломавирусы низкого онкогенного риска (в основном HPV 6,11,42,43,44)
- Онкогенные папилломавирусы высокого онкогенного риска (HPV 16,18,31,33,35,39,45,51,52,56,58,59 и 68)
Неонкогенные папилломавирусы[править]
К неонкогенные папилломавирусам относят папилломавирусы, вызывающие подошвенные бородавки, юношеские (плоские) бородавки и вульгарные бородавки. Никогда не вызывают озлокачествление вызыванного ими процесса)
- Вульгарные бородавки (Common warts). Вызываются папилломавирусом 2 типа (HPV-2).Заражение происходит контактно-бытовым путем, преимущественно в детском и подростковом возрасте. Представляют собой эпидермально-дермальные папулы (узелки) серовато-бурого цвета с характерной «бородавчатой» поверхностью(сосочковые разрастания с ороговением).Преимущественная локализация тыльная поверхность кистей и пальцев рук.
- Плоские бородавки (Plane warts). Вызываются папилломавирусом 3 и 5 типа (HPV−3, 5), представляют собой узелки до 3 мм в диаметре с плоской поверхностью. Локализация тыл кистей и лицо. Часто появляются в подростковом возрасте — поэтому получили название — юношеские. В большинстве случаев происходит самоизлечение.
- Подошвенные бородавки (Plantare warts). Вызываются папилломавирусом 1 типа (HPV-1). Возникают на местах давления обувью. Представляют собой утолщение рогового слоя величиной 5-10 мм, неправильной формы, при надавливании болезненны. Самоизлечение происходит редко, требуется местное — чаще оперативное (выскабливание) лечение.
Онкогенные папилломавирусы низкого онкогенного риска[править]
При определенных условиях (достаточно редко) возможно озлокачествление вызыванного ими процесса.
- Остроконечные кондилломы (Сondylomata acuminata). Вызываются папилломавирусом (HPV-6, 11) типа. Наиболее частое проявление папилломавирусной инфекции человека. Путь передачи преимущественно половой, поэтому согласно Международной классификации болезней (МКБ) — отнесены к заболеваниям, передавающихся половым путем. Представляют собой образования тестоватой консистенции, имеющие дольчатое строение, по форме напоминающие «петушиный гребень» или «цветную капусту» и расположены на узком основании («ножке»). Локализация у мужчин — крайняя плоть, венечная борозда головки полового члена, у женщин — преддверие влагалища, малые и большие половые губы, область заднего проход. Имеются еще несколько разновидностей остроконечных кондиллом:
- Кератотические бородавки имеют роговой вид, часто напоминают цветную капусту или себорейный кератоз; обычно располагаются на сухой коже (ствол полового члена, мошонка, половые губы).
- Папулезные бородавки имеют куполообразную форму диаметром 1-4 мм, гладкую поверхность (менее роговую, чем кератотические), цвет сырого мяса, располагаются на полностью ороговевшем эпителии.
- Гигантская кондилома Бушке-Левенштейна — гигантские кондилломы, развивающиеся у больных со сниженным клеточным иммунитетом или при беременности.
- Эндоуретральные кондилломы локализуются в уретре, часто сочетаются с обычными кондилломами. В основном встречаются у мужчин. Связи между ними и раком полового члена не выявлено. При выраженном процессе — затрудненное мочеиспускание и явления хронического уретрита.
- Кондилломы шейки матки часто сочетаются с генитальными кондилломами, выявляются при осмотре шейки матки и(или) кольпоскопии, различают:
- экзофитные кондилломы — не отличаются от аногенитальных бородавок, часто отмечаются при интраэпителиальной дисплазии легкой и умеренной степени.
- эндофитные(плоские) кондилломы обычно располагаются в толще эпителия и практически не видны невооруженным глазом, однако их можно выявить при кольпоскопии. Озлокачествление плоских кондилом с атипией до степени интраэпителиального рака развивается у 4 — 10 % женщин в течение 2 лет.
- Бородавчатая эпидермодисплазия(Epidermodysplasia Verruciformis). Проявляется множественными полиморфными плоскими папулами розового, красного цвета с умеренно бородавчатой поверхностью. Заболевание обычно возникает в юношеском возрасте. Считается что предрасполагающим фактором является наследственность. Различают две группы эпидермодисплазии:
- С высоким онкогенным риском (HPV-5, HPV-8, HPV-47). Более чем в 90 % рак кожи, ассоциированный с эпидермоплазией, содержит эти вирусы.
- С низким онкогенным риском (HPV-14, HPV-20, HPV-21, HPV-25). Эти типы вирусов обычно определяются при доброкачественных поражениях кожи.
- Ларингеальный папилломатоз (Laryngeal papillomatosis). Вызывается HPV 11 типа. Заражение происходит обычно при родах, хотя не исключен и путь передачи при орально-генитальных контактах. Наиболее часто заболевают дети в возрасте до 5 лет и младенцы. Основные симптомы — осиплость голоса и затруднение глотания.
Онкогенные папилломавирусы высокого онкогенного риска[править]
Онкогенные папилломавирусы высокого онкогенного риска вызывают бовеноидный папуллез и различные степени плоскоклеточной интраэпителиальной неоплазии шейки матки. Очень часто под влиянием различных факторов вызывают озлокачествление вызыванного ими процесса.
- Бовеноидный папуллез (Bowenoid papulosis). Вызывается HPV 16 типа (реже 18,31-35,39,42,48,51-54) и проявляется куполообразными и плоскими папулами и пятнами с гладкой, бархатистой поверхностью, цвет элементов в местах поражения слизистой коричневатый или оранжево-красный, серовато-белый, а поражения на коже имеют цвет от пепельно-серого до коричневато-черного. Бовеноидный папулез развивается у мужчин, имеющих множество половых партнеров — что свидетельствует о половом пути заражения. Течение обычно доброкачественное, часто происходит самоизлечение, тенденция к инвазивному росту отмечается редко.
- Легкая неоплазия шейки матки LSIL (Low-grade Squamous Intraepithelial Lesions) цервикальная интраэпителиальная неоплазия I (CIN I) и ВПЧ-индуцированные морфологические изменения (койлоцитотическая атипия) -наиболее частая форма, которая не выявляется клинически (выявляется только при кольпоскопии и (или) гистологическом исследовании).Часто сочетается с экзофитными и эндофитными кондилломами ВПЧ типов 6 и 11.
- Умеренная неоплазия шейки матки HSIL (High-grade Squamous Intraepithelial Lesions), CIN-II. Выявляется при кольпоскопии и цитологическом исследовании. Частое сочетане с экзофитными и эндофитными кондилломами.
- Выраженная неоплазия или интраэпителиальный рак (in situ) — CIN-III. Выявляется при кольпоскопическом и цитологическом исследовании. Часто встречаются участки лейкоплакии и плоские(эндофитные)кондилломы.
Рак шейки матки[править]
Рак шейки матки (плоскоклеточная карцинома, Cervical cancer). При отсутствии вируса заболевание раком шейки матки не встречается. Развитие заболевания медленное, поэтому оно выявляется через десятилетия (Greenblatt, 2005; Sinal and Woods, 2005).
Выявляется при кольпоскопическом и цитологическом, гистологическом исследовании.
Высокий риск HPV-16 и 18, встречается в 70 % случаев (Baseman and Koutsky, 2005; Cohen, 2005). Тип 16 дает 41 — 54 % случаев рака (Noel et al., 2001; Baseman and Koutsky, 2005)
Диагностика папилломавирусной инфекции[править]
Клинический осмотр[править]
По характерной клинической картине выявляются все виды бородавок, остроконечные кондилломы. При наличии аногенитальных бородавок обязателен осмотр шейки матки, по показаниям — для исключения эндоуретральных кондиллом — уретроскопия
Кольпоскопия[править]
Кольпоскопия и биопсия показаны всем женщинам с цервикальной интраэпителиальной неоплазией класса II(CIN II) или класса III(CIN III), независимо от подтверждения у них наличия ВПЧ-инфекции
Тест с уксусной кислотой (Acetic Acid Test) — В настоящее время специфическим кольпоскопическим признаком ПВИ шейки матки считается неравномерное поглощение йодного раствора Люголя беловатым после уксуса участком эпителия (в виде йодпозитивных пунктации и мозаики). Признаками ПВИ шейки матки могут также быть ацетобелый эпителий, лейкоплакия, пунктация, белые выросты и мозаика, атипичная зона трансформации, жемчужная поверхность после обработки уксусом.
Цитологическое исследование шеечных мазков по Папаниколау[править]
Цитологическое исследование шеечных мазков по Папаниколау (PAP — smear test) выделяет следующие результаты:
- 1-й класс — атипические клетки отсутствуют, нормальная цитологическая картина.
- 2-й класс — изменение клеточных элементов обусловлено воспалительным процессом во влагалище и (или) шейки матки.
- 3-й класс — имеются единичные клетки с изменениями соотношения ядра и цитоплазмы, диагноз недостаточно ясен, требуется повторение цитологического исследования или необходимо гистологическое исследование биоптированной ткани для изучения состояния шейки матки.
- 4-й класс — обнаруживаются отдельные клетки с признаками злокачественности, а именно с увеличенными ядрами и базофильной цитоплазмой, неравномерным распределением хроматина.
- 5-й класс — в мазке имеются многочисленные атипические клетки.
Гистологическое исследование[править]
обнаруживается умеренное утолщение рогового слоя с папилломатозом, паракератозом и акантозом; могут присутствовать фигуры митоза. Диагностически важным считается наличие в глубоких участках мальпигиева слоя койлоцитов — больших эпителиальных клеток с круглыми гиперхромными ядрами и выраженной перинуклеарной вакуолизацией
Типирования папилломавирусов с помощью полимеразной цепной реакции (ПЦР)[править]
Метод ПЦР имеет большую диагностическую значимость и позволяет идентифицировать отдельные типы ВПЧ. Однако использование этого метода как диагностического критерия для неопластических процессов шейки матки приводит к значительной гипердиагностике, так как примерно в 80 % случаев инфицирование имеет кратковременный характер и заканчивается спонтанным выздоровлением и элиминацией вируса. Таким образом, положительный результат при лабораторном исследовании на ДНК ВПЧ не позволяет в большинстве случаев прогнозировать развитие цервикального рака. Однако он имеет большую прогностическую значимость, особенно если на фоне ВПЧ — инфекции уже имеется картина дисплазии эпителия шейки матки, и позволяет говорить о степени канцерогенного риска.
Исследование на заболевания, передающиеся половым путем[править]
Так как аногенитальные бородавки в 90 % случаев ассоциируются с другими урогенитальными инфекциями, целесообразно проводить исследования на их наличие методом ПЦР.
Лечение папилломавирусной инфекции[править]
Системная терапия папилломавирусной инфекции не разработана. Эффективность препаратов Ликопид, Амиксин, Панавир, Индинол, Изопринозин четко не доказана, так как в большинстве случаев происходит самоизлечение (что возможно и на фоне приема этих препаратов).
Поэтому основным методом лечения остается деструкция и удаление кондиллом различными методами:
- Хирургическое удаление.
- Электрокоагуляция.
- Лазерокоагуляция углекислым или неодимовым лазером.
- Криодеструкция жидким азотом (аппликационная и аэрозольная). Побочным эффектом может быть распространение вируса на прилегающие термически поврежденные ткани.
- Кондилин (подофиллинотоксин) наносится на очаг 2 раза в день в течение 4 дней, через 4 дня проводят повторный курс (в случае неполной эффективности первого). Количество циклов не должно превышать 5, не рекоменуется наносить на площадь поражения более 10 кв.см. Суточная доза препарата не должна превышать 0,5 мл.
- Подофиллин — наносится на очаг поражения в виде 25 % спиртового раствора однократно, через 3-

