Реферат на тему меланома
Îñíîâíûå ïðè÷èíû âîçíèêíîâåíèÿ ìåëàíîìû. Êëàññèôèêàöèÿ è ñòàäèè àãðåññèâíîé çëîêà÷åñòâåííîé îïóõîëè. Ïðîôèëàêòè÷åñêîå óäàëåíèå ðåãèîíàðíîãî ëèìôàòè÷åñêîãî àïïàðàòà. Õèðóðãè÷åñêîå è õèìèîòåðàïåâòè÷åñêîå ëå÷åíèå ìåëàíîìû. Ïðîâåäåíèå ëó÷åâîé òåðàïèè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ãîñóäàðñòâåííîå áþäæåòíîå îáðàçîâàòåëüíîå ó÷ðåæäåíèå âûñøåãî ïðîôåññèîíàëüíîãî îáðàçîâàíèÿ «Òèõîîêåàíñêèé ãîñóäàðñòâåííûé ìåäèöèíñêèé óíèâåðñèòåò»
Ìèíèñòåðñòâà çäðàâîîõðàíåíèÿ Ðîññèéñêîé Ôåäåðàöèè
Ðåôåðàò
íà òåìó: Ìåëàíîìà êîæè
Âûïîëíèëà ñòóäåíòêà
Ïûøêèíà Àííà Àëåêñàíäðîâíà
1. Ìåëàíîìà êîæè
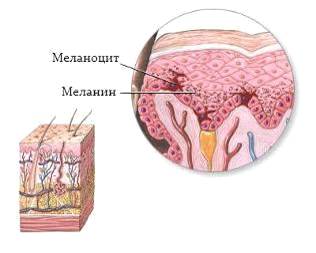
Ìåëàíîìà ýòî î÷åíü àãðåññèâíàÿ çëîêà÷åñòâåííàÿ îïóõîëü, ðàçâèâàþùàÿñÿ â ðåçóëüòàòå ïåðåðîæäåíèÿ ìåëàíîöèòîâ è ìåëàíîáëàñòîâ – ïèãìåíòíûõ êëåòîê, ïðîäóöèðóþùèõ ïèãìåíò ìåëàíèí.  êëåòêàõ îïóõîëè ñîäåðæèòñÿ áîëüøîå êîëè÷åñòâî ìåëàíèíà, ÷òî è îáóñëàâëèâàåò èõ òåìíóþ îêðàñêó, îäíàêî âñòðå÷àþòñÿ â íåáîëüøîì ïðîöåíòå ñëó÷àåâ è áåñïèãìåíòíûå âàðèàíòû.
Ðèñóíîê 1. Ýïèäåìèîëîãèÿ ìåëàíîìû êîæè
Èç âñåõ îïóõîëåé êîæè íà äîëþ ìåëàíîìû ïðèõîäèòñÿ ëèøü 10%. Çà ïîñëåäíèå äåñÿòèëåòèÿ îòìå÷àåòñÿ íåïðåðûâíûé ðîñò çàáîëåâàåìîñòè ýòîé ïàòîëîãèåé. Òàê â Ðîññèè ÷èñëî âïåðâûå óñòàíîâëåííûõ äèàãíîçîâ ìåëàíîìà êîæè óâåëè÷èëîñü â 2.3 ðàçà ïî ñðàâíåíèþ ñ 1982 ãîäîì.
Óðîâåíü çàáîëåâàåìîñòè çàâèñèò îò öâåòà êîæè è ãåîãðàôè÷åñêîãî ðåãèîíà. Òàê, íàïðèìåð, â ÑØÀ ïðåäñòàâèòåëè åâðîïåéñêîé ðàñû çàáîëåâàþò â 7-10 ðàç ÷àùå, ïî ñðàâíåíèþ ñ àôðîàìåðèêàíöàìè. Ñàìûé âûñîêèé óðîâåíü çàáîëåâàåìîñòè â ìèðå îòìå÷åí â Àâñòðàëèè. Ïðè ýòîì íàèáîëüøèé ðèñê èìåþò æåíùèíû ñ áåëîé êîæåé è ðûæèìè âîëîñàìè.
 âîçðàñòå ñòàðøå 60 ëåò ìóæ÷èíû è æåíùèíû çàáîëåâàþò ñ îäèíàêîâîé ÷àñòîòîé. Ïèê çàáîëåâàåìîñòè ïðèõîäèòñÿ íà âîçðàñò 30 – 50 ëåò. Ó ëèö, èìåþùèõ ìåëàíîìó, ðèñê âîçíèêíîâåíèÿ íîâîé ñîñòàâëÿåò 12%. Çàáîëåâàíèå îáëàäàåò êðàéíå íåáëàãîïðèÿòíûì ïðîãíîçîì, ÷òî ïîäòâåðæäàåòñÿ òåì, ÷òî â ñòðóêòóðå ñìåðòíîñòè ìåëàíîìà êîæè ñòîèò íà 9 ìåñòå (1% áîëüíûõ çëîêà÷åñòâåííûìè îïóõîëÿìè óìèðàåò îò ìåëàíîìû).
2. Ïðè÷èíû ðàçâèòèÿ ìåëàíîìû
Îñíîâíîé ïðè÷èíîé âîçíèêíîâåíèÿ ìåëàíîìû ÿâëÿåòñÿ âîçäåéñòâèå óëüòðàôèîëåòîâîãî ñîëíå÷íîãî èçëó÷åíèÿ íà íåçàùèùåííûå îòêðûòûå ó÷àñòêè êîæè. Êàíöåðîãåííûé õàðàêòåð âîçäåéñòâèÿ óëüòðàôèîëåòîâîãî îáëó÷åíèÿ îñîáåííî ïðîñëåæèâàåòñÿ ïðè áàçàëüíîêëåòî÷íîì è ïëîñêîêëåòî÷íîì ðàêå êîæè. Åñëè â ðàçâèòèè áàçàëèîìû è ïëîñêîêëåòî÷íîãî ðàêà êîæè èìååò çíà÷åíèÿ êóìóëÿòèâíàÿ äîçà óëüòðàôèîëåòîâîãî îáëó÷åíèÿ, òî åñòü õðîíè÷åñêèé õàðàêòåð âîçäåéñòâèÿ, òî äëÿ ðàçâèòèÿ ìåëàíîìû êîæè èìååò çíà÷åíèå èíòåíñèâíîñòü. Ìåëàíîìà ìîæåò âîçíèêíóòü â ðåçóëüòàòå îäíîêðàòíîãî èíòåíñèâíîãî óëüòðàôèîëåòîâîãî îáëó÷åíèÿ. ×àùå ðàçâèâàåòñÿ ó ïàöèåíòîâ, ïîëó÷àâøèõ ñîëíå÷íûå îæîãè â äåòñòâå è þíîøåñêîì âîçðàñòå, à òàêæå ó ëþäåé, ðàáîòàþùèõ â çàêðûòûõ ïîìåùåíèÿõ, à îòäûõàþùèõ â þæíûõ ñòðàíàõ.
Ðèñóíîê 2
Íåìàëóþ ðîëü â ðàçâèòèè ìåëàíîìû îòâîäÿò òðàâìå óæå èìåþùèõñÿ ïèãìåíòíûõ íåâóñîâ êîæè. Îäíàêî íå èñêëþ÷àåòñÿ, ÷òî òðàâìà ëèøü óñêîðÿåò îïóõîëåâûé ðîñò óæå âîçíèêøåé îïóõîëè. Ýòî ìîæåò áûòü îäíîêðàòíîå âîçäåéñòâèå íà íåâóñ (ïîðåç, óøèá, ññàäèíà) èëè õðîíè÷åñêîå âîçäåéñòâèå (íàòèðàíèå ýëåìåíòàìè îäåæäû, öåïî÷êàìè è ò.ä.).
Ìíîãî íàó÷íûõ èçûñêàíèé ïîñâÿùåíî èçó÷åíèþ íàñëåäñòâåííîñòè â ýòèîëîãèè äàííîé îïóõîëè. Óñòàíîâëåíî, ÷òî â ñåìüÿõ, ãäå èìååòñÿ äèñïëàñòè÷åñêèé íåâóñ ñèíäðîì, èìååòñÿ âûñîêèé ðèñê çàáîëåòü ìåëàíîìîé êîæè. Ó ëþäåé, èìåþùèõ ýòîò ñèíäðîì, â òå÷åíèå æèçíè ðàçâèâàåòñÿ áîëüøîå êîëè÷åñòâî äèñïëàñòè÷åñêèõ íåâóñîâ (áîëåå 50), ðèñê ïåðåðîæäåíèÿ êîòîðûõ â ìåëàíîìó î÷åíü âûñîê. Òèï íàñëåäîâàíèÿ ýòîãî ñèíäðîìà – àóòîñîìíî-äîìèíàíòíûé. Ïîýòîìó ïðè óñòàíîâêå äèàãíîçà, íåîáõîäèìî íàïðàâèòü íà îñìîòð ê îíêîëîãó âñåõ áëèçêèõ ðîäñòâåííèêîâ. Òàêèå ïàöèåíòû äîëæíû îáðàùàòüñÿ ê îíêîëîãó äëÿ êîíòðîëüíîãî îñìîòðà êàæäûå ïîëãîäà.
 ïîñëåäíåå âðåìÿ âñå áîëüøå âíèìàíèÿ óäåëÿþò èììóííûì ôàêòîðàì â ðàçâèòèè ìåëàíîìû êîæè. Èììóíîäåôèöèòíûå ñîñòîÿíèÿ è èììóíîäåïðåññèÿ ÿâëÿþòñÿ ôàêòîðàìè, ñïîñîáñòâóþùèìè âîçíèêíîâåíèþ çàáîëåâàíèÿ.
Òàêæå óñòàíîâëåíî âëèÿíèå ãîðìîíàëüíîãî ñòàòóñà íà ðàçâèòèå ìåëàíîìû êîæè, îñîáåííî ýòî ïðîñëåæèâàåòñÿ ó æåíùèí. Ïîëîâîå ñîçðåâàíèå, áåðåìåííîñòü è êëèìàêòåðè÷åñêàÿ ïåðåñòðîéêà ìîæåò îêàçûâàòü ñòèìóëèðóþùåå âëèÿíèå íà îçëîêà÷åñòâëåíèå óæå ñóùåñòâóþùèõ ïèãìåíòíûõ íåâóñîâ.
3. Êëàññèôèêàöèÿ è ñòàäèè ìåëàíîìû
Äëÿ óñòàíîâêè ñòàäèè ðàçâèòèÿ ìåëàíîìû êîæè è ñîîòâåòñòâåííî îïðåäåëåíèÿ ïðîãíîçà èñïîëüçóåòñÿ ìåæäóíàðîäíàÿ êëàññèôèêàöèÿ TNM. Ãäå Ò õàðàêòåðèçóåò ïåðâè÷íûé î÷àã, òî åñòü òîëùèíó îïóõîëè è óðîâåíü åå ðàñïðîñòðàíåíèÿ â ñëîÿõ êîæè. N óñòàíàâëèâàåòñÿ ïî íàëè÷èþ èëè îòñóòñòâèþ ìåòàñòàçîâ â ðåãèîíàëüíûõ ëèìôàòè÷åñêèõ óçëàõ (íàèáîëåå áëèçêî ðàñïîëîæåííûõ ê îïóõîëè). Ì óñòàíàâëèâàåòñÿ ïî íàëè÷èþ èëè îòñóòñòâèþ îòäàëåííûõ ìåòàñòàçîâ.
Ïî ëèòåðàòóðíûì äàííûì ïðè òîëùèíå îïóõîëè äî 0,75 ìì ïÿòèëåòíÿÿ âûæèâàåìîñòü ñîñòàâëÿåò 98-100%, îò 0,76 äî 1,5 ìì – 85%, îò 1,6 äî 4,0 ìì – 47%.
Èñõîäÿ èç çíà÷åíèé Ò, N è Ì â ðàçâèòèè ìåëàíîìû âûäåëÿþò 4 ñòàäèè.
· 1 ñòàäèÿ: ìåëàíîìà èìååò òîëùèíó äî 2 ìì, îòñóòñòâóþò ðåãèîíàðíûå è îòäàëåííûå ìåòàñòàçû.
· 2 ñòàäèÿ: ìåëàíîìà èìååò òîëùèíó áîëåå 2 ìì, îòñóòñòâóþò ðåãèîíàðíûå è îòäàëåííûå ìåòàñòàçû.
· 3 ñòàäèÿ âûñòàâëÿåòñÿ, êîãäà èìååò ìåñòî ïîðàæåíèå ðåãèîíàðíûõ ëèìôàòè÷åñêèõ óçëîâ.
· 4 ñòàäèÿ âûñòàâëÿåòñÿ, êîãäà âûÿâëÿþòñÿ îòäàëåííûå ìåòàñòàçû.
Íàèáîëåå ÷àñòî ìåëàíîìà ìåòàñòàçèðóåò â ëåãêèå è ïå÷åíü, òàêæå âîçìîæíî ïîðàæåíèå ìåòàñòàçàìè êîæè, ãîëîâíîãî ìîçãà, êîñòåé ñêåëåòà. Ïðè íàëè÷èè âèñöåðàëüíûõ (ïîðàæåíèå âíóòðåííèõ îðãàíîâ) ìåòàñòàçîâ ïðîãíîç ñòàíîâèòñÿ êðàéíå íåáëàãîïðèÿòíûì, îæèäàåìàÿ ïðîäîëæèòåëüíîñòü æèçíè ñîñòàâëÿåò â ñðåäíåì 6 ìåñÿöåâ.
Ïî ãèñòîëîãè÷åñêîìó âàðèàíòó è ðàñïðîñòðàíåííîñòè ìåëàíîìó ìîæíî ðàçäåëèòü íà òðè îñíîâíûå ôîðìû:
1. Ïîâåðõíîñòíî ðàñïðîñòðàíÿþùàÿñÿ ìåëàíîìà – âñòðå÷àåòñÿ ÷àùå âñåãî (â 70-75% ñëó÷àåâ). Ðàçâèâàåòñÿ îäèíàêîâî ÷àñòî êàê íà ôîíå ñóùåñòâóþùèõ íåâóñîâ, òàê è íà íåèçìåííîé êîæå. Ïðåäñòàâëÿåò ñîáîé áëÿøêó ñ íåîäèíàêîâîé îêðàñêîé, íåðîâíûì êîíòóðîì ñ äëèòåëüíûì ïåðèîäîì íàðàñòàíèÿ èçìåíåíèé.  ñðåäíåì ÷åðåç 4-5 ëåò ïðîèñõîäèò áûñòðàÿ òðàíñôîðìàöèÿ – ïåðåõîä ñ âåðòèêàëüíîé ôîðìû ðîñòà â ãîðèçîíòàëüíóþ, òî åñòü â ãëóáèííûå ñëîè êîæè, ÷òî ïëîõî ñêàçûâàåòñÿ íà ïðîãíîçå çàáîëåâàíèÿ. Íàèáîëåå ÷àñòî ëîêàëèçóåòñÿ íà ñïèíå ó ìóæ÷èí è íà íîãàõ ó æåíùèí.
2. Óçëîâàÿ ìåëàíîìà ñîñòàâëÿåò 10-30% âñåõ ìåëàíîì. ßâëÿåòñÿ íàèáîëåå àãðåññèâíîé – èçìåíÿåòñÿ çà áîëåå êîðîòêèé ïðîìåæóòîê âðåìåíè. ×àùå âîçíèêàåò íà íåèçìåííîé êîæå. Ïðåäñòàâëÿåò ñîáîé òåìíûé óçåëîê èëè ïàïóëó. Ïàöèåíòû îòìå÷àþò áûñòðûé ðîñò (óäâîåíèå ðàçìåðîâ â òå÷åíèå íåñêîëüêèõ ìåñÿöåâ), èçúÿçâëåíèå è êðîâîòî÷èâîñòü. Ïðîãíîç êðàéíå íåáëàãîïðèÿòíûé.
3. Ëåíòèãî-ìåëàíîìà – âñòðå÷àåòñÿ â 10-13% ñëó÷àåâ ìåëàíîì. Âîçíèêàåò ó ïîæèëûõ ëþäåé (íà 7-îì äåñÿòêå æèçíè) íà îòêðûòûõ ó÷àñòêàõ òåëà â âèäå òåìíî-êîðè÷íåâûõ ïÿòåí äèàìåòðîì 2-4 ìì. Äëÿ íåå õàðàêòåðíà äëèòåëüíàÿ ôàçà ãîðèçîíòàëüíîãî ðîñòà, ÷òî îáóñëàâëèâàåò áëàãîïðèÿòíûé ïðîãíîç.
Ñëåäóåò òàêæå çíàòü, ÷òî ìåëàíîìà ïîìèìî êîæè ìîæåò âîçíèêíóòü â ñîñóäèñòîé îáîëî÷êå ãëàçà (óâåàëüíàÿ ìåëàíîìà), ïîä íîãòåâîé ïëàñòèíêîé, íà ñëèçèñòûõ îáîëî÷êàõ (êîíúþíêòèâà, ïîëîñòü íîñà, âëàãàëèùå, ñëèçèñòàÿ ïðÿìîé êèøêè), íà âîëîñèñòîé ÷àñòè ãîëîâû. Îäíàêî ýòè ëîêàëèçàöèè âñòðå÷àþòñÿ êðàéíå ðåäêî.
4. Äèàãíîñòèêà ìåëàíîìû êîæè
Íåñìîòðÿ íà òî, ÷òî ìåëàíîìà äîñòóïíà äëÿ îñìîòðà, èíîãäà âîçíèêàþò òðóäíîñòè â ïðàâèëüíîé ïîñòàíîâêå äèàãíîçà. Èíîãäà êëèíè÷åñêè ïðàêòè÷åñêè íåâîçìîæíî îòëè÷èòü ìåëàíîìó îò ïèãìåíòíîãî íåâóñà, ïîýòîìó áîëüøîå çíà÷åíèå èìååò òùàòåëüíàÿ áåñåäà ñ ïàöèåíòîì.
Ïðè íàëè÷èè ïîäîçðåíèÿ íà ìåëàíîìó êîæè íåîáõîäèìî ìîðôîëîãè÷åñêîå èññëåäîâàíèå – èìåííî îíî ïîçâîëÿåò óñòàíîâèòü îêîí÷àòåëüíûé äèàãíîç. Öèòîëîãè÷åñêîå èññëåäîâàíèå âûïîëíÿåòñÿ ïðè íàëè÷èè èçúÿçâëåíèÿ ïóòåì âûïîëíåíèÿ ìàçêîâ ñ ïîâåðõíîñòè îïóõîëè.
Îñíîâíûì ìåòîäîì â ñëó÷àå, åñëè äèàãíîç âûçûâàåò ñîìíåíèå, ÿâëÿåòñÿ ýêñöèçèîííàÿ áèîïñèÿ (ïîëíîå èññå÷åíèå îïóõîëè ñ îòñòóïëåíèåì îò êðàåâ îïóõîëè 2-5 ìì ñ ïîñëåäóþùèì ñðî÷íûì ãèñòîëîãè÷åñêèì çàêëþ÷åíèåì). Ïðè ïîäòâåðæäåíèè äèàãíîçà ìåëàíîìû ñðàçó âûïîëíÿåòñÿ øèðîêîå èññå÷åíèå. Áèîïñèÿ äîëæíà âûïîëíÿòüñÿ ïîä îáùåé àíåñòåçèåé, òàê êàê ïðè ïðîêàëûâàíèè çîíû ìåëàíîìû èãëîé âîçìîæíî ðàñïðîñòðàíåíèå êëåòîê îïóõîëè â îêðóæàþùèå òêàíè.
Ñ öåëüþ îöåíêè ðàñïðîñòðàíåííîñòè îïóõîëåâîãî ïðîöåññà ïðè óñòàíîâëåííîì äèàãíîçå ìåëàíîìû êîæè îáÿçàòåëüíûì ÿâëÿåòñÿ âûïîëíåíèå ÓÇÈ ðåãèîíàðíûõ ëèìôàòè÷åñêèõ óçëîâ, ÓÇÈ îðãàíîâ áðþøíîé ïîëîñòè, ðåíòãåíà îðãàíîâ ãðóäíîé êëåòêè.
5. Ñèìïòîìû ìåëàíîìû êîæè
Ê ïåðâûì ïðèçíàêàì è ñèìïòîìàì ìåëàíîìû êîæè, îçëîêà÷åñòâëåíèÿ ïèãìåíòíûõ íîâîîáðàçîâàíèé êîæè îòíîñÿò:
1. Èçìåíåíèå ðàçìåðîâ îïóõîëè – ìåäëåííûé ðîñò.
2. Èçìåíåíèå ôîðìû – îïóõîëü ïðèîáðåòàåò âûïóêëóþ ôîðìó.
3. Èçìåíåíèå îêðàñêè – ïîÿâëåíèå íåîäèíàêîâî îêðàøåííûõ ó÷àñòêîâ.
4. Èçìåíåíèå î÷åðòàíèé – ïîÿâëåíèå íåïðàâèëüíûõ, èçðåçàííûõ êðàåâ.
5. Àñèììåòðèÿ – îäíà ïîëîâèíà íå ïîõîæà íà âòîðóþ.
6. Ïîÿâëåíèå êîðîê, êðîâîòî÷èâîñòü.
7. Ïîÿâëåíèå çóäà, èçìåíåíèå ÷óâñòâèòåëüíîñòè â îáëàñòè îïóõîëè.
Íàèáîëåå ÷àñòî ïàöèåíòû æàëóþòñÿ íà ïîÿâëåíèå èëè óâåëè÷åíèå â ðàçìåðàõ óæå ñóùåñòâóþùåãî ïèãìåíòíîãî îáðàçîâàíèÿ, çóä, ÷óâñòâî ææåíèÿ â çîíå îïóõîëè, ïîÿâëåíèå êðîâîòî÷èâîñòè.
Ðèñóíîê 3
Ê äîïîëíèòåëüíûì ïðèçíàêàì ìîæíî îòíåñòè îòñóòñòâèå ðèñóíêà êîæè, øåëóøåíèå, âûïàäåíèå ðàíåå ñóùåñòâîâàâøèõ âîëîñ, âîçíèêíîâåíèå óïëîòíåíèé íà ïîâåðõíîñòè ïèãìåíòíîé îïóõîëè, óâåëè÷åíèå áëèæàéøèõ ê îïóõîëè ëèìôàòè÷åñêèõ óçëîâ.
6. Ëå÷åíèå ìåëàíîìû
ìåëàíîìà îïóõîëü çëîêà÷åñòâåííûé õèìèîòåðàïåâòè÷åñêèé
 ëå÷åíèè ìåëàíîìû êîæè îñíîâíàÿ ðîëü îòâîäèòñÿ õèðóðãè÷åñêèì ìåòîäàì ëå÷åíèÿ. Ýòî ïîëîæåíèå ïðèìåíèìî êàê ê ïåðâè÷íîìó î÷àãó, òàê è â îòíîøåíèè ìåòàñòàçîâ â ðåãèîíàðíûå ëèìôàòè÷åñêèå óçëû. Ê ñîæàëåíèþ, äðóãèå âèäû ñïåöèàëüíîãî ëå÷åíèÿ (õèìèîòåðàïèÿ, ëó÷åâàÿ òåðàïèÿ, èììóíîòåðàïèÿ) íå ÿâëÿþòñÿ àäåêâàòíîé àëüòåðíàòèâîé îïåðàòèâíîìó âìåøàòåëüñòâó. Îäíàêî ýòè ìåòîäû íàõîäÿò ñâîå ïðèìåíåíèå ïðè ðàñïðîñòðàíåííîì îïóõîëåâîì ïðîöåññå, êîãäà ïîÿâëÿþòñÿ îòäàëåííûå ìåòàñòàçû.
Ëå÷åíèå 1-2 ñòàäèè ìåëàíîìû
Õèðóðãè÷åñêîå ëå÷åíèå ìåëàíîìû êîæè äîëæíî âûïîëíÿòüñÿ â ñïåöèàëèçèðîâàííîì îíêîëîãè÷åñêîì îòäåëåíèè ïîä îáùèì îáåçáîëèâàíèåì. Ðàííåå âûÿâëåíèå ìåëàíîìû êîæè è ñâîåâðåìåííîå åå èññå÷åíèå ÿâëÿåòñÿ îñíîâîé óñïåøíîãî ëå÷åíèÿ, ò.å. ïîçâîëÿåò ïîëíîñòüþ èçëå÷èòüñÿ îò ýòîãî îïàñíîãî íåäóãà. Ðàäèêàëüíîå âìåøàòåëüñòâî ïîäðàçóìåâàåò èññå÷åíèå îïóõîëè ñ îêðóæàþùåé êîæåé, íèæåëåæàùåé ïîäêîæíîé æèðîâîé êëåò÷àòêîé è ôàñöèåé èëè àïîíåâðîçîì. Ïðè ýòîì ìèíèìàëüíûé îòñòóï îò êðàÿ îïóõîëè ñîñòàâëÿåò 1 ñì.
 ðÿäå èññëåäîâàíèé óñòàíîâëåíî, ÷òî øèðîêîå èññå÷åíèå ìåëàíîìû ñ îòñòóïëåíèåì îò êðàåâ îïóõîëè ïî 4-5 ñì àáñîëþòíî íå âëèÿåò íà âûæèâàåìîñòü ýòîé êàòåãîðèè ïàöèåíòîâ. Ïîýòîìó ïî ðåêîìåíäàöèÿì ÂÎÇ (âñåìèðíîé îðãàíèçàöèè çäðàâîîõðàíåíèÿ) îïòèìàëüíûì îòñòóïîì ÿâëÿåòñÿ: îòñòóï 0,5-1,0 ñì ïðè ïðåäïîëàãàåìîé òîëùèíå îïóõîëè äî 1 ìì. Ïðè òîëùèíå ìåëàíîìû 1 – 2 ìì îòñòóï äîëæåí ñîñòàâëÿòü 2 ñì. Ïðè áîëüøèõ èçúÿçâëåííûõ îïóõîëÿõ îòñòóï ìîæåò áûòü áîëåå 2 ñì.  ñëó÷àå åñëè ìåëàíîìà ëîêàëèçóåòñÿ íà ïàëüöàõ ðóê èëè íîã, âûïîëíÿåòñÿ ýêçàðòèêóëÿöèÿ ïàëüöà (óäàëåíèå).
Èíîãäà ïîñëå èññå÷åíèÿ ìåëàíîìû íå óäàåòñÿ óñòðàíèòü äåôåêò ïðîñòûì ñâåäåíèåì êðàåâ ðàíû.  ýòîì ñëó÷àå âûïîëíÿþòñÿ ðàçëè÷íûå âèäû ïëàñòè÷åñêîãî çàìåùåíèÿ: ïëàñòèêà ñâîáîäíûì êîæíûì ëîñêóòîì, ìåñòíûìè òêàíÿìè èëè òðàíñïëàíòàöèþ ëîñêóòîâ ñ îñåâûì òèïîì êðîâîñíàáæåíèÿ (íàïðèìåð, ïðè ëîêàëèçàöèè ìåëàíîìû íà ïÿòêå).
 ïîñëåäíåå âðåìÿ â ìèðå øèðîêî äèñêóòèðîâàëñÿ âîïðîñ î íåîáõîäèìîñòè âûïîëíåíèÿ ïðîôèëàêòè÷åñêîãî óäàëåíèÿ ðåãèîíàðíîãî (áëèæàéøåãî ê ìåëàíîìå) ëèìôàòè÷åñêîãî àïïàðàòà.  ðÿäå êðóïíûõ èññëåäîâàíèé óáåäèòåëüíî ïðîäåìîíñòðèðîâàíî îòñóòñòâèå âëèÿíèÿ ýòîãî õèðóðãè÷åñêîãî âìåøàòåëüñòâà íà äàëüíåéøèé ïðîãíîç äëÿ æèçíè ïàöèåíòîâ. Ñïîðíûì òàêæå ÿâëÿåòñÿ âîïðîñ î âûïîëíåíèè â ñî÷åòàíèè ñ èññå÷åíèåì ìåëàíîìû áèîïñèè òàê íàçûâàåìîãî ñòîðîæåâîãî ëèìôàòè÷åñêîãî óçëà (ýòî ïåðâûé ëèìôîóçåë, â êîòîðûé òåîðåòè÷åñêè äîëæíû ïîïàäàòü êëåòêè ìåëàíîìû). Õèìèîëó÷åâîå ëå÷åíèå ïîñëå èññå÷åíèÿ ìåëàíîìû íå ïðîâîäèòñÿ.
Ëå÷åíèå 3 ñòàäèè ìåëàíîìû.
Ïîñëå òîãî êàê ìåëàíîìà èññå÷åíà äàëüíåéøåå ïðîãðåññèðîâàíèå çàáîëåâàíèÿ íàèáîëåå ÷àñòî ïðîÿâëÿåòñÿ ïîðàæåíèåì ìåòàñòàçàìè ðåãèîíàðíûõ ëèìôàòè÷åñêèõ óçëîâ, ÷òî îáíàðóæèâàåòñÿ ñàìèì ïàöèåíòîì èëè ïðè óëüòðàçâóêîâîì èññëåäîâàíèè. Îñíîâíûå ëèìôàòè÷åñêèå êîëëåêòîðû ðàñïîëîæåíû â ïàõîâûõ è ïîäìûøå÷íûõ îáëàñòÿõ. Äëÿ ïîäòâåðæäåíèÿ äèàãíîçà âûïîëíÿåòñÿ òîíêîèãîëüíàÿ áèîïñèÿ óâåëè÷åííîãî ëèìôàòè÷åñêîãî óçëà.
 ñëó÷àå îáíàðóæåíèÿ êëåòîê ìåëàíîìû âûïîëíÿåòñÿ óäàëåíèå âñåãî ëèìôàòè÷åñêîãî àïïàðàòà â ýòîé îáëàñòè â åäèíîì áëîêå ñ îêðóæàþùåé êëåò÷àòêîé. Îïåðàöèÿ òðàâìàòè÷íàÿ è çà÷àñòóþ ñîïðîâîæäàåòñÿ â ïîñëåîïåðàöèîííîì ïåðèîäå ëèìôîðååé (èñòå÷åíèåì ïðîçðà÷íîé æèäêîñòè – ëèìôû), ïîýòîìó â ïîëîñòü ðàíû óñòàíàâëèâàåòñÿ äðåíàæ – ðåçèíîâàÿ ïîëàÿ òðóáêà, ñïîñîáñòâóþùàÿ îòòîêó ëèìôû èç ïîëîñòè ðàíû.
 ïîñëåîïåðàöèîííîì ïåðèîäå âîçìîæíî ïðîâåäåíèå äîïîëíèòåëüíûõ ìåòîäîâ ëå÷åíèÿ: ëó÷åâîé òåðàïèè è õèìèîòåðàïèè. Ïðîâåäåíèå ëó÷åâîé òåðàïèè íà îáëàñòü, ãäå ðàñïîëàãàëèñü ðåãèîíàðíûå ìåòàñòàçû, öåëåñîîáðàçíî, â ñëó÷àå åñëè èìåëî ìåñòî ìàññèâíîå ïîðàæåíèå ëèìôàòè÷åñêèõ óçëîâ ñ ïðîðàñòàíèåì îïóõîëüþ èõ êàïñóëû èëè åñëè ïî êàêèì-ëèáî ïðè÷èíàì íå óäàëîñü ðàäèêàëüíî óäàëèòü ìåòàñòàç. Ñòàíäàðòíîé ñõåìû ïðîâåäåíèÿ õèìèîòåðàïèè íå ñóùåñòâóåò, òàê êàê ýôôåêòèâíîñòü ýòîãî ìåòîäà ëå÷åíèÿ íèçêàÿ.
Ëå÷åíèå 4 ñòàäèè ìåëàíîìû.
Ó ýòîé êàòåãîðèè ïàöèåíòîâ, íåñìîòðÿ íà íåáëàãîïðèÿòíûé ïðîãíîç, ñóùåñòâóåò âîçìîæíîñòü íà ïðîäëåíèå æèçíè ïóòåì èñïîëüçîâàíèÿ õèðóðãè÷åñêîãî ëå÷åíèÿ, ðàçëè÷íûõ âàðèàíòîâ õèìèîëó÷åâîãî âîçäåéñòâèÿ è ïðèìåíåíèÿ ñîâðåìåííûõ äîðîãîñòîÿùèõ ñõåì íà îñíîâå ìîíîêëîíàëüíûõ àíòèòåë. Ïîýòîìó íå ñòîèò ñðàçó îãðàíè÷èâàòü ïîìîùü ýòèì áîëüíûì ëèøü ñèìïòîìàòè÷åñêèìè ìåðîïðèÿòèÿìè.
Ñðåäè ïîêàçàíèé ê õèðóðãè÷åñêîìó âìåøàòåëüñòâó ìîæíî âûäåëèòü ñëåäóþùèå:
1. Óäàëåíèå îäèíî÷íîãî ìåòàñòàçà ïðè óñëîâèè îòñóòñòâèÿ äðóãèõ ïîðàæåíèé è õîðîøåãî îáùåãî ñîñòîÿíèÿ ïàöèåíòà
2. Óñòðàíåíèå ñèìïòîìîâ, ñóùåñòâåííî ñíèæàþùèõ êà÷åñòâî æèçíè ïàöèåíòà èëè óãðîæàþùèõ æèçíè.
3. Óìåíüøåíèå îïóõîëåâîé ìàññû ñ öåëüþ ïîâûøåíèÿ ÷óâñòâèòåëüíîñòè ê õèìèîòåðàïèè.
Õèìèîòåðàïåâòè÷åñêîå ëå÷åíèå ìåëàíîìû ïðèìåíÿåòñÿ ïðè íàëè÷èè ó ïàöèåíòîâ îòäàëåííûõ ìåòàñòàçîâ. Ñîâðåìåííûå ñõåìû õèìèîòåðàïèè ïîçâîëÿþò ëèøü â 20-25% ñëó÷àåâ äîáèòüñÿ ñòàáèëèçàöèè îïóõîëåâîãî ïðîöåññà, òî åñòü èõ ýôôåêòèâíîñòü âåñüìà îãðàíè÷åíà, ââèäó ìàëîé ÷óâñòâèòåëüíîñòè ìåëàíîìû ê õèìèîòåðàïåâòè÷åñêèì ïðåïàðàòàì. Íàèáîëåå ýôôåêòèâíûìè èç íèõ ÿâëÿþòñÿ äàêàðáàçèí, âèíäåçèí, òåìîçîëàìèä.
Ïðè âîçíèêíîâåíèè ìåòàñòàçîâ â ãîëîâíîì ìîçãå íàèáîëåå ýôôåêòèâíûì ïðåïàðàòîì ÿâëÿåòñÿ ìþñòîôîðàí. Îäíèì èç âèäîâ ñèñòåìíîãî âîçäåéñòâèÿ íà îïóõîëåâûé ïðîöåññ ÿâëÿåòñÿ èììóíîòåðàïèÿ (èíòåðôåðîíîòåðàïèÿ, èíòåðëåéêèí-2), îäíàêî ýòè ïðåïàðàòû, à òàêæå ñî÷åòàíèå èõ ñ äðóãèìè öèòîñòàòèêàìè, íå ïîçâîëÿþò äîáèòüñÿ ëó÷øèõ ðåçóëüòàòîâ ëå÷åíèÿ â ñðàâíåíèè ñ ìîíîòåðàïèåé äàêàðáàçèíîì.
Ïðîðûâîì â ëå÷åíèè äèññåìèíèðîâàííûõ ôîðì ìåëàíîìû êîæè ÿâëÿåòñÿ ïîÿâëåíèå íà ðûíêå ïðåïàðàòàçåëüáîðàô. Ýòî òàðãåòíûé ïðåïàðàò, êîòîðûé ïî ðåçóëüòàòàì ðÿäà èññëåäîâàíèé ñïîñîáåí óâåëè÷èòü îáùóþ âûæèâàåìîñòü áîëüíûõ ìåëàíîìîé íà 5-6 ìåñÿöåâ. Ïîêàçàíèåì äëÿ íàçíà÷åíèÿ ïðåïàðàòà ÿâëÿåòñÿ íàëè÷èå îïðåäåëåííîé ìóòàöèè â ãåíîòèïå êëåòêè ìåëàíîìû, êîòîðàÿ âñòðå÷àåòñÿ ïðèìåðíî â 50% ñëó÷àåâ.
Ïðè ðàñïðîñòðàíåííîì îïóõîëåâîì ïðîöåññå âîçìîæíî ïðèìåíåíèå ëó÷åâîé òåðàïèè. Îíà îáû÷íî ïðèìåíÿåòñÿ ïðè íàëè÷èè îòäàëåííûõ ìåòàñòàçîâ â ãîëîâíîì ìîçãå èëè ëîêàëèçîâàííîãî ïîðàæåíèÿ êîñòåé. Ïîêàçàíèÿ ê ëó÷åâîìó ëå÷åíèþ î÷åíü îãðàíè÷åíû, ýôôåêòèâíîñòü ìåòîäà çíà÷èòåëüíî óñòóïàåò õèðóðãè÷åñêîìó.
Íà ïðîãíîç ìåëàíîìû êîæè âëèÿþò ñëåäóþùèå ôàêòîðû:
1. Ïîë. Æåíùèíû èìåþò ëó÷øèå ïîêàçàòåëè âûæèâàåìîñòè, òàê êàê ïåðâè÷íûå îïóõîëè ó íèõ ëîêàëèçóþòñÿ ïðåèìóùåñòâåííî íà êîíå÷íîñòÿõ, ÷òî õàðàêòåðèçóåòñÿ áîëåå äîáðîêà÷åñòâåííûì òå÷åíèåì.
2. Ëîêàëèçàöèÿ. Íàèáîëåå áëàãîïðèÿòíîé ëîêàëèçàöèåé ñ÷èòàåòñÿ âåðõíÿÿ êîíå÷íîñòü. Õóäøèé ïðîãíîç ïðè ðàñïîëîæåíèè ìåëàíîìû íà êîæå âåðõíåé ÷àñòè ñïèíû, øåå, çàòûëî÷íîé îáëàñòè.
3. Òîëùèíà îïóõîëè. Ïî ëèòåðàòóðíûì äàííûì ïðè òîëùèíå îïóõîëè äî 0,75 ìì ïÿòèëåòíÿÿ âûæèâàåìîñòü ñîñòàâëÿåò 98 – 100%, îò 0,76 äî 1,5ìì – 85%, îò 1,6 äî 4,0 ìì – 47%.
4. Èçúÿçâëåíèå. Âîçíèêíîâåíèå èçúÿçâëåíèÿ ñíèæàåò ïÿòèëåòíþþ âûæèâàåìîñòü ïàöèåíòîâ ñ 1 ñòàäèåé ñ 78 äî 50%, ñî 2 ñòàäèåé ñ 55 äî 16%.
5. Ïèãìåíòàöèÿ. Âûæèâàåìîñòü ïàöèåíòîâ ñ áåñïèãìåíòíûìè ìåëàíîìàìè ñîñòàâëÿåò 54%, ñ ïèãìåíòûìè – 73%.
6. Íàïðàâëåíèå ðîñòà. Ìåëàíîìû ñ âåðòèêàëüíûì ðîñòîì îáëàäàþò çíà÷èòåëüíî õóäøèì ïðîãíîçîì ïî ñðàâíåíèþ ñ ìåëàíîìàìè, ðàñòóùèìè â ãîðèçîíòàëüíîé ïëîñêîñòè.
Ïðîôèëàêòèêà ëå÷åíèÿ ìåëàíîìû. Ê îñíîâíûì ïðîôèëàêòè÷åñêèì ìåðîïðèÿòèÿì, ïîçâîëÿþùèì ñíèçèòü ðèñê çàáîëåòü ìåëàíîìîé êîæè, ìîæíî îòíåñòè ñëåäóþùèå:
· Îãðàíè÷èâàòü íàõîæäåíèå íà ñîëíöå áåç ñîëíöåçàùèòíîãî êðåìà èëè îäåæäû.
· Íå äîïóñêàòü ñîëíå÷íûõ îæîãîâ ó äåòåé.
· Íå äîïóñêàòü òðàâìàòèçàöèè ïèãìåíòíûõ íåâóñîâ.
· Óäàëÿòü íåâóñû, ïîäâåðæåííûå òðàâìàòèçàöèè.
· Íàáëþäåíèå çà íåâóñàìè.
· Èñïîëüçîâàíèå ñîëíöåçàùèòíûõ êðåìîâ.
· Åæåãîäíîå îáðàùåíèå ê îíêîëîãó ñ öåëüþ îñìîòðà âñåõ ïèãìåíòíûõ îáðàçîâàíèé êîæè.
Ðàçìåùåíî íà Allbest.ru
Источник
Меланома кожи
Государственное
бюджетное образовательное учреждение высшего профессионального образования
«Тихоокеанский государственный медицинский университет»
Министерства
здравоохранения Российской Федерации
Реферат
Выполнила студентка
Пышкина Анна
Александровна
1. Меланома кожи
Меланома это очень агрессивная злокачественная
опухоль, развивающаяся в результате перерождения меланоцитов и меланобластов –
пигментных клеток, продуцирующих пигмент меланин. В клетках опухоли содержится
большое количество меланина, что и обуславливает их темную окраску, однако
встречаются в небольшом проценте случаев и беспигментные варианты.

Рисунок 1. Эпидемиология меланомы
кожи
Из всех опухолей кожи на долю
меланомы приходится лишь 10%. За последние десятилетия отмечается непрерывный
рост заболеваемости этой патологией. Так в России число впервые установленных
диагнозов меланома кожи увеличилось в 2.3 раза по сравнению с 1982 годом.
Уровень заболеваемости зависит от
цвета кожи и географического региона. Так, например, в США представители
европейской расы заболевают в 7-10 раз чаще, по сравнению с афроамериканцами.
Самый высокий уровень заболеваемости в мире отмечен в Австралии. При этом
наибольший риск имеют женщины с белой кожей и рыжими волосами.
В возрасте старше 60 лет мужчины и
женщины заболевают с одинаковой частотой. Пик заболеваемости приходится на возраст
30 – 50 лет. У лиц, имеющих меланому, риск возникновения новой составляет 12%.
Заболевание обладает крайне неблагоприятным прогнозом, что подтверждается тем,
что в структуре смертности меланома кожи стоит на 9 месте (1% больных
злокачественными опухолями умирает от меланомы).
. Причины развития меланомы
Основной причиной возникновения
меланомы является воздействие ультрафиолетового солнечного излучения на
незащищенные открытые участки кожи. Канцерогенный характер воздействия
ультрафиолетового облучения особенно прослеживается при базальноклеточном и
плоскоклеточном раке кожи. Если в развитии базалиомы и плоскоклеточного рака
кожи имеет значения кумулятивная доза ультрафиолетового облучения, то есть
хронический характер воздействия, то для развития меланомы кожи имеет значение
интенсивность. Меланома может возникнуть в результате однократного интенсивного
ультрафиолетового облучения. Чаще развивается у пациентов, получавших солнечные
ожоги в детстве и юношеском возрасте, а также у людей, работающих в закрытых
помещениях, а отдыхающих в южных странах.
Рисунок 2
Немалую роль в развитии меланомы
отводят травме уже имеющихся пигментных невусов кожи. Однако не исключается,
что травма лишь ускоряет опухолевый рост уже возникшей опухоли. Это может быть
однократное воздействие на невус (порез, ушиб, ссадина) или хроническое
воздействие (натирание элементами одежды, цепочками и т.д.).
Много научных изысканий посвящено
изучению наследственности в этиологии данной опухоли. Установлено, что в
семьях, где имеется диспластический невус синдром, имеется высокий риск
заболеть меланомой кожи. У людей, имеющих этот синдром, в течение жизни
развивается большое количество диспластических невусов (более 50), риск
перерождения которых в меланому очень высок. Тип наследования этого синдрома –
аутосомно-доминантный. Поэтому при установке диагноза, необходимо направить на
осмотр к онкологу всех близких родственников. Такие пациенты должны обращаться
к онкологу для контрольного осмотра каждые полгода.
В последнее время все больше
внимания уделяют иммунным факторам в развитии меланомы кожи. Иммунодефицитные
состояния и иммунодепрессия являются факторами, способствующими возникновению
заболевания.
. Классификация и стадии меланомы
Для установки стадии развития
меланомы кожи и соответственно определения прогноза используется международная
классификация TNM. Где Т характеризует первичный очаг, то есть толщину опухоли
и уровень ее распространения в слоях кожи. N устанавливается по наличию или
отсутствию метастазов в региональных лимфатических узлах (наиболее близко
расположенных к опухоли). М устанавливается по наличию или отсутствию
отдаленных метастазов.
По литературным данным при толщине
опухоли до 0,75 мм пятилетняя выживаемость составляет 98-100%, от 0,76 до 1,5
мм – 85%, от 1,6 до 4,0 мм – 47%.
Исходя из значений Т, N и М в
развитии меланомы выделяют 4 стадии.
· 1 стадия: меланома имеет толщину до
2 мм, отсутствуют регионарные и отдаленные метастазы.
· 2 стадия: меланома имеет толщину
более 2 мм, отсутствуют регионарные и отдаленные метастазы.
· 3 стадия выставляется, когда имеет
место поражение регионарных лимфатических узлов.
· 4 стадия выставляется, когда
выявляются отдаленные метастазы.
Наиболее часто меланома метастазирует в легкие и
печень, также возможно поражение метастазами кожи, головного мозга, костей
скелета. При наличии висцеральных (поражение внутренних органов) метастазов
прогноз становится крайне неблагоприятным, ожидаемая продолжительность жизни
составляет в среднем 6 месяцев.
По гистологическому варианту и
распространенности меланому можно разделить на три основные формы:
1. Поверхностно распространяющаяся меланома
– встречается чаще всего (в 70-75% случаев). Развивается одинаково часто как на
фоне существующих невусов, так и на неизменной коже. Представляет собой бляшку
с неодинаковой окраской, неровным контуром с длительным периодом нарастания
изменений. В среднем через 4-5 лет происходит быстрая трансформация – переход с
вертикальной формы роста в горизонтальную, то есть в глубинные слои кожи, что
плохо сказывается на прогнозе заболевания. Наиболее часто локализуется на спине
у мужчин и на ногах у женщин.
2. Узловая меланома составляет 10-30% всех
меланом. Является наиболее агрессивной – изменяется за более короткий
промежуток времени. Чаще возникает на неизменной коже. Представляет собой
темный узелок или папулу. Пациенты отмечают быстрый рост (удвоение размеров в
течение нескольких месяцев), изъязвление и кровоточивость. Прогноз крайне
неблагоприятный.
. Лентиго-меланома – встречается в 10-13%
случаев меланом. Возникает у пожилых людей (на 7-ом десятке жизни) на открытых
участках тела в виде темно-коричневых пятен диаметром 2-4 мм. Для нее
характерна длительная фаза горизонтального роста, что обуславливает благоприятный
прогноз.
Следует также знать, что меланома помимо кожи
может возникнуть в сосудистой оболочке глаза (увеальная меланома), под ногтевой
пластинкой, на слизистых оболочках (конъюнктива, полость носа, влагалище,
слизистая прямой кишки), на волосистой части головы. Однако эти локализации
встречаются крайне редко.
. Диагностика меланомы кожи
Несмотря на то, что меланома доступна для
осмотра, иногда возникают трудности в правильной постановке диагноза. Иногда
клинически практически невозможно отличить меланому от пигментного невуса,
поэтому большое значение имеет тщательная беседа с пациентом.
При наличии подозрения на меланому кожи
необходимо морфологическое исследование – именно оно позволяет установить
окончательный диагноз. Цитологическое исследование выполняется при наличии
изъязвления путем выполнения мазков с поверхности опухоли.
Основным методом в случае, если диагноз вызывает
сомнение, является эксцизионная биопсия (полное иссечение опухоли с
отступлением от краев опухоли 2-5 мм с последующим срочным гистологическим
заключением). При подтверждении диагноза меланомы сразу выполняется широкое
иссечение. Биопсия должна выполняться под общей анестезией, так как при
прокалывании зоны меланомы иглой возможно распространение клеток опухоли в
окружающие ткани.
С целью оценки распространенности опухолевого
процесса при установленном диагнозе меланомы кожи обязательным является
выполнение УЗИ регионарных лимфатических узлов, УЗИ органов брюшной полости,
рентгена органов грудной клетки.
. Симптомы меланомы кожи
1. Изменение размеров опухоли – медленный
рост.
2. Изменение формы – опухоль приобретает
выпуклую форму.
. Изменение окраски – появление неодинаково
окрашенных участков.
. Изменение очертаний – появление
неправильных, изрезанных краев.
. Асимметрия – одна половина не похожа на
вторую.
. Появление корок, кровоточивость.
. Появление зуда, изменение
чувствительности в области опухоли.
Наиболее часто пациенты жалуются на появление
или увеличение в размерах уже существующего пигментного образования, зуд,
чувство жжения в зоне опухоли, появление кровоточивости.
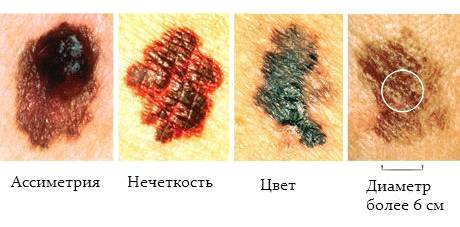
Рисунок 3
К дополнительным признакам можно
отнести отсутствие рисунка кожи, шелушение, выпадение ранее существовавших
волос, возникновение уплотнений на поверхности пигментной опухоли, увеличение
ближайших к опухоли лимфатических узлов.
. Лечение меланомы
меланома опухоль
злокачественный химиотерапевтический
В лечении меланомы кожи основная
роль отводится хирургическим методам лечения. Это положение применимо как к
первичному очагу, так и в отношении метастазов в регионарные лимфатические
узлы. К сожалению, другие виды специального лечения (химиотерапия, лучевая
терапия, иммунотерапия) не являются адекватной альтернативой оперативному
вмешательству. Однако эти методы находят свое применение при распространенном
опухолевом процессе, когда появляются отдаленные метастазы.
Лечение 1-2 стадии меланомы
Хирургическое лечение меланомы кожи
должно выполняться в специализированном онкологическом отделении под общим
обезболиванием. Раннее выявление меланомы кожи и своевременное ее иссечение
является основой успешного лечения, т.е. позволяет полностью излечиться от этого
опасного недуга. Радикальное вмешательство подразумевает иссечение опухоли с
окружающей кожей, нижележащей подкожной жировой клетчаткой и фасцией или
апоневрозом. При этом минимальный отступ от края опухоли составляет 1 см.
В ряде исследований установлено, что
широкое иссечение меланомы с отступлением от краев опухоли по 4-5 см абсолютно
не влияет на выживаемость этой категории пациентов. Поэтому по рекомендациям
ВОЗ (всемирной организации здравоохранения) оптимальным отступом является:
отступ 0,5-1,0 см при предполагаемой толщине опухоли до 1 мм. При толщине
меланомы 1 – 2 мм отступ должен составлять 2 см. При больших изъязвленных
опухолях отступ может быть более 2 см. В случае если меланома локализуется на
пальцах рук или ног, выполняется экзартикуляция пальца (удаление).
Иногда после иссечения меланомы не
удается устранить дефект простым сведением краев раны. В этом случае
выполняются различные виды пластического замещения: пластика свободным кожным
лоскутом, местными тканями или трансплантацию лоскутов с осевым типом
кровоснабжения (например, при локализации меланомы на пятке).
В последнее время в мире широко
дискутировался вопрос о необходимости выполнения профилактического удаления
регионарного (ближайшего к меланоме) лимфатического аппарата. В ряде крупных
исследований убедительно продемонстрировано отсутствие влияния этого
хирургического вмешательства на дальнейший прогноз для жизни пациентов. Спорным
также является вопрос о выполнении в сочетании с иссечением меланомы биопсии
так называемого сторожевого лимфатического узла (это первый лимфоузел, в
который теоретически должны попадать клетки меланомы). Химиолучевое лечение
после иссечения меланомы не проводится.
Лечение 3 стадии меланомы.
В случае обнаружения клеток меланомы
выполняется удаление всего лимфатического аппарата в этой области в едином
блоке с окружающей клетчаткой. Операция травматичная и зачастую сопровождается
в послеоперационном периоде лимфореей (истечением прозрачной жидкости – лимфы),
поэтому в полость раны устанавливается дренаж – резиновая полая трубка,
способствующая оттоку лимфы из полости раны.
В послеоперационном периоде возможно
проведение дополнительных методов лечения: лучевой терапии и химиотерапии.
Проведение лучевой терапии на область, где располагались регионарные метастазы,
целесообразно, в случае если имело место массивное поражение лимфатических
узлов с прорастанием опухолью их капсулы или если по каким-либо причинам не
удалось радикально удалить метастаз. Стандартной схемы проведения химиотерапии
не существует, так как эффективность этого метода лечения низкая.
Лечение 4 стадии меланомы.
У этой категории пациентов, несмотря
на неблагоприятный прогноз, существует возможность на продление жизни путем
использования хирургического лечения, различных вариантов химиолучевого
воздействия и применения современных дорогостоящих схем на основе
моноклональных антител. Поэтому не стоит сразу ограничивать помощь этим больным
лишь симптоматическими мероприятиями.
Среди показаний к хирургическому
вмешательству можно выделить следующие:
1. Удаление одиночного метастаза при
условии отсутствия других поражений и хорошего общего состояния пациента
2. Устранение симптомов, существенно
снижающих качество жизни пациента или угрожающих жизни.
. Уменьшение опухолевой массы с целью
повышения чувствительности к химиотерапии.
Химиотерапевтическое лечение меланомы
применяется при наличии у пациентов отдаленных метастазов. Современные схемы
химиотерапии позволяют лишь в 20-25% случаев добиться стабилизации опухолевого
процесса, то есть их эффективность весьма ограничена, ввиду малой
чувствительности меланомы к химиотерапевтическим препаратам. Наиболее эффективными
из них являются дакарбазин, виндезин, темозоламид.
При возникновении метастазов в головном мозге
наиболее эффективным препаратом является мюстофоран. Одним из видов системного
воздействия на опухолевый процесс является иммунотерапия (интерферонотерапия,
интерлейкин-2), однако эти препараты, а также сочетание их с другими
цитостатиками, не позволяют добиться лучших результатов лечения в сравнении с
монотерапией дакарбазином.
Прорывом в лечении диссеминированных форм
меланомы кожи является появление на рынке препаратазельбораф. Это таргетный
препарат, который по результатам ряда исследований способен увеличить общую
выживаемость больных меланомой на 5-6 месяцев. Показанием для назначения
препарата является наличие определенной мутации в генотипе клетки меланомы,
которая встречается примерно в 50% случаев.
При распространенном опухолевом процессе
возможно применение лучевой терапии. Она обычно применяется при наличии
отдаленных метастазов в головном мозге или локализованного поражения костей.
Показания к лучевому лечению очень ограничены, эффективность метода значительно
уступает хирургическому.
На прогноз меланомы кожи влияют следующие
факторы:
1. Пол. Женщины имеют лучшие показатели
выживаемости, так как первичные опухоли у них локализуются преимущественно на
конечностях, что характеризуется более доброкачественным течением.
2. Локализация. Наиболее благоприятной
локализацией считается верхняя конечность. Худший прогноз при расположении
меланомы на коже верхней части спины, шее, затылочной области.
. Толщина опухоли. По литературным данным
при толщине опухоли до 0,75 мм пятилетняя выживаемость составляет 98 – 100%, от
0,76 до 1,5мм – 85%, от 1,6 до 4,0 мм – 47%.
. Изъязвление. Возникновение изъязвления
снижает пятилетнюю выживаемость пациентов с 1 стадией с 78 до 50%, со 2 стадией
с 55 до 16%.
. Пигментация. Выживаемость пациентов с
беспигментными меланомами составляет 54%, с пигментыми – 73%.
. Направление роста. Меланомы с
вертикальным ростом обладают значительно худшим прогнозом по сравнению с меланомами,
растущими в горизонтальной плоскости.
Профилактика лечения меланомы. К основным
профилактическим мероприятиям, позволяющим снизить риск заболеть меланомой
кожи, можно отнести следующие:
· Не допускать солнечных ожогов у
детей.
· Не допускать травматизации
пигментных невусов.
· Удалять невусы, подверженные
травматизации.
· Наблюдение за невусами.
· Использование солнцезащитных кремов.
· Ежегодное обращение к онкологу с
целью осмотра всех пигментных образований кожи.
Источник