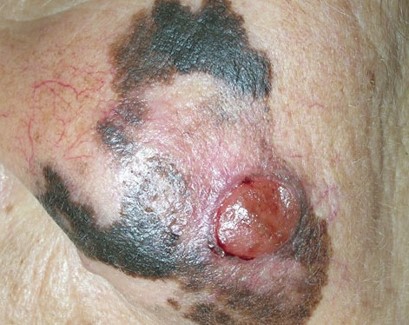
Ранняя диагностика меланомы кожи
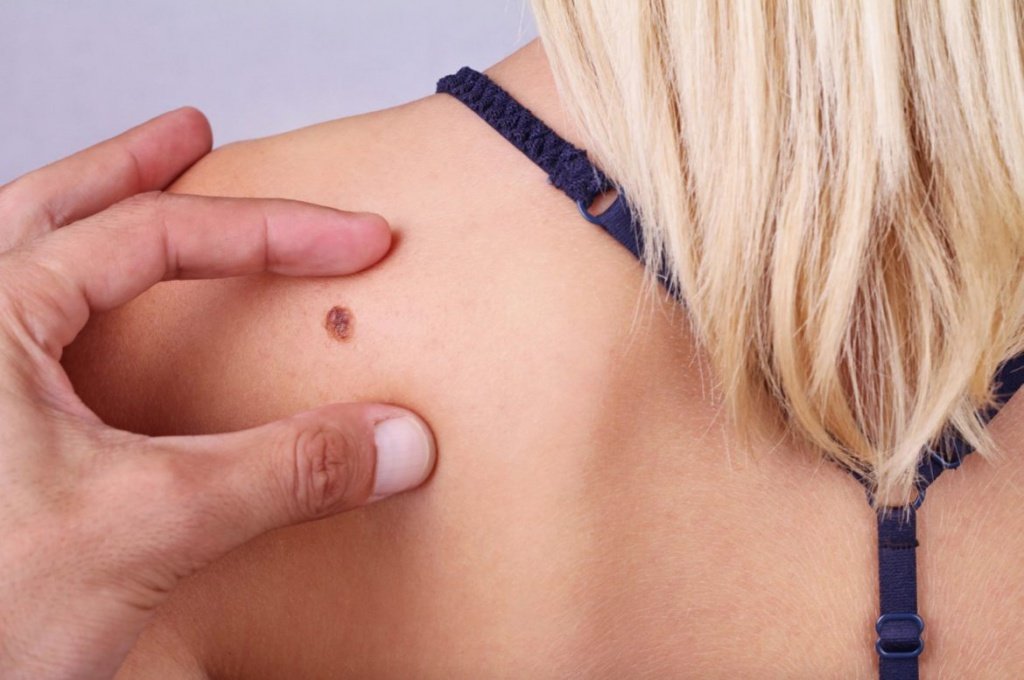
Меланома уже много лет не теряет свои позиции в рейтинге наиболее злокачественных новообразований. В международной классификации болезней МКБ-10 заболевание имеет код С43. Патология разделяется в зависимости от локализации образования:
- С43.0 — губа;
- С43.1 — веко;
- С43.2 — ухо и наружный слуховой проход;
- С43.3 — неуточненные части лица;
- С43.4 — волосистая часть головы и шеи;
- С43.5 — туловище;
- С43.6 — верхние конечности;
- С43.7 — нижние конечности;
- С43.8 — образование, вышедшее за пределы указанных областей;
- С43.9 — неуточненное расположение.
Опухоль характеризуется агрессивным и быстрым ростом. Не диагностировав меланому на ранних стадиях, можно допустить развитие метастазов и усугубить течение заболевания. В последнее время обнаружение рака кожи любой степени тяжести наблюдается у жителей самых разных стран. Статистика регистрирует прирост случаев впервые выявленной меланомы.
Причины развития рака кожи до конца не изучены. Врачи-онкологи выделяют предрасполагающие факторы, которые запускают механизмы опухолевого роста. Диагностика меланомы затруднена в связи с неточностью клинической картины заболевания на ранних стадиях. Поэтому наблюдается поздняя обращаемость за медицинской помощью. Определение опухоли на начальных этапах развития повышает шансы благоприятного исхода лечения.
Онкологи Юсуповской больницы занимаются диагностикой и лечением опухолевых образований кожи. Для исследований используются современные аппараты. Благодаря им удается определить точную стадию развития рака и провести эффективное лечение. Каждому пациенту врачи больницы подбирают индивидуальную терапию. Это позволяет добиться полного избавления от опухоли на ранних этапах или значительного облегчения состояния пациента на поздних стадиях заболевания.

Риски возникновения
Одно из ключевых значений в развитии рака кожи играют предрасполагающие факторы. Среди них выделяют:
- длительное пребывание на солнце и частые солнечные ожоги;
- наследственная предрасположенность. Если в роду встречались случаи опухолевых образований на коже, это повышает риск их развития у последующих поколений;
- светлая кожа с большим количеством родинок и веснушек, рыжий цвет волос. Такая дерма характеризуется небольшим содержанием меланина в клетках;
- пожилой возраст. Считается, что с возрастом повышается шанс развития опухолевого образования кожи. Несмотря на это, онкологи отмечают рост выявления патологии среди лиц молодого возраста;
- профессиональные вредности. Некоторые профессии связаны с постоянным контактом с канцерогенными веществами. Длительное взаимодействие токсинов с кожей повышает риск развития опухоли.
Наличие хотя бы одного из перечисленных факторов риска требует регулярного посещения врача для выполнения профилактических осмотров.
Мнение эксперта
Автор:
Милана Ханларовна Мустафаева
Заведующий онкологическим отделением, врач-онколог, химиотерапевт
Клинически доказано, что меланома является наиболее агрессивным видом злокачественных новообразований. В структуре смертности на долю рака кожи приходится 40 % случаев. Каждый год определяется прирост дебюта заболевания. Несвоевременное обращение за медицинской помощью приводит к развитию тяжелых форм болезни. В результате диагностика осуществляется на 3–4 стадии, когда лечение малоэффективно.
В Юсуповской больнице со стороны онкологов уделяется особое внимание диагностике и лечению меланомы кожи. При появлении подозрительных очагов на коже необходимо обратиться к врачу. Это позволит диагностировать рак на начальных стадиях, когда прогноз для выздоровления считается благоприятным.
В Юсуповской больнице врачи проводят полный курс обследования, которое необходимо для выяснения стадии развития рака кожи и всех сопутствующих критериев. Для этого назначается КТ с возможным использованием контрастного вещества, дерматоскопия, биопсия. В лаборатории определяются онкологические маркеры в анализе крови. После постановки диагноза онкологи разрабатывают индивидуальный план лечения. Препараты подбираются согласно последним европейским рекомендациям по лечению опухолевых образований кожи.
Причины
Как уже говорилось ранее, точные причины возникновения рака кожи до конца не определены. Считается, что меланома — полиэтиологическое заболевание. Среди основных причин формирования опухоли выделяют:
- травматизацию невусов, пигментных пятен. Частый контакт доброкачественных образований с одеждой может привести к появлению трещин. Это провоцирует быстрый рост раковых клеток. При несвоевременной диагностике заболевания провоцирующий фактор может усугублять его течение;
- чрезмерное ультрафиолетовое излучение. В особой группе риска находятся люди со светлой и чувствительной кожей.
Врачам трудно установить причины развития меланомы в том или ином случае. Чаще всего имеет место совокупность провоцирующих факторов. Поэтому, если вы находитесь в группе риска развития рака кожи, необходимо проводить регулярный самостоятельный осмотр кожных покровов. В случае выявления сомнительного образования следует немедленно обратиться к врачу.
Первые симптомы и признаки
Среди основных клинических признаков рака кожи выделяют:
- болевой синдром. Степень его выраженности зависит от стадии развития меланомы. Это могут быть покалывание, жжение, зуд. Симптом обусловлен быстрым делением клеток внутри опухоли;
- алопеция в зоне роста опухоли. По мере роста меланомы происходит поражение волосяного фолликула. В результате волосы выпадают;
- изменение цвета и контуров родинки. После травматизации возможно потемнение или осветление невуса. Окрас зависит от степени поражения меланоцитов;
- быстрый рост новообразования. Для меланомы характерен быстрый рост. Это связано с высокой агрессивностью опухоли;
- изменение кожных покровов в области ракового образования. Данный симптом характерен для поздних стадий развития меланомы. Кожа деформируется в связи с поражением здоровых клеток;
- гиперемия контуров опухоли. Симптом обусловлен воспалительным процессом. Появление данного признака свидетельствует об иммунном ответе на происходящие изменения;
- поражение соседних органов. Меланома рано дает метастазы. В зависимости от их локализации появляются те или иные симптомы. Чаще всего поражаются печень, кости, головной мозг, легкие и органы желудочно-кишечного тракта;
- лимфаденопатия. По мере роста опухолевого процесса происходит поражение близлежащих лимфатических узлов;
- отсутствие аппетита. В результате происходит резкая потеря веса. По мере распространения опухолевого процесса развивается кахексия;
- интоксикационный синдром. Характеризуется слабостью, резким упадком сил, колебанием температуры тела, головной болью и головокружением.
Диагностика
Среди основных методов исследования меланомы кожи выделяют:
- Сбор анамнеза заболевания и жизни. Врач выясняет время появления патологического образования и сопровождающих симптомов. Определяются предположительные причины и предрасполагающие факторы. Уточняется наличие или отсутствие наследственной предрасположенности к опухолевым заболеваниям.
- Осмотр кожи. Врач проводит объективный осмотр новообразования. Специалисты выделяют так называемую азбуку меланомы. Она разработана специально, чтобы охарактеризовать патологические образования:
- A (asymmetry) — асимметричность формы родинки;
- B (border irregularity) — неровные границы невуса;
- C (color) — изменение пигментации родинки;
- D (diameter) — увеличение невуса в диаметре;
- E (evolving) — совокупность вышеперечисленных изменений.
Виды рака кожи
Онкологи выделяют различные классификации меланомы. Образования дифференцируются в зависимости от расположения, стадии развития, наличия или отсутствия метастазов. Уточнение вида рака кожи необходимо для определения методов лечения. По типу развития и морфологическим признакам выделяют следующие формы меланом:
- Поверхностная. Чаще всего диагностируемый вид опухоли. Характеризуется благоприятным прогнозом в плане выздоровления. Образование длительное время может не прорастать в глубокие слои кожи. Выглядит как неоднородное пятно с нечеткими границами. Опасность метастазирования возникает при вертикальном росте опухолевого образования. Это означает, что рак распространяется на глубокие слои дермы.
- Узловая (нодуряная). Одна из наиболее распространенных форм опухоли. Чаще всего диагностируется у мужчин старшего возраста. Узловая меланома — опухоль с агрессивным течением. Заболевание сопровождается ранним метастазированием и имеет неблагоприятный прогноз.
- Лентигинозная. Редкий вид рака кожи. Диагностируется в 10 % всех случаев. Развивается из старческого пигментного или родимого пятна, реже — из обычного невуса. Отличается медленным ростом опухолевых клеток. Лентигинозная меланома характерна для обладателей большого количества веснушек. Патология чаще всего локализуется на лице и в зоне декольте. Данная форма рака имеет благоприятный прогноз.
- Акральная. Имеет специфическую локализацию — утолщенные кожные покровы (ладони, ступни, ногти). Характеризуется агрессивностью и быстрым метастазированием на ранних стадиях. Диагностируется крайне редко.
- Беспигментная. Наиболее опасная форма рака кожи в связи с бессимптомным течением. Внешне опухоль выглядит как розовый узел на коже, который не вызывает опасений. По мере роста опухолевого процесса появляются характерные симптомы.
Лечение
Лечение меланомы требует комплексного подхода. Для этого назначаются следующие мероприятия:
1. Хирургическая операция.
Является основным методом лечения меланомы кожи. Операция становится единственным способом терапии рака, если он диагностирован на 1–2 стадии развития. Для того чтобы снизить риск рецидива меланомы, в ходе операции удаляется опухоль вместе со здоровыми клетками.
2. Химиотерапия.
Назначается для уничтожения быстро растущих раковых клеток. В связи с агрессивностью опухоли, ранним появлением метастазов до сих пор не разработаны единые схемы химиотерапии меланомы. Врачи подбирают препараты и их дозировки индивидуально в зависимости от стадии развития рака. При выявлении меланомы на поздних стадиях химиотерапия носит паллиативный характер.
3. Лучевая терапия.
Высокие дозы излучения способствуют разрушению раковых клеток. Таким образом удается улучшить прогноз для дальнейшего лечения и выздоровления. Лучевая терапия может назначаться в комбинации с операцией и химиотерапией. При неоперабельной меланоме лучевая терапия носит паллиативный характер.
4. Иммунотерапия.
Препараты, усиливающие защитные функции организма, необходимы для включения противоопухолевого иммунного ответа. В результате иммунная система начинает бороться с раковыми клетками самостоятельно. К препаратам, используемым в ходе иммунотерапии, относятся:
- интерферон-альфа;
- интерлейкин-2;
- реаферон;
- ипилимумаб.
Благодаря иммунотерапии удается снизить риск развития рецидива заболевания.
5. Диетическое питание.
Диета, назначаемая в составе комплексного лечения меланомы, требует исключения следующих продуктов:
- консервов;
- пряностей;
- продуктов копчения;
- острых и жирных блюд.
В ежедневном меню должно содержаться достаточное количество свежих овощей, фруктов, зелени, злаков, нежирных сортов мяса и рыбы, птицы, молочных продуктов. Благодаря подобному рациону в организм поступают витамины, минералы, микро- и макроэлементы. Они необходимы в период лечения и восстановления.
Стадии и прогноз
Определение стадии опухолевого процесса необходимо для назначения соответствующего лечения. В зависимости от того, на каком этапе произошла диагностика рака кожи, определяется дальнейший прогноз. Чем позже выявлена опухоль, тем он неблагоприятнее. В соответствии с размерами образования, его локализацией, степенью прорастания в окружающие ткани и метастазирования выделяют следующие стадии меланомы:
- первая. Характеризуется неглубоким проникновением в толщу кожи. На данной стадии толщина меланомы не превышает 1 мм. Патологический процесс не распространяется на близлежащие лимфатические узлы. Опухоль не кровоточит, не образует язв;
- вторая. Сопровождается более быстрым распространением опухолевого процесса. Рак прорастает в кожу на глубину до 2 мм. Изменения характеризуются соответствующей клинической картиной. Опухолевое образование покрывается язвами, кровоточит и шелушится. На второй стадии меланомы регионарные лимфатические узлы не поражаются;
- третья. Опухолевый процесс распространяется на близлежащие лимфатические узлы. Это ухудшает прогноз для дальнейшей терапии и выживаемости. На данной стадии требуется проведение комплексного лечения, включающего оперативное вмешательство и химиотерапию;
- четвертая. Последняя и наиболее тяжелая стадия меланомы. Характеризуется наличием множественных очагов метастазов. Они распространяются с током крови и лимфы. Меланома на данной стадии развития имеет неблагоприятный прогноз в плане выздоровления. Лечение бывает неэффективно. В некоторых случаях назначается только паллиативная терапия.
Рецидив и тактика лечения
Риск рецидива зависит от степени прорастания опухоли, наличия метастазов. Чаще всего повторная меланома локализуется рядом с предыдущим очагом. Для того чтобы снизить риск развития рецидива опухолевого образования, врачи рекомендуют следовать следующим профилактическим мерам:
- ограничить время нахождения под ультрафиолетовыми лучами;
- проводить регулярный самоосмотр родинок;
- использовать защитную одежду при контакте с токсическими веществами;
- проходить профилактический осмотр у дерматолога.
При возникновении подозрений на наличие опухолевых образований кожи рекомендуем обращаться к врачам Юсуповской больницы. Специалисты клиники используют современную аппаратуру для диагностики заболеваний. Терапия проводится согласно последним мировым онкологическим рекомендациям. Записаться на прием можно по телефону.
Автор

Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology – 5th Edition, eMEDICAL BOOKS, 2013
Наши специалисты

Заведующий онкологическим отделением, врач-онколог, химиотерапевт, к.м.н.

Хирург-онколог

Врач-онколог

Врач-онколог

Врач-онколог
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Меланома занимает особую роль среди злокачественных опухолей кожи, являясь социально значимой проблемой в связи с высоким уровнем летальности, что обусловлено значительным метастатическим потенциалом опухоли и низкой эффективностью терапии поздних форм заболевания [1]. Пятилетняя выживаемость больных меланомой на поздних стадиях не превышает 18,0%, а медиана продолжительности жизни — 7,8 мес. Диагностика на ранней стадии заболевания значительно улучшает прогноз [2].
Меланома может возникать как из меланоцитов некоторых вариантов невусов (диспластический невус, невус Рида, меланоз Дюбрейля), так и de novo, то есть на неизмененной коже.
В соответствии со стандартом оказания первичной медико-санитарной помощи при злокачественных новообразованиях кожи (меланома, рак) I–IV стадии (обследование в целях установления диагноза заболевания и подготовки к противоопухолевому лечению), утвержденным Приказом МЗ РФ от 20.12.2012 г. № 1143н, используются следующие методы обследования: осмотр кожи, дерматоскопия, цитологическое, морфологическое (гистологическое) исследования.
Однако в литературе недостаточно внимания уделяется проблеме диагностики меланомы на начальных этапах ее развития, описанию ранних диагностических признаков. Активное информирование населения и врачей различного профиля о потенциальной опасности пигментных образований кожи увеличивает число обращений пациентов и выявлений данного заболевания на ранних стадиях вследствие повышения онкологической настороженности [3].
В 1994 г. для дифференциальной диагностики меланомы предложены три оценочные системы (WHO Melanoma Program), включающие алгоритм ABCD, 7-точечную систему Glasgow, правило ФИГАРО.
Правило АВСD разработано R. Friedman (1985 г.), включает оценку пигментного новообразования кожи по четырем параметрам: A (asymmetry) — асимметрия пигментного образования; В (border) — неровные очертания; С (color) — цветовые вариации; D (diameter) — диаметр. При возникающих изменениях существующего меланоцитарного невуса авторы ориентируют на следующие ранние «настораживающие» клинические симптомы возможной малигнизации (ABCD-критерии меланомы): А — одна половина очага не похожа на другую; В — границы очага зубчатые, в виде «ложной ножки»; С — различные цвета и оттенки; D — диаметр по самой длинной оси очага более 6 мм. Диагностическая точность метода повышается при использовании дополнительного критерия E (evolution): оценка таких изменений новообразования пациентом и врачом, как форма, размер, цвет, появление язвы, кровоточивости в течение последнего года. Перечисленные объективные клинические изменения могут сопровождаться субъективными признаками, включающими жалобы на «ощущения» невуса, парестезии, легкий зуд. Авторы указывают, что чувствительность клинической диагностики меланомы с помощью правила ABСD варьирует от 57,0% до 90,0%, специфичность находится в диапазоне от 59,0% до 90,0%. Наличие трех и более признаков свидетельствует в пользу злокачественного новообразования [4, 5].
7-точечная система Glasgow, разработанная исследователями из университета Glasgow (Шотландия) в 1989 г., включает изучение семи признаков новообразования, три из которых основные, а именно: 1) изменение размеров, объема; 2) изменение формы, очертаний; 3) изменение цвета; а также дополнительные, такие как: 4) воспаление; 5) образование корки или кровоточивости; 6) изменение ощущений, чувствительности; 7) диаметр более 7 мм. По данным исследований чувствительность метода составляет от 79,0% до 100,0% [4, 5].
Правило ФИГАРО предложено T. Fitzpatrick, включает учет шести признаков меланомы: Ф — форма выпуклая — приподнятая над уровнем кожи, что лучше визуализируется при боковом освещении; И — изменение размеров; Г — границы неправильные, «изрезанные края»; А — асимметрия; Р — размеры крупные, диаметр опухоли, превышающий диаметр карандаша (6 мм); О — окраска неравномерная, беспорядочно расположенные коричневые, черные, серые, розовые и белые участки [4, 5].
Западные исследователи отмечают эффективность программ ранней диагностики меланомы кожи, включающие обучение пациентов самообследованию и регулярное медицинское наблюдение за лицами из групп риска. Так, Американская академия дерматологии (American Academy of Dermatology, AAD) рекомендует ежегодный осмотр дерматологом, который следует дополнять ежемесячным самообследованием. С 1999 г. по инициативе дерматологов Бельгии разработана акция «День диагностики меланомы», которая до настоящего времени регулярно проводится в странах Европы, с 2004 г. — в России. Целью данного мероприятия является привлечение внимания населения к вопросам профилактики и своевременной диагностики опухолей кожи на ранних стадиях, массовое доступное обследования населения.
Приказом Министерства здравоохранения Российской Федерации от 03.02.2015 г. № 36ан «Об утверждении порядка проведения диспансеризации определенных групп взрослого населения» определена основная цель диспансеризации — снижение смертности населения, что при злокачественных опухолях кожи (ЗОК) может быть достигнуто ранней диагностикой. В связи с тем, что при толщине опухоли по Бреслоу менее 1 мм новообразование не имеет характерной клинической картины, как и при беспигментной форме, исследователями выделены три группы риска пациентов по развитию ЗОК, которые должны подлежать диспансерному наблюдению у врачей-дерматовенерологов [3, 4]. Группа крайне высокого риска включает лиц со следующими признаками: I фототип кожи и возраст старше 45 лет, II фототип кожи и возраст старше 65 лет, рыжие волосы, меланома в семейном анамнезе, более 100 меланоцитарных невусов или более 10 диспластических невусов, меланома в анамнезе, рак кожи в анамнезе или более 20 солнечных кератозов. Группа высокого риска объединяет лиц со следующими признаками: I фототип кожи и возраст от 25 до 45 лет, II фототип кожи и возраст от 45 до 65 лет, III фототип кожи и возраст старше 65 лет, голубые глаза, рак кожи в семейном анамнезе, множественные эпизоды солнечных ожогов в анамнезе. Группа умеренного риска включает лиц с I–V фототипом кожи в возрасте старше 45 лет, с множественными эпизодами солнечных ожогов в анамнезе.
Одним из методов неинвазивной диагностики меланомы кожи является дерматоскопия. В Приказе Министерства здравоохранения РФ от 15.11.2012 г. № 924н «Об утверждении Порядка оказания медицинской помощи населению по профилю «дерматовенерология» дерматоскоп включен в перечень оснащения кабинета врача-дерматовенеролога. Метод дерматоскопии позволяет заподозрить ЗОК на ранних стадиях на основании визуализации эпидермиса, дермо-эпидермального соединения и сосочкового слоя дермы при увеличении в 10 раз. Одним из простых и доступных алгоритмов при дерматоскопическом исследовании является трехбалльная система оценки, предложенная S. Chimenti, P. Soyer, G. Argenziano (2001). Согласно данному алгоритму оценивают асимметрию новообразования, наличие атипичной пигментной сети и бело-голубой вуали.
В Свердловской области маршрутизация больных с подозрением на злокачественные опухоли, в том числе злокачественные опухоли визуальной локализации (ЗОВЛ), определена приказом МЗ СО № 91п от 28.01.2016 г. «Об организации оказания медицинской помощи взрослому населению Свердловской области по профилю «онкология». Согласно нормативному документу, выявление злокачественных опухолей и предраковых заболеваний делегировано медицинским работникам с этапа фельдшерско-акушерских пунктов, медицинских учреждений, оказывающих первичную медико-санитарную помощь с последующим направлением к профильным специалистам.
Своевременная диагностика ранней курабельной меланомы встречается редко, поэтому привлечение внимания врачей к «малым диагностическим признакам» минимальной меланомы имеет большое значение для улучшения прогноза при этом заболевании. Приводим клинические примеры больных меланомой, диагностированной на различных стадиях заболевания.
Клинический случай № 1
Пациентка З., 31 год, обратилась на прием к дерматовенерологу по поводу атопического дерматита у своего ребенка, себя считала здоровой. Врач обратил внимание на коричневое новообразование на коже плеча.
Объективно: на коже передней поверхности правого плеча пигментная макула неправильной формы, асимметричная, с нечеткими границами, различных цветов от светло-коричневого до черного, с эксцентричной гиперпигментацией, диаметром 10 мм (по системе ABCD 5 баллов). При дерматоскопическом исследовании новообразование меланоцитарной природы, асимметричное по строению и по структуре, имеет атипичную пигментную сеть, бело-голубые структуры (3 балла по трехбалльному алгоритму). Направлена к онкологу с предварительным диагнозом: «C43.6 Злокачественная меланома верхней конечности, включая область плечевого сустава (?)». При обследовании у онколога проведена полная эксцизионная биопсия опухолевого образования с отступом от края опухоли с последующим морфологическим исследованием материала.
Патоморфологическое описание: асимметричная общая структура, атипичные меланоциты расположены в эпидермисе преимущественно в верхних отделах сосочкового слоя дермы с ядерным плеоморфизмом в одиночку и гнездами. Заключение: пигментная меланома, уровень инвазии по Кларку II, толщина менее 1 мм по Бреслоу, без изъязвления (рис. 1а, б).
_575.png)
Данный случай демонстрирует характерные изменения клинической картины, дерматоскопические признаки меланомы кожи при отсутствии субъективных жалоб пациента.
Клинический случай № 2
.png) Пациентка А., 67 лет, пенсионерка, жительница села. Самостоятельно обратилась к дерматовенерологу по месту жительства. Со слов пациентки, полгода назад отметила субъективные ощущения по типу парастезии пигментного невуса в области спины.
Пациентка А., 67 лет, пенсионерка, жительница села. Самостоятельно обратилась к дерматовенерологу по месту жительства. Со слов пациентки, полгода назад отметила субъективные ощущения по типу парастезии пигментного невуса в области спины.
Объективно: на коже спины множество узелков светло-коричневого и коричневого цвета, округлой или овальной формы, с четкими границами, диаметром от 0,3 см до 2,0 см, клинически соответствующие себорейным кератомам. В области левого плечевого сустава визуализируется новообразование, отличающееся от остальных, — «симптом гадкого утенка», выявление атипичных, отличающихся по внешнему виду от остальных, пигментных образований у пациента. Данный элемент представлен пигментной папулой неправильной формы, асимметричной, с неровными краями, полихромной окраски, с эксцентричным фокусом гиперпигментации, диаметром 14 мм (по системе ABCD 5 баллов). При оценке по трехбалльному алгоритму при дерматоскопическом исследовании выявлены три признака, включающие асимметрию по строению и по структуре, атипичную пигментную сеть, бело-голубые структуры в верхней части новообразования. Направлена к онкологу с предварительным диагнозом: «C43.5 Злокачественная меланома туловища (?), (L82) себорейный кератоз». При обследовании у онколога проведена полная эксцизионная биопсия опухолевого образования с отступом от края опухоли с последующим морфологическим исследованием материала. Заключение: пигментная меланома, уровень инвазии по Кларку II, толщина менее 1 мм по Бреслоу, без изъязвления (рис. 2а, б, в).
.png)
.png)
Клинический случай № 3
Пациент Щ., 71 год, пенсионер, житель села. Заметил образование на коже спины три месяца назад, когда новообразование стало мешать надевать одежду. За медицинской помощью не обращался. Новообразование стремительно увеличивалось в размерах, стало кровоточить, покрылось коркой, спустя 1,5 месяца самостоятельно наружно применял мазь Ацикловир в течение двух недель без эффекта. Обратился в районную поликлинику к онкологу, откуда был направлен в ГБУЗ СО СООД. Объективно: на коже верхней трети спины узел куполообразной формы, с гиперкератозом на поверхности, диаметром 10 см с перифокальным воспалением кожи. При обследовании у онколога проведена полная эксцизионная биопсия опухолевого образования с отступом от края опухоли с последующим морфологическим исследованием материала. Патоморфологическое описание препарата: узловая пролиферация атипичных меланоцитов, гнездное расположение клеток, плеоморфизм ядер и обильная цитоплазма. Заключение: пигментная меланома, уровень инвазии по Кларку II, толщина 0,5 см по Бреслоу, с изъязвлением. Обращает внимание, что данный пациент находится на диспансерном наблюдении у терапевта по поводу бронхиальной астмы; посещал врача 2–3 раза в год, проводилось аускультативное исследование, однако на консультацию к дерматовенерологу или онкологу с целью определения степени риска развития ЗОК направлен не был.
Таким образом, несвоевременная диагностика меланомы обусловлена отсутствием субъективных ощущений у больных на ранних стадиях заболевания, свидетельствует о недостаточном уровне противораковой пропаганды среди населения и онкологической грамотности медицинских работников общей лечебной сети. Результаты исследования обосновывают необходимость разработки дополнительных медико-организационных технологий по первичной и вторичной профилактике ЗОК.
.png)
Литература
- Демидов Л. В., Утяшев И. А., Харкевич Г. Ю. Подходы к диагностике и терапии меланомы кожи: эра персонализированной медицины // Consilium medicum (приложение). 2013; 2–3: 42–47.
- Telfer N. R., Colver G. B., Morton C. A. Guidelines for the management of basal cell carcinoma. Dermatology Center, Salford Royal Hospitals NHS Foundation Trust — Manchester: Salford Royal Hospitals NHS Foundation Trust, 2012.
- Червонная Л. В. Пигментные опухоли кожи. М.: ГЭОТАР-Медиа, 2014. 224 с.: ил.
- Ламоткин И. А. Меланоцитарные и меланиновые поражения кожи: Учебное пособие. Атлас. М.: Издательство «БИНОМ», 2014. 248 с.: 299 ил.
- Тюляндин С. А., Переводчикова Н. И., Носов Д. А. Клинические рекомендации Европейского общества медицинской онкологии (ESMO). М.: Издательская группа РОНЦ им. Н. Н. Блохина РАМН, 2010. 436 с.
- Каприн А. Д., Старинский В. В., Петров Г. В. Злокачественные новообразования в России в 2014 году (заболеваемость и смертность). М.: МНИОИ им. П. А. Герцена — филиал ФГБУ «НМИРЦ» Минздрава России, 2016. 250 с.: ил.
- Чиссов В. И., Старинский В. В., Петров Г. В. Злокачественные новообразования в России в 2009 году (заболеваемость и смертность). М.: ФГУ «МНИОИ им. П. А. Герцена Минздравсоцразвития России», 2011. 260 с.: ил.
- Шляхтунов Е. А. и др. Рак кожи: современное состояние проблемы // Вестник Витебского государственного медицинского университета. 2014. Т. 13. № 3. С. 20–28.
- Leiter U., Eigentler, T., Garbe C. Epidemiology of skin cancer. Advancesin Experimental Medicineand Biology. 2014. Vol. 810. № 120. P 40–43.
- Rogers H. W., Weinstock M. A., Feldman S. R. et al. Incidence Estimate of Nonmelanoma Skin Cancer (Keratinocyte Carcinomas) in the US Population, 2012. JAMA Dermatology. 2015, DOI: 10.1001 // Jamadermatol. 2015. 1187.
- Shellenberger R., Nabhan M., Kakaraparthi S. Melanoma screening: A plan for improving early detection // Ann Med. 2016, Feb 25: 1–7.
- Vecchiato A., Zonta E., Campana L., Dal Bello G., Rastrelli M., Rossi C. R., Alaibac M. Long-term Survival of Patients With Invasive Ultra-thin Cutaneous Melanoma: A Single-center Retrospective Analysis // Medicine (Baltimore). 2016, Jan; 95 (2): e2452.
М. А. Уфимцева*, 1, доктор медицинских наук
В. В. Петкау**, кандидат медицинский наук
А. С. Шубина*
Д. Е. Емельянов**, кандидат медицинских наук
А. В. Дорофеев**, доктор медицинских наук
К. Н. Сорокина*, кандидат медицинских наук
* ФГБОУ ВО ФГБОУ ВО УГМУ МЗ Ф, Екатеринбург
** ГБУЗ СО СООД, Екатеринбург
1 Контактная информация: mail-m@mail.ru
Купить номер с этой статьей в pdf
Источник