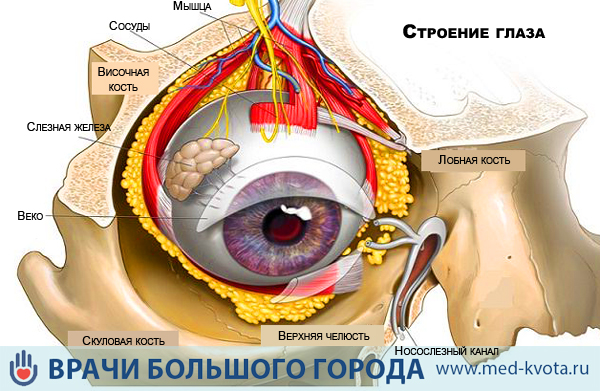
Протокол лечения меланомы в россии

Протоколы лечения меланомы
Иногда пациенту предлагают на всякий случай удалить родинки, из которых может развиться меланома. Это, прежде всего, диспластические невусы – крупные выпуклые родинки с нечеткими краями. Обычно у них более темная центральная часть и светлый ободок. Удаляют и родинки, которые постоянно трутся об одежду – их повреждение может вызвать рак. Такие родинки лучше не выжигать, а именно вырезать, чтобы их можно было потом исследовать на предмет злокачественности.
Меланому необходимо удалить. Ее вырезают вместе с окружающей здоровой тканью, объем которой зависит от формы опухоли. Медики стараются не отрезать лишнего – как показала практика, такие перестраховочные операции не гарантируют, что болезнь не вернется, и не повышают выживаемость пациентов.
Меланому первой стадии, злокачественную родинку, вырезают, отступив от края 1,5-2 см. Если опухоль образовалась на пальце, его удаляют. После операции остается довольно большая и глубокая рана, которую приходится залечивать.
Меланома, как и другие злокачественные опухоли кожи, почти всегда поддается лечению на ранних стадиях. Однако меланома значительно чаще распространяется в другие части тела.
Стадия 0
На стадии 0 за пределы эпидермиса меланома не выходит, и лечиться, в основном, хирургически. Если операция может привести к обезображиванию лица, то возможно применение крема Имиквимод (Алдара). С таким подходом согласны не все врачи.
Стадия I
При стадии I вместе с некоторым объемом здоровой кожи проводится хирургическое удаление опухоли. От толщины меланомы зависит количество удаляемой неизмененной кожи.
Рекомендуется широкое иссечение с захватом около 1 см здоровой кожи в случае, когда толщина меланомы менее 1 мм. Удаление самой опухоли вместе с 1-2 см окружающей нормальной кожи проводится при меланоме толщиной от 1 до 2 мм. При меланоме стадии I со всех сторон опухоли удаляется не более 2 см здоровой кожи. Большее иссечение кожи затрудняет заживление операционной раны. Так же противоречиво влияние подобного подхода на выживаемость.
При меланоме стадии IB или при наличии характеристик, которые позволяют заподозрить распространение опухоли на лимфатические узлы, некоторые врачи рекомендуют проведение биопсии сторожевого лимфоузла.
Если получены положительные результаты биопсии сторожевого лимфоузла рекомендуется лимфодиссекция – удаление всех лимфатических узлов рядом с очагом меланомы.
Стадия II
При меланоме стадии II стандартным вариантом лечения является широкое иссечение.
Удаление самой опухоли вместе с 1-2 см окружающей нормальной кожи проводится при меланоме толщиной от 1 до 2 мм. Хирург также иссекает по 2 см здоровой кожи со всех сторон опухоли при толщине меланомы более 2 мм. Рекомендуются проведение биопсии сторожевого лимфоузла. Так как существует высокая вероятность распространения меланомы в лимфатические узлы.
При наличии клеток меланомы в результатах биопсии сторожевого лимфоузла, будет проведена лимфодиссекция – удаление всех лимфатических узлов в месте положения опухоли.
Иногда, например, при меланоме толщиной более 4 мм или поражении опухолью лимфатических узлов после операции рекомендуется проведение адъювантной терапии интерфероном.
Стадия III
Меланома уже достигает лимфатических узлов на момент постановки диагноза. На данной стадии хирургическое лечение меланомы совместно с широким иссечением первичной опухоли требует проведения лимфодиссекции. Некоторым пациентам адъювантная терапия интерфероном помогает отсрочить рецидив.
Если имеется несколько опухолевых очагов, все они должны быть удалены. Если это невозможно, то вариантом лечения является введение вакцины БЦЖ или интерлейкина-2 непосредственно в опухоль, либо нанесение крема имиквимод с целью иммунотерапии.
В случае меланомы на руке или ноге вариантом лечения является изолированная перфузия конечности.
При массивном поражении лимфатических узлов опухолью, в некоторых случаях назначается лучевая терапия, как адъювантное лечение после операции по их удалению. Так же возможно проведение химиотерапии, иммунотерапии цитокинами либо комбинированное лечение.
Стадия IV
На стадии IV меланому излечить крайне трудно. Опухоль уже распространилась на отдаленные лимфатические узлы или органы. Справиться с кожными очагами опухоли или метастазами в лимфоузлы позволяет хирургическое лечение. Возможно удаление метастазов из внутренних органов. Это зависит от их количества и расположения. Врач назначает лучевую терапию, иммунотерапию или химиотерапию, если метастазы не могут быть удалены хирургически.
Ипилимумаб (Yervoy) является современным иммунопрепаратом, позволяющий увеличить продолжительность жизни при распространенной меланоме. Этот препарат только вводится в клиническую практику, но многие специалисты уже предпочитают его применение химиотерапии или другим видам иммунотерапии.
При меланоме стадии IV ограничена эффективность большинства современных химиопрепаратов.
Врачи чаще всего назначают дакарбазин и темозоломид (Темодал) самостоятельно или в сочетании с другими препаратами. Если химиотерапия помогает уменьшить размеры опухоли, эффект сохраняется недолго, от 3 до 6 месяцев. После этого опухоль начинает расти снова но, в некоторых случаях эффект лечения длится дольше.
Иммунотерапия интерфероном или интерлейкином-2 помогает увеличить продолжительность жизни некоторым пациентам с меланомой стадии IV. Высокие дозы данных препаратов особенно эффективны, но нередко это вызывает тяжелые побочные эффекты.
Некоторые специалисты рекомендуют комбинированное применение химиопрепаратов и интерлейкина-2 или интерферона. Комбинированное лечение улучшает самочувствие пациентов и уменьшает размеры опухоли. Такой подход помогает некоторым пациентам.
Так как меланома стадии IV очень устойчива к существующим методам лечения, не следует отвергать участие в клинических исследованиях.
При меланоме стадии IV, некоторые пациенты очень хорошо отвечают на лечение, и продолжительность их жизни после постановки диагноза велика.
Рецидивирующая меланома
От стадии первоначально выявленной опухоли, исходно проведенной терапии и места рецидива зависит лечение рецидивирующей меланомы.
Рецидивировать меланома может в коже, рядом с местом положения исходной опухоли. Подобно исходной меланоме, местные кожные рецидивы подвергаются хирургическому лечению.
Если при первоначальном лечении сохранились лимфатические узлы, то рецидив меланомы может их затронуть. В таком случае отмечается припухлость в области регионарных лимфоузлов. Лечение рецидива в лимфатических узлах заключается в лимфодиссекции..
Практически во всех отдаленных органах также может возникать рецидив.
В легких, костном мозге, печени или головном мозге рецидив меланомы отмечается чаще всего. При этих рецидивах лечение соответствует терапевтическим мероприятиям при меланоме стадии IV.
Рецидив меланомы на руке или ноге лечится химиотерапией в виде изолированной перфузии конечности.
Определенные сложности при лечении представляют рецидивы меланомы в головной мозг. В некоторых случаях единичные опухоли можно удалить хирургически.
Пациентам с рецидивами опухоли, так же как и при поздних стадиях меланомы, стоит подумать об участии в клинических исследованиях. Прогноз заболевания зависит от характера роста, стадии заболевания и даже расположения меланомы. На первой стадии 5-летняя выживаемость составляет 90% и более, в то время как четвертая стадия дает более 90% летальности. Столь же неутешителен прогноз при возникновении меланомы на слизистой оболочке.
- Базалиома
- Меланома
- Классификация меланомы
- Выживаемость по стадиям при меланоме
- Диагностика меланомы
- Лечение меланомы
- Радиотерапия меланомы
- Химиотерапия меланомы
- Иммунотерапия меланомы
- Меланома – лечение по стадиям
- Профилактика меланомы
- Саркома Капоши
- Рак кожи – Лечение в Израиле
- Плоскоклеточный рак кожи – Лечение в Израиле
- Базалиома – Лечение в Израиле
- Меланома – Лечение в Израиле
- Лечение рака кожи в клинике Ихилов (Сураски)
- Лечение базалиомы в клинике Ихилов (Сураски)
- Лечение меланомы в клинике Ихилов (Сураски)
- MOHS хирургия в клинике Ихилов (Сураски)
- Лечение рака кожи в клинике Герцлия
- Лечение базалиомы в клинике Герцлия
- Лечение меланомы в клинике Герцлия
- Лечение рака кожи в клинике Шиба
- MOHS хирургия в клинике Шиба
- Лечение меланомы в клинике Рамбам
- Рак кожи – Лечение в Германии
- Плоскоклеточный рак кожи – Лечение в Германии
- Базалиома – Лечение в Германии
- Меланома – Лечение в Германии
- Лечение меланомы в Униклинике Тюбингена
- Лечение рака кожи в Униклинике Майнца
- Лечение рака кожи в клинике Вивантес
- Рак кожи – Лечение в Швейцарии
Источник
 Протоколами руководствуются доктора при лечении заболевания Меланома представляет собой опасное заболевание, характеризующееся развитием из меланоцитов опухоли, которая быстро растет и дает метастазы.
Протоколами руководствуются доктора при лечении заболевания Меланома представляет собой опасное заболевание, характеризующееся развитием из меланоцитов опухоли, которая быстро растет и дает метастазы.
При этом опухолевые клетки могут распространяться двумя путями – гематогенным и лимфогенным. Даже при небольшом размере опухоли есть риск возникновения метастаз. Совсем недавно из-за этого прогноз для многих пациентов был неутешительным, но Яковом Шехтером была разработана программа TIL, благодаря которой в борьбе с меланомой были достигнуты значительные успехи.
В итоге с каждым годом появляется все больше новых препаратов, способных замедлить течение болезни или обратить ее вспять, улучшить самочувствие больного или снизить степень отравления организма токсинами рака.
Что такое протокол лечения
Все опухоли лечат исходя из протоколов лечения. Это значит, что врачи собираются и разрабатывают методики лечения для различных случаев. В итоге они набираются опыта и могут найти оптимальный вариант для избавления от того или иного недуга.
Так как каждое опухолевое заболевание представляет собой непростой случай, только совместными усилиями можно выработать стратегию лечения. Но при этом необходимо знать, что у каждого пациента течение болезни идет по-разному. Ввиду этого терапия подбирается индивидуально.
Протоколы лечения, разработанные врачами, представляют собой рекомендации, которые должны принимать во внимание специалисты, работающие в сфере здравоохранения. Обязывающий характер они не носят, нормированию они не подлежат, поэтому характер может быть самым разным.
Вы можете узнать о методах, применяемых для лечения меланомы.
 Протоколы лечения меланомы создаются методом клинических исследований и наблюдений
Протоколы лечения меланомы создаются методом клинических исследований и наблюдений
В чем смысл программы
Суть программы TIL заключается в том, что борьба с меланомой происходит за счет скрытых резервов организма. В итоге побочных эффектов практически нет.
Еще один плюс метода – его универсальность. В отличие от иных лекарственных средств, которые направлены на активизацию иммунных механизмов защиты организма, способ помогает даже пациентам с различными видами опухолей.
TIL – это tumour-infiltrating lymphocytes, пропитывание опухоли лимфоцитами самого организма.
Процедура происходит следующим образом:
- Из метастазов берутся клетки опухоли и TIL-клетки, которые отличаются хорошей способностью к уничтожению клеток меланомы.
- Далее их размножают искусственным способом и вводят в кровь больного.
- Затем дело остается за клетками. Они самостоятельно ведут борьбу.
При четвертой стадии развития болезни совместно с программой осуществляется комплексное лечение. Так может быть использован такой иммуномодулятор, как интерлейкин 2. Проводится и химиотерапия при помощи средств «Флударабин» и «Циклифосфамид».
 TIL метод позволяет излечить заболевание организму самостоятельно
TIL метод позволяет излечить заболевание организму самостоятельно
Предварительные исследования
Представленные методы оказывают серьезное влияние на организм пациента, поэтому требуют перед осуществлением лечения проведения обследования:
- позитронно-эмисионная томография;
- анализы мочи и крови;
- состояние органов зрения;
- биохимический анализ крови;
- электрокардиография.
 Использование TIL метода предусматривает предварительные исследования состояния человека и особенности заболевания
Использование TIL метода предусматривает предварительные исследования состояния человека и особенности заболевания
Протокол TIL
Создание клеток, способных убить опухоль требует времени – от 2 до 4 недель. Перед их введением в кровь пациент проходит подготовительную химиотерапию при помощи таких препаратов как флударабин и циклофосфамид.
Цель представленного курса – избавление от биологических систем, которые могут помешать клеткам-убийцам справиться с опухолью. После создания TIL клеток они вводятся в организм пациента, при этом количество искусственно выведенных лимфоцитов равняется нескольким миллионам. Дополнительно стимулируют клетки-киллеры средства иммуномодуляторы, к примеру, интерлейкин-2.
Важно! Так как в кровь вводятся собственные лимфоциты, организм не отторгает их, не принимает за чужеродные. В итоге эффект получается хороший, а побочные действия отсутствуют.
Протокол лечения меланомы TIL сначала применялся только в США. Затем программу усовершенствовали в Израиле. Несмотря на то, что метод считается самым действенным и безопасным на данное время, панацеей он не является. Методика способна продлить жизнь больного и улучшить ее качество.
 Протоколы лечения меланомы, разработанные израильскими докторами, помогли избавиться от заболевания многим людям всего земного шара
Протоколы лечения меланомы, разработанные израильскими докторами, помогли избавиться от заболевания многим людям всего земного шара
Во всем мире отдается предпочтение израильским программам. Сочетание уже проверенных методик и самых последних разработок помогло тысячам людей.
Клинические испытания во всем мире продолжаются до сих пор. Применение современного точного оборудования дает возможность вести диагностику и лечение онкологических заболеваний любого типа. В итоге достигается высокая терапевтическая эффективность.
Как составляют протокол
Протокол составляется лечащим врачом исходя из клинической картины болезни. При этом берутся во внимание:
- состояние пациента;
- стадия развития опухоли;
- возраст человека;
- распространение поражения;
- локализация опухоли.
Современный протокол для лечения такого заболевания как меланома включает в себя 2 части. Сначала вводят такое средство как антитело Ипилимумаб. Оно прикрепляется к опухоли и снимает с нее защиту. В итоге болезнь становится уязвимой для работы иммунной системы. Далее вводят препарат, активизирующий иммунные клетки, которые борются с опухолью.
Правильно составленный протокол лечения способствует снижению уровня смертности у пациентов.
 Процесс составления протокола лечения болезни включает в себя полное обследование организма
Процесс составления протокола лечения болезни включает в себя полное обследование организма
Новый протокол COMBI-d
Представленный комбинированный тип лечения предполагает применение таких средств как траметиниб и дабрафениб, а также результаты лечения по монопротоколу в лечении больных с метастазами и положительной мутацией BRAF V600E/K.
Исходя из результатов, в сравнении с монопротоколом, когда применяется только дабрафениб, комбинированное лечение снижается риск распространения заболевания на 25%. Помимо прочего, снижается уровень смерти у пациентов с меланомой.
Лечение меланомы 3 и 4 стадии, иммунотерапия (видео)
Заключение
Протокол составляют с целью подбора оптимального лечения для больных, страдающих от меланомы. При этом для разных типов опухоли протокол будет разным. Составление той или иной программы лечения идет сообществом врачей из нескольких клиник, поэтом на основе рекомендаций действуют и другие специалисты сферы здравоохранения.
В протоколе указываются важные сведения о состоянии пациента: место локализации опухоли, распространение поражения, самочувствие больного. Наиболее эффективные программы нашего времени подразумевают обеспечение таких условий для иммунитета, чтобы он мог самостоятельно справиться с болезнью.
Источник
 Заболеваемость
Заболеваемость
Средний показатель заболеваемости меланомой кожи варьирует от 3-5 случаев на 100 тыс. чел. в год в странах Средиземноморья до 12-20 случаев на 100 тыс. чел. в год в странах Северной Европы и продолжает расти. Показатель смертности составляет 2-3 случая на 100 тыс. чел. в год с небольшими изменениями в зависимости от географического положения, и остается относительно стабильным в последнее десятилетие. Однако, показатель смертности у мужчин, в отличие от женщин, увеличился в течение последних 25 лет. Возросшая экспозиция к ультрафиолетовому излучению генетически предрасположенной популяции, по меньшей мере, отчасти обусловливает постоянный рост заболеваемости на протяжении последних десятилетий.
Диагноз
Подозрительные образования характеризуются асимметричностью, нечеткостью границ, неоднородным цветом, а также изменением цвета, уровня и размеров в течение последних месяцев («правило ABCD”). В настоящее время многие первичные новообразования имеют диаметр менее 5 мм [B]. Демография, проведенная опытным врачом, повышает диагностическую достоверность [B].
Диагноз должен быть поставлен после выполнения полной эксцизионной биопсии опухолевого образования с отступом от края опухоли с последующим морфологическим исследованием материала в специализированном онкологическом учреждении.
Гистологическое заключение должно соответствовать классификации AJCC (Американский объединенный онкологический комитет) и включать в себя максимальную толщину опухоли в миллиметрах (по Below), уровень инвазии (по Clark I-V), наличие изъязвления, наличие и выраженность признаков регрессии, и расстояние до краев резекции. Однако в определенный момент оценка уровня инвазии по Clark была опущена и заменена определением скорости митозов в первичной опухоли.
Стадирование
Необходимы общий осмотр пациента и особое внимание к подозрительным пигментированным образованиям на коже, сателлитным образованиям, транзиторным метастазам, метастазам в регионарные лимфоузлы и системным метастазам [V,D].
При меланоме с низким риском рецидива (толщина
Переработанная версия стадирования и классификации AJCC, включающая стадирование «сторожевого» узла, является единственной признанной международной классификацией (таблица №1).
Лечение локальных стадий
Необходимо широкое иссечение первичной опухоли в пределах здоровых тканей с краями резекции от границы опухоли [II, B]:
- 0,5 см для меланомы in situ;
- 1,0 см при толщине опухоли по Breslow 1–2 мм;
- 2,0 см при толщине опухоли 2 мм. Модифицированные варианты резекции возможны для сохранения функций при меланоме кожи пальцев или кожи ушной раковины.
Не рекомендуется рутинное выполнение избирательной лимфаденэктомии или проведение лучевой терапии на регионарные лимфатические узлы [II, B].
Биопсия «сторожевого» лимфатического узла при опухолях >1 мм необходима для точного стадирования. При поражении «сторожевого» лимфоузла возможно последующее полное удаление регионарных лимфоузлов, хотя пока не существует доказательства того, что данная процедура улучшает общую выживаемость больных [C]. Данная процедура должна выполняться только в специализированных учреждениях специалистами, хорошо владеющими подобной методикой.
В настоящее время не существует стандартной адъювантной терапии для пациентов с высоким риском рецидива заболевания после удаления первичной опухоли (стадия IIB/C) или радикального удаления регионарных лимфоузлов (стадия III).
В ряде проспективных рандомизированных исследований изучалось лечение низкими, средними и высокими дозами интерферона (ИФН-.). Проведение данной терапии после резекции первичной опухоли улучшило показатели безрецидивной выживаемости (RFS), однако не повлияло существенно на общую выживаемость (OS).
Первым исследованием, в котором отмечалось улучшение общей выживаемости, было исследование ECOG 1684: в него было включено 287 пациентов, 1-я группа пациентов получала терапию высокими дозами ИФН-альфа, 2-я группа была оставлена под наблюдением. Из-за тяжелых побочных эффектов лечение у 25% пациентов было отменено. 5-летняя безрецидивная выживаемость составила 37% против 26%, общая выживаемость была 46% против 37%. Результаты этого протокола привели к регистрации FDA данного режима терапии в качестве адъювантного лечения. Мета-анализ исследований тяжелой высокодозной терапии интерфероном не выявил статистически значимого влияния на показатель общей выживаемости. Тогда было сделано предположение, что лечение ИФН наиболее эффективно при длительной терапии.
Предположение о целесообразности пролонгированного назначения ИНФ в высоких дозах послужило предпосылкой для проведения Европейской организацией по исследованию и лечению рака (EORTC) крупного проспективного рандомизированного исследования для изучения эффективности пегилированного интерферона-альфа2b (ПЭГ-ИФН-альфа-2b) в адъювантном режиме у пациентов с III стадией меланомы. Всего 1256 больных только III стадией меланомы после удаления первичного образования были рандомизированы в лечебную группу или группу наблюдения. Рандомизация была стратифицирована в соответствии с микроскопическим (N1) и макроскопическим (N2) поражением лимфатических узлов, количеством вовлеченных узлов, наличием изъязвления и толщиной опухоли. Безрецидивная выживаемость (первичная конечная точка), выживаемость без отдаленных метастазов и общая выживаемость были проанализированы у всех, включенных в исследование пациентов, принявших хотя бы одну дозу препарата.
В лечебной группе интерферон назначался на этапе индукции в дозе 6 мкг/ кг в неделю в течение 8 недель, с последующей поддерживающей терапией 3 мкг/кг в неделю в течение 5 лет. 4-летняя безрецидивная выживаемость составила 45,6% в группе ПЭГ-ИФН-альфа-2b в сравнении с 38,9% в группе наблюдения. Выживаемость без отдаленных метастазов была незначительно улучшена (P = 0.11). Общая выживаемость не изменилась в обеих группах. В стадии III-N1a (микрометастазы в «сторожевом» узле) показатели безрецидивной выживаемости (относительный риск 0,72; 57,7% против 45,4%, P = 0,01) и выживаемости без отдаленных метастазов (относительный риск 0,73; 60,5% против 52,6%, Р = 0,01) увеличились в группе ПЭГ-ИФН-альфа-2b, тогда как при стадии III-N1b (макроскопические метастазы) положительных изменений отмечено не было.
Это исследование показало, что пролонгированная адъювантная терапия ИФН-альфа улучшает безрецидивную выживаемость и выживаемость без отдаленных метастазов в подгруппе пациентов с небольшой массой опухоли.
Таким образом, в данной популяции пациентов пегилированный интерферон может быть рекомендован к использованию, если пациент хорошо переносит его применение [C].
Адъювантную терапию пациентов с резекцией пораженных макроскопических узлов предпочтительно проводить в рамках рандомизированных клинических исследований в специализированных центрах. И, тем не менее, данный диагноз является утвержденным показанием к применению высоких доз ИФН-альфа-2b.
Адъювантная химиотерапия или гормонотерапия не улучшают результаты лечения.
Адъювантная иммунотерапия другими цитокинами с включением интерлейкина- 2, вакцинотерапия и иммунохимиотерапия являются экспериментальными лечебными подходами [III], которые не рекомендуется использовать вне клинических исследований.
Возможность проведения лучевой терапии должна быть рассмотрена в случае неадекватной резекции краев опухоли при невозможности выполнения повторной резекции у больных меланомой типа злокачественного лентиго или при неадекватной резекции (R1) метастазов меланомы [B].
Лечение локорегионарных стадий
В случае изолированного поражения регионарных лимфоузлов всем пациентам должна выполняться радикальная лимфодиссекция. Удаление только пораженного лимфоузла является недостаточным объемом операции [II–III,C].
При наличии транзиторных метастазов или неоперабельных первичных опухолей конечностей может быть применена изолированная регионарная перфузионная терапия с включением мелфалана и фактора некроза опухоли (TNF) [II–III,C]. Данная терапия требует расширенного хирургического вмешательства и должна быть использована в отдельных лечебных учреждениях, имеющих опыт проведения подобного лечения. Лучевая терапия может использоваться в качестве альтернативы, хотя не существует четких данных о ее положительном влиянии на результаты лечения [V,D].
Лечение диссеминированных стадий (стадия IV; классификация AJCC 2002 г.)
Преимущественно лечение должно проводится в рамках клинических исследований. Однако не все пациенты c отдаленными метастазами меланомы могут в них участвовать. В этих случаях в качестве паллиативной терапии распространенного процесса с метастазами в нескольких различных анатомических областях для начала можно использовать хорошо переносимые цитостатики, такие как дакарбазин (DTIC), таксаны, фотемустин и др., а также цитокины (интерферон, интерлейкин-2) или их комбинации. Не cуществует стандартной терапии. Однако в таких ситуациях дакарбазин рассматривается как препарат выбора. При агрессивном метастатическом процессе многокомпонентная полихимиотерапия [C], включающая паклитаксел и карбоплатин или цисплатин, виндезин и дакарбазин дают частичный ответ и стабилизацию процесса у большого числа пациентов.
Рандомизированных клинических исследований интерлейкина-2 в монотерапии нет.
Некоторые центры до сих пор используют его в качестве первой линии терапии при небольшой массе опухолей. Рандомизированных исследований не выявили улучшения выживаемости при интенсивной терапии ИЛ-2. За последние десятилетия несколько клинических исследований II фазы показали возможность блокады CTLA4, а также ее применение в комбинации с вакцинами или химиотерапией. Лечение с использованием CTLA4 блокады способствовало увеличению выживаемости больных меланомой с метастатическим поражением до двух лет и больше. Однако эти перспективные результаты должны быть подтверждены рандомизированными клиническими исследованиями III фазы (таблица №2).
Хирургическое удаление висцеральных метастазов может быть проведено в отдельных случаях у больных с хорошим соматическим статусом и изолированным опухолевым поражением.
Возможности паллиативной лучевой терапии рассматриваются при наличии симптомов поражения головного мозга или локализованного поражения костей.
Наблюдение за больными с локальными и локорегионарными стадиями
Пациенты и члены их семей (особенно маленькие дети) должны быть предупреждены о необходимости регулярного осмотра кожи и лимфоузлов, а также о необходимости избегать появление солнечных ожогов или продолжительного воздействия искусственного UV-излучения без защитных средств. Пациенты должны быть предупреждены о повышенном риске развития заболевания у членов их семей [B].
Повторное заболевание развивается у 8% пациентов в течение 2-х лет после выявления первичной меланомы. Пациенты с меланомой кожи имеют повышенный риск развития других опухолей кожи. У пациентов со злокачественным лентиго вероятность развития других опухолей кожи в течение 5 лет достигает 35%.
Больные меланомой после первичного лечения активно мониторируются с целью более раннего выявления рецидива или повторной опухоли.
В настоящее время нет единого мнения в отношении необходимой частоты наблюдения за больными и рекомендуемого объема обследования. Не существует достаточных оснований для рекомендации регулярного проведения анализов крови, радиографического обследования с включением УЗИ, КТ и ПЭТ исследования вне протоколов по изучению адъювантной терапии и наблюдения за больными.
Больные с наследственным или спорадическим синдромом диспластического невуса имеют высокий риск и должны наблюдаться в течение жизни.
Рекомендации по наблюдению за пациентами строятся в зависимости от риска рецидива заболевания.
Клинический осмотр рекомендуется проводить каждые 3 месяца в течение первых 3 лет и далее каждые 6-12 месяцев. Поскольку пациенты с первичной опухолью методов исследования или специфических анализов крови при наблюдении за больными.
Источник