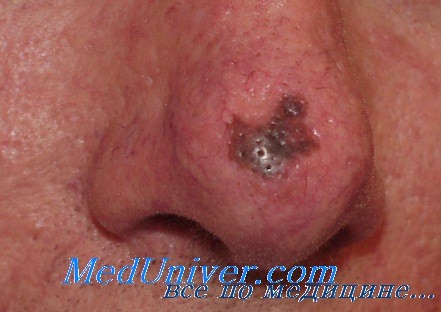
Операция дюкена при меланоме

Операция при меланоме и ее эффективностьУдаление опухоли кожи. Для локализованных меланом, ограниченных первичным очагом (стадия I), основным методом лечения остается хирургическое вмешательство. Из-за большой вероятности поражения локальных лимфатических узлов большинство хирургов предпочитают выполнять широкое иссечение первичной опухоли, хотя в последнее время проводят более консервативные операции. В одной из последних публикаций показано, что если граница иссечения отстоит от края первичной опухоли на расстоянии в 1 см, то риск возникновения местного рецидива оказывается выше, чем в случаях, когда это расстояние составляет 3 см. Однако через три года после проведения операции общая выживаемость больных в двух группах была одинаковой. При широком иссечении опухоли нередко необходимо проводить пересадку кожного лоскута, и прогноз операции обычно оказывается благоприятным (уровень 1 или 2 по Кларку и lentigo maligna). Иногда бывает достаточно провести менее радикальную резекцию и избежать последующей пластической операции. Исследования, проведенные в рамках ВОЗ Группой по изучению меланомы, показали, что в случае опухолей, инвазирующих кожу в глубину до 1 мм, консервативная операция оказывается более безопасной. В настоящее время распространена точка зрения, согласно которой на каждый мм глубины инвазии опухоли достаточно операционного поля в 1 см. При этом отпадает необходимость в пересадке кожи. Узелковые опухоли инвазируют глубже, обычно до границы между сосочковым слоем и ретикулярными клетками (уровень 3 по Кларку), и в этом случае выполняют более широкое иссечение, чем при первичной меланоме lentigo maligna. В случаях меланом, развившихся на некоторых участках верхних и нижних конечностей (например, под ногтями), лучше проводить частичную ампутацию пальцев.
Удаление регионарных лимфатических узлов при меланомеНеобходима ли регионарная лимфаденэктомия во всех случаях злокачественной меланомы? Несомненно, она дает ценную прогностическую информацию для больных с I стадией развития опухоли. При наличии микроскопических признаков заболевания 5-летняя выживаемость снижается с 70% (стадия I, без поражения лимфатических узлов) до 50%, при скрытых поражениях лимфатических узлов, которые обнаруживаются на операции. Широко обсуждается вопрос о возможном терапевтическом эффекте регионарной лимфаденэктомии и ее роли в улучшении прогноза заболевания. В общем, больные с неплохим прогнозом (небольшие, не носящие узелкового характера опухоли на конечностях, уровень 1 по Кларку) не получают дополнительного лечебного эффекта от проведения лимфаденэктомии. Эта операция обычно показана больным с более глубокими поражениями кожных покровов, например при распространенных узелковых меланомах, уровень 3, 4 или 5 по Кларку. Иногда бывает целесообразно удалить первый лимфатический узел, на пути оттока лимфы от опухоли (сторожевой лимфатический узел). Маловероятно, что при отстутствии метастазов можно «пропустить» метастазирование. Раннее удаление лимфатических узлов, вероятно, дает небольшое увеличение выживаемости у больных с меланомой на коже туловища. Лимфаденэктомию обычно проводят в случаях клинического проявления поражения ближайших к опухоли лимфатических узлов. Впрочем, сомнительно, что эта операция увеличивает выживаемость больных. Лишь 10% больных с диагнозом метастатической лимфоаденопатии, подтвержденным при операции, живут не менее 5 лет. Столь печальное положение дел напоминает ситуацию при заболевании раком молочной железы: поражение регионарных лимфатических узлов обычно является следствием скрытого диссеминированного опухолевого процесса.
В обоих случаях прогностически ценная информация получается за счет процедуры, которая сама по себе обладает сомнительной пользой. Однако, несмотря на столь пессимистичный взгляд, единственным средством лечения больных с меланомой в стадии II или III, которое обладает серьезным шансом на успех, является радикальное удаление лимфатических узлов. Для особых групп больных с опухолями на конечностях в клинической стадии II, с крайне неблагоприятным прогнозом, максимальную надежду на излечение дает ампутация. Некоторые хирурги в Великобритании положительно относятся к профилактическому удалению лимфатических узлов, даже у больных с неблагоприятным прогнозом, хотя бы потому, что при этом получают дополнительную полезную прогностическую информацию. Такая точка зрения сформировалась в результате анализа результатов, полученных на большом контингенте больных в Австралии. Крупные австралийские клиники обладают большим опытом лечения меланомы, которая широко распространена в Австралии и Новой Зеландии. Так, 5-летняя выживаемость среди больных меланомой в Квинсленде превышает выживаемость больных с этой опухолью в остальных странах мира (Квинсленд 81%, Великобритания 61%, США 37%). Утверждается также, что у большинства австралийцев первичное меланомоподобное повреждение кожи ограничивается эпидермисом и характеризуется сравнительно благоприятным прогнозом. Однако этот вопрос нуждается в тщательной проверке. На основании полученных результатов высказывается предположение о том, что профилактическое удаление лимфатических узлов в случаях неглубоко инвазирующих меланом оказывает благоприятное действие, хотя у большинства больных отмечаются побочные эффекты без видимых улучшений состояния. Впрочем, в одном из недавних исследований, проведенных с участием нескольких клинических центров, не удалось продемонстрировать положительный эффект профилактического удаления регионарных лимфатических узлов, по крайней мере по показателю выживаемости больных. В этих исследованиях наблюдались больные, у которых инвазивность меланом составляла 1-4 мм. Вызывает удивление, что 5-летняя выживаемость больных с пораженными, но не непальпируемыми лимфатическими узлами была лишь на 20% выше, чем больных с клиническими признаками их поражения (50% и 28% соответственно). Таким образом, вероятно, существует некий предел возможностей хирургического метода. – Также рекомендуем “Лучевая терапия меланомы и ее эффективность” Оглавление темы “Опухоли кожи”:
|
Источник
Комбинированное лечение складывается из радикального хирургического вмешательства и других, дополнительных видов воздействия на опухолевый процесс в местно-регионарной зоне поражения, используемых перед, во время и (или) после операции.
Противопоказанием к комбинированному лечению служат:
отдаленные метастазы,
тяжелые сопутствующие заболевания,
тяжелое общее состояние больного,
преклонный возраст больного.
Наиболее распространенный компонент комбинированного лечения — предоперационная лучевая терапия, основной целью которой в операбельных случаях является девитализация опухоли, подавление её биологической активности. В результате создаются условия для более абластичного проведения хирургической операции, профилактики местно-регионарных рецидивов и снижения вероятности отдаленного метастазирования.
При наличии экзофитной опухоли с изъязвлением, иногда сопровождающимся кровотечением, а также воспалительной инфильтрацией окружающих тканей, целесообразно проведение предопеpационной лучевой теpапии.
Лучевая терапия как самостоятельный метод лечения, используется редко. Она целесообразна лишь при локализации опухоли вблизи носа, угла рта, ушей, где удаление опухоли приводит к большому косметическому дефекту.
Иссечение опухоли производится за пределами полей облучения. Иссечение опухоли производится без интервала после окончания лучевого воздействия. Таким образом, не удлиняя предопеhационного периода удается воздействовать на опухоль большой дозой pадиактивного излучения.
Дискутабельным является вопрос о целесообразности выполнения так называемой профилактической лимфаденэктомии. Hа наш взгляд, теpмин пpофилактическая лимфаденэктомия не вполне точно отpажает хаpактеp выполняемого вмешательства. Более точен используемый теpмин “избиpательная лимфаденэктомия”, котоpый отpажает избиpательный хаpактеp данного вмешательства на pегионаpном лимфатическом коллектоpе.
К сожалению, пока нет методов, позволяющих достоверно определять до операции поражение регионаpных лимфатических узлов.
При локализации опухоли на нижних конечностях выполняют пахобедренную лимфаденэктомию (опеpация Дюкена).
При локализации опухоли на коже верхних конечностей пpоизводится подмышечная лимфаденэктомия.
Пpи лечении метастазов меланомы в pегионаpных лимфатических узлах pезультаты лечения остаются кpайне неудовлеивоpительными.
Hа сегодняшний день оптимальным является комбиниpованный метод, заключающийся в пpедопеpационной лучевой теpапии и удалении пеpвичной опухоли и метастазов.
Hаличие явных метастазов меланомы в pегионаpных зонах указывает на pаспpостpаненность пpоцесса и значительно отягощает пpогноз.
В подобных случаях опеpативное вмешательство может быть сопpяжено с pиском наpушения абластики и ускоpения диссеминации. В силу этого обстоятельства целесообpазно опеpации пpедпочесть дистанционную гамматеpапию. Лучевое воздействие на ближайшие зоны лимфогенного метастазиpования следует пpоводить одновpеменно с облучением пеpвичной опухоли.
+7 495 66 44 315 – где и как вылечить рак
ЗАПРОС на ЛЕЧЕНИЕ РАКА
Источник
ДЮКЕНА ОПЕРАЦИЯ (J. Ducuing, франц. хирург-онколог, 1885— 1963) удаление поверхностных и глубоких лимф, узлов пахово-бедренной области единым блоком с подкожной клетчаткой, участком широкой фасции бедра и резекцией большой подкожной вены одновременно с иссечением первичной опухоли.
Производится при меланоме нижних конечностей, раке полового члена, кожи мошонки, раке наружных женских половых органов и анального канала. Предложена Ж. Дюкеном в 1934 г.
Наличие клин, или цитол, признаков метастатического поражения лимф, узлов паховой области — абсолютные показания к Д. о.
Иногда Д. о. производят с профилактической целью, однако улучшение прогноза после профилактической Д. о. статистически не подтверждается.
По данным некоторых авторов, периферические лимф, узлы, в частности пахово-бедренной области, являются своеобразным иммунол, барьером для распространения меланомы (см.).
Вопрос о целесообразности профилактической Д. о. нельзя считать окончательно разрешенным. Поэтому профилактическую лимфаденэктомию типа Д. о. следует производить строго индивидуально, учитывая такие особенности, как непосредственная близость первичной опухоли к паховым лимф, узлам, наличие крупной изъязвленной опухоли на ножке или широком основании, существование микроскопических признаков глубокой инвазии опухоли.
Специальных противопоказаний к Д. о., а также особенностей подготовки к ней нет.
Операция проводится под наркозом. Разрез кожи начинают на 3—4 см выше паховой связки и продолжают по ходу проекции сосудистого пучка вниз к вершине бедренного треугольника (на 13—15 см ниже паховой связки). Кожу вместе с подкожной клетчаткой отсепаровывают от наружного края разреза до медиального края портняжной мышцы, с внутреннего — до медиального края длинной приводящей мышцы. При этом тщательно удаляют поверхностные лимф, узлы, располагающиеся в подкожной клетчатке поверх широкой фасции бедра; следует избегать избыточного удаления подкожной клетчатки, т. к. это может вызвать некроз кожи. Затем рассекают жировую клетчатку и фасцию с медиальной и латеральной сторон. В нижнем углу раны находят большую подкожную вену бедра, перевязывают ее и пересекают. Захватив зажимом Кохера жировую клетчатку и фасцию, постепенно отделяют эти ткани от подлежащих мышц по направлению к паховой связке. Дойдя до области подвздошно-гребешковой ямки, выделяют большую подкожную вену у места ее впадения в бедренную вену, перевязывают и пересекают первую. Вместе с ней удаляют глубокие паховые лимф, узлы, находящиеся по соседству с бедренной веной, гл. обр. в области ее медиального края, подкожную жировую клетчатку и фасцию. Производят тщательный гемостаз. Во избежание некроза краев раны дополнительно иссекают и удаляют кожные лоскуты, отступая на 2—2,5 см от первоначального разреза. Кожу зашивают редкими шелковыми швами. Через контрапертуру вводят резиновый дренаж, подсоединяемый к отсосу. Затем накладывается давящая повязка.
Частым осложнением Д. о. является расхождение швов и некроз кожных лоскутов.
Библиография: Клиническая онкология, под ред. H. Н. Блохина и Б. Е. Петерсона, т. 1, с. 194, М., 1971; Трапезников Н.Н. и Яворский В. В. Некоторые современные аспекты диагностики и лечения меланомы кожи, М., 1972, библиогр.; Ducuing J. Sur Pextirpation des adenopathies cancereuses de la region de l’aine, Rev. Chir. (Paris), t. 53, p. 157, 1934; M o r f i t H. М., С o h e n В. J. а. R а t z e r E. R. End results in melanoma, Cancer (Philad.), v. 22, p. 945, 1968; Sandeman T. F. The radical treatment of enlarged lymph nodes in malignant melanoma, Amer. J. Roentgenol., v. 97, p. 967, 1966; Yeronesi U. Programmation therapeutique et pronostic des melanomes malins, Schweiz, med. Wschr., S. 976, 1970.
А. С. Рабен, Л. А. Еремина.
Источник
Операция Дюкена представляет собой удаление поверхностных и глубоких лимфоузлов пахово-бедренного района единым блоком с подкожной клетчаткой, участком широкой фасции бедра и резекцией большой подкожной вены.
Данное название хирургическое вмешательство получило по имени французского хирурга, который в 1934 году впервые применил этот метод. Произошло это почти 80 лет назад. Современные хирурги-онкологи проводят данную операцию более щадящими методами благодаря новейшим технологиям и аппаратуре. Операции Дюкена, Мельникова и других видных врачей, внесли большой вклад в развитие современной хирургии.

Показания
Данный метод терапии может быть назначен в случае развития злокачественной опухоли в половых органах, когда болезнь дошла до такой стадии, при которой появляются метастазы в лимфоузлах. Не стоит полагать, что хирургическое вмешательство не нужно, если при пальпации лимфоузлы остаются в своем естественном состоянии. Операция Дюкена и в этом случае необходима. Она назначается при раке вульвы, мошонки, полового члена, участков тела в области заднего прохода.
Кроме того, показаниями к операции Дюкена являются:
- Необходимость не допустить прогрессивного распространения метастаз на другие внутренние органы. Она назначается даже при небольших по размерам злокачественных опухолях на половых органах.
- Если нет возможности другими методами провести обследование опухоли на наличие метастаз, может назначаться операция Дюкена.
- Если после диагностики раковой опухоли в области половых органов были обнаружены увеличенные в размерах лимфоузлы.

Необходимость хирургического лечения при поражении пахово-бедренных и подвздошных лимфатических узлов метастазами
При хирургических лечебных процедурах при онкологии всегда необходимо удаление первичного новообразования вместе с регионарной лимфатической основой.
Для раковых опухолей внешних половых органов, ног, кожи живота, поясничной и ягодичной области регионарными лимфоузлами считаются пахово-бедренные, после чего процесс может переходить на тазовые. Бороться с поражением метастазами этого лимфатического коллектора нужно путем его удаления фасциально-футлярным способом в области подкожной жировой клетчатки с находящимися в ней лимфатическими узлами.
Если говорить о профилактической направленности техники операции Дюкена, то здесь все индивидуально. Необходимо учитывать следующие моменты:
- Непосредственная близость первичной опухоли и паховых лимфатических узлов.
- Наличие большой изъязвленной опухоли на ножке или широком основании.
- Наличие микроскопических показателей глубокой инвазии новообразования.
Противопоказания
Конкретных противопоказаний к данной методике нет. Чтобы снизить негативные последствия от операции Дюкена, необходимо строго придерживаться таких рекомендаций:
- Если показана основная операция по удалению опухоли, то иссечение лимфатической системы проводится не позднее двух недель после первичного хирургического вмешательства.
- На момент операции важна стабильность состояния больного, отсутствие у него простудных или других инфекционных заболеваний.
Подготовка к хирургическому вмешательству по методу Дюкена
Чтобы дать разрешение на хирургическое вмешательство, врач должен направить пациента на полное обследование и поставить предварительный или точный диагноз.
Перед пахово-бедренной лимфаденэктомией проводится такое обследование:
- Сдается общий и биохимический анализ крови.
- Выполняется электрокардиограмма.
- Проводится аллергенная проба.
- Определяется группа крови.
За неделю до операции Дюкена следует прекратить прием медикаментов с кроворазжижающим действием. Также нужно убрать из рациона продукты питания, которые могут вызвать повышенное газообразование или аллергические реакции. Всю неделю, предшествующую хирургическому вмешательству, желательно употреблять легкую пищу (основу рациона должны составлять полужидкие блюда).
Ход операции
Так как предстоит обширное хирургическое вмешательство, все действия врача осуществляются под общим наркозом.
Описание операции Дюкена:
- Разрез кожи первоначально делают на 3—4 см выше связки паховой области. Его ведут по ходу проекции пучка сосудов вниз к вершине бедренного треугольника (на 13—15 см ниже паховой связки).
- Кожу в совокупности с подкожной клетчаткой отделяют от внешнего края разреза до медиальной области портняжной мышцы, а от внутреннего — до медиального края продолговатой приводящей мышцы.
- При этом проводят тщательное удаление поверхностных лимфоузлов в бедренной области. А вот избыточное удаление подкожной клетчатки не делают, так как это вызывает некроз тканей.
- После рассечения жировой клетчатки и фасции в нижней угловой части раны определяют крупную подкожную вену бедра, перевязывают ее и пересекают. То же самое проделывают с большой подкожной веной. После этого все разрезы сшиваются, рана дренируется, на место оперативного вмешательства накладывается широкая давящая повязка.

Послеоперационный период
Восстановительный период длится в среднем 2-3 месяца, но многое будет зависеть от самого пациента. Важно соблюдать все рекомендации доктора. Основу их составляют такие правила:
- Конечность, через которую осуществлялся доступ к лимфатическим узлам, должна в течение 4-6 суток пребывать в полусогнутом положении.
- После операции определенное время необходимо провести в лежачем положении, совершать все движения плавно, без резких рывков.
- Вся пища пациента должна быть термически обработанной, воду нужно пить в ограниченном количестве.
- Опорожнение мочевого пузыря должно осуществляться сразу же после первых позывов.
- Если развился запор, допустимо принять легкое слабительное средство.
- При возникновении осложнений следует в срочном порядке оповестить об этом лечащего врача.

Возможные осложнения
Мы рассмотрели показания к операции Дюкена. Последствия такого вмешательства могут быть разные. Пациент должен понимать всю сложность операции и осознавать, что осложнения могут развиться даже при благоприятном исходе вмешательства. Поэтому не стоит нарушать правила, прописанные врачом в реабилитационный период.
Осложнения могут проявиться такими последствиями:
- Отек на месте проведения хирургического вмешательства.
- Даже после проведенного дренажа может скапливаться лимфа.
- Наличие подкожных гематом.
- Надрывы тонких капилляров (обычно они возникают из-за резких движений пациента).
- Нагноение в месте удаления лимфатических узлов.
- В месте иссечения тканей возможно нарушение кровообращения.
- Нарушение координации движения в нижних конечностях.
- Болезненность в паховой области и ногах.

Недостатки метода
Несмотря на огромную важность для жизни пациента, операция Дюкена имеет ряд недостатков:
- В передней стороне бедра и брюшной стенки чаще всего возникает нарушение кровообращения. Это происходит за счет вертикального разреза в проекции сосудов бедра. Они расположены перпендикулярно силовым кожным линиям.
- Вертикальный рубец значительно ограничивает движения больного, что проявляется болями тянущего характера и дискомфортными ощущениями.
- Крупный продольный разрез в 50% случаев приводит к нагноению раны с длительным ее заживлением. Это может наблюдаться еще и за счет вторичного напряжения мышц.
- Развитие обширных краевых некрозов кожи. Происходит это от недостаточного ее питания за счет скальпирования кожи, которое необходимо для того, чтобы удалить пораженные метастазами лимфоузлы.
- Послеоперационное отслоение кожных лоскутов, а иногда и нагноение лимфатических затеков. После операции образуются полости, в которых скапливается лимфа. Чаще всего ее нагноение обусловлено лишним весом пациента, так как данный показатель встречается у большинства больных.
Именно эти негативные моменты приводят к последующим осложнениям.
Операция Дюкена, несмотря на то, что успела стать классикой в хирургическом мире, имеет множество негативных последствий. Но если соблюдать все предписания врача, то осложнения будут незначительными. Сейчас операцию несколько модифицировали, чтобы исключить диссеминацию метастазов выше или ниже места поражения. Для этого не только удаляют лимфоузлы и часть большой вены, но и проводят разобщение глубоких и поверхностных лимфатических протоков, пересекают лимфососуды в ногах ниже места поражения.
Источник