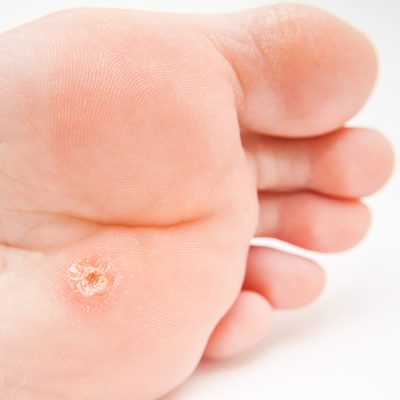
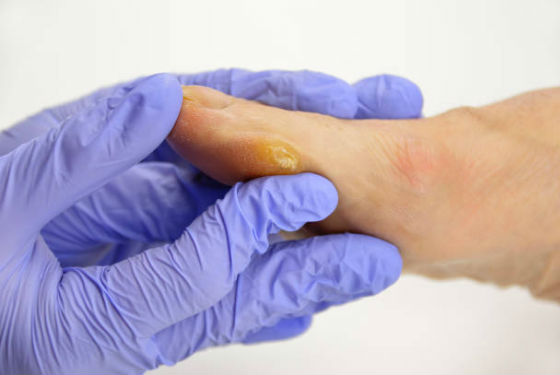
Мозоль на пятой плюсневой кости

Многим людям костная мозоль как соматическое нарушение не знакомо. Для столкнувшихся с переломами костей важно знать возможные осложнения, возникающие вследствие неправильного срастания костей и образование костной мозоли. В статье описаны разновидности костной мозоли, что нужно знать, чтобы соединительная костная ткань правильно срасталась после переломов, способы лечения костной мозоли.
Разновидности костных мозолей
Регенерация плюсневой кости после переломов у каждого человека происходит по-разному. Процесс зависит от возрастных особенностей (у взрослых заживает плюсневая кость в течение ряда месяцев, у детей до 4 недель), соматического здоровья человека, анатомического строения и сложности перелома плюсневой кости. В медицинской практике различают указанные виды костной мозоли:
- Периостальная мозоль, или внешняя, образуется в месте срастания ткани после перелома. Нормальное утолщение образуется при полной иммобилизации (неподвижности) костей. Факт важен в случае осколочных переломов мелких костей (к примеру, ключицы);
- Эндостальная мозоль образуется с внешней стороны кости. Внешняя сторона плюсневой кости не снабжена сосудами, мозоль способна утолщаться и выпирать. Дефект наблюдается при переломах на плюсневой кости, ключице, лучевых голенях и рёбрах;
Мозоль интермедиальная
- Промежуточный, или интермедиальный, вид мозоли разрастается между внутренней и внешней стороной перелома. Плотное прилегание гипса позволяет правильно сращиваться плюсневой кости. Подобная мозоль не видна даже при рентгене;
- Околокостный вид мозоли образуется при срастании мягких тканей вследствие ушиба или перелома. Описанный вид мозоли способен увеличиваться в размерах, лечить образование непросто. Симптомами неправильного формирования мозоли считается отёчность мышечной ткани (более месяца), боли при движениях повреждённых конечностей, дискомфорт во время движения;
- Параоссальный вид мозоли образуется в трубчатых костных тканях (плюсневой кости, ключице, ногах и руках). Меньшие размеры мозоли наблюдаются при срастании губчатых костей (пятка и запястье). Что касается переломов трубчатых костей, в местах сращивания наблюдается медленное рассасывание остеокластов. В местах переломов образуется увеличение мозоли, требующее длительного лечения.
Механизм образования костной мозоли
Костная система человека состоит из трабекулярной (губчатой)ткани, пластинок и надкостницы. Последняя обеспечивает кровоснабжение и питание кости. При нарушении целостности костей происходит усиленный метаболизм, направленный на регенерацию костных тканей. Позже на месте перелома образуется костная мозоль.
Трабекулярная ткань
На начальной стадии перелома возникает отёчность мышечной ткани. Потом повреждённые клетки активно питаются и минерализуются. На месте перелома образуется хрящевая ткань, которая на завершающей стадии заживления преобразуется в костную мозоль. Постепенно восстанавливается питание надкостницы, восстанавливаются первоначальные функции костного канала и двигательные функции. Всегда возникает костная мозоль после перелома в процессе регенерации кости. Это нормальный физиологический механизм сращивания костей. Любая ткань человеческого организма направлена на заживление.
Сроки восстановления кости
Образование костной мозоли по срокам отличается. В норме врачи разделяют формирование костной мозоли на ряд стадий:
- 8-9 дней. В указанный период образуется первичная мозоль. Соединительная ткань выступает в виде рубца;
- от 10 дней до месяца. Выглядит подобным образом: происходит окостенение ткани, наблюдается интенсивное отложение кальция, содействующее формированию костной мозоли;
- от месяца до полугода хрящевая ткань полностью преобразуется в костную. Плотность ткани по морфологической структуре преобразуется, становится похожа на структуру костной ткани;
- от 6 месяцев до года полностью формируется костная мозоль.
При соблюдении предписаний травматолога и полной иммобилизации переломов сроки формирования нормальной костной мозоли не изменяются. Если по субъективным причинам больной не придерживается режима лечения (самовольно снимает иммобилизирующую гипсовую повязку, подвергает нагрузкам поражённую переломом костную ткань), подобное поведение приведёт к патологическому образованию костной мозоли, лечение окажется длительным.
Факторы восстановления кости
Восстановление кости – индивидуальный процесс, сроки образования костной мозоли «растянуты» во временном промежутке. Описаны факторы, ускоряющие либо замедляющие процесс регенерации костной ткани:
- количество гормонов, принимающих участие в биохимии кальция (кальцитрол и кальцитонил);
- включение в метаболизм гормонов надпочечников, щитовидки, гипофиза, половых гормонов;
- стимуляция ростовых факторов (фибропласты, эпидермальный и инсулиновый);
- местные факторы, которые продуцируют костные клетки.
В целом костная мозоль – сложное физиологическое образование, которое контролируется ростовыми факторами и наличием гормональных соединений. Врачи констатируют возрастное снижение сроков восстановления костной ткани. После 30 лет увеличиваются сроки сращивания и образования костной мозоли у женщин. Для мужчин возрастным «порогом» считается 50-летний возраст. В силу возрастных особенностей у людей преклонного возраста наблюдаются участки нежизнеспособности костей. Регенерация костной ткани практически отсутствует.
Диагностика патологии костной мозоли
Визуальный осмотр места перелома (к примеру, пятки) не способен точно определить патологию сращивания. Потребуются дополнительные исследования. Рентгенография поможет установить, насколько увеличена костная мозоль. На снимке перелома пятки образование похоже на облако, локализованное на месте сращивания кости. В течение срока сращивания костей врач наблюдает за общим состоянием больного, анализирует динамку сращивания кости. На патологическое состояние восстановления костной ткани указывает ряд признаков:
Болит мозоль
- постоянные непрекращающиеся болевые ощущения на месте сращивания костной ткани;
- отёчность и покраснение кожи;
- повышенная температура при тактильном осмотре на месте перелома;
- снижение барьерной функции организма, образуется остеопороз;
- нагноение в месте перелома, образование посттравматического остеомиелита.
Перечисленные признаки указывают на нарушения процесса заживления, требуют дополнительных медицинских мер для лечения больного.
Лечение патологий регенерации кости
Избыточный объём мозоли не всегда возможно определить. Известны места (пятки и двигательные суставы), увеличенные объёмы которых мешают человеку двигаться. Избавиться от патологических наростов получится консервативным или хирургическим методами. Последний способ редко используются врачами. Оперативное вмешательство проводят в случае посттравматических осложнений (постоянных болей, опасности развития плоскостопия при переломах стопы, прочих формах плоскостопия, воспалительных процессах, которые локализованы в месте сращивания кости). Квалифицированные хирурги вправе удалять мозоли, делать тимпанопластику. Тимпанопластика проводится после предварительного осмотра пациента.
Хирургическое удаление – не панацея. После удаления костной мозоли у больного способны появиться воспалительные заболевания на месте перелома. Врачи разработали щадящий метод уменьшения объёма мозоли, не мешающий функционированию суставов или кости. Консервативное лечение заключается в применении физиотерапевтических процедур:
Термотерапия ног
- термотерапия;
- магнитотерапия;
- электрофорез.
При использовании магнитотерапии магниты прикладывают к местам перелома. Образуется магнитное поле, благотворно влияющее на регенерацию всех повреждённых тканей, в том числе, при переломах. Часто больным назначают термотерапию. Под локальным воздействием инфракрасного излучения активизируются обменные процессы в костной ткани, улучшается кровообращение, процедуру назначают в реабилитационный период после травмы.
Заметно ускоряет процесс регенерации ткани после переломов метод электрофореза. Специально прикреплённые датчики в области перелома стимулируют регенерацию тканей. Под воздействием определённой частоты тока образуется магнитное поле, укрепляющее ткань. Электрофорез используют в реабилитационный период для окостенения мозоли. При больших размерах мозоли электрофорез используют для впитывания специальных мазей для разжижения мозоли: перед процедурой на область перелома накладывают лечебные мази и гели.
Для равномерного разрастания костной мозоли в посттравматический период врачи не рекомендуют чрезмерные физические нагрузки. Физиотерапевтические процедуры проводят в условиях стационара. Ускоряет срастание кости использование в пище продуктов, обогащённых кальцием, витаминами Д и Е. В чистом виде достаточное количество необходимых минералов и витаминов находится в кисломолочных продуктах, овощах и фруктах. Для людей преклонного возраста и женщин в периоде менопаузы назначают витаминные медицинские формы ««Кальций Д3-Никомед» и «Коллаген Ультра». Врачи рекомендуют исключить из рациона кофе, алкоголь и курение. Если костная мозоль долго не образуется, проводят лабораторную диагностику, чтобы исключить возможные онкологические новообразования.
Использование народных средств
Применение средств народной медицины считается дополнительными мерами для лечения травматических переломов. В домашних условиях применяют компрессы на основе спирта. Прогревать место перелома горячей грелкой не рекомендуется. В качестве компрессов используют настои из цветков календулы, отваров ромашки и зверобоя. Лекарственные растения кроме успокаивающего эффекта (кожа при заживлении переломов способна зудеть) обладают болеутоляющими свойствами. Отлично способствуют регенерации тканей примочки из яблочного уксуса, соды и тёплого отвара ромашки. Ингредиенты смешивают в равных количествах. Средство прикладывают на марлевой повязке, фиксируют.
Экзотическое средство мумие способствует быстрой регенерации кости. Раствор равномерно впитывается в кожу. Быстро снимает боль компресс из тёртого сырого картофеля. Кашицу прикладывают на область перелома.
Костная мозоль не считается патологическим новообразованием. Способствует нормальному восстановлению костной ткани мозоль после переломов. Но в отдельных случаях она разрастается настолько, что мешает при движении. Часто излишние костные наросты разрастаются на месте переломов ключицы, пальцев ног, пятки. Кроме болевых ощущений, костная мозоль вносит эстетический дискомфорт.
Источник
Натоптыши и мозоли:
– Натоптыши и мозоли вызваны длительным приложением сил к коже и приводят к появлению болей.
– Эти расстройства возникают у всех людей, которые ходят.
– Поражения развиваются на предсказуемых участках стоп.
– При натоптышах и мозолях наблюдаются изменения эпидермиса, дермы и подкожной жировой клетчатки.
– Не наблюдается связи с системными заболеваниями.
– Применяется лечение различной степени инвазивности.
а) Эпидемиология. У любого человека, за исключением младенцев, которые не ходят, могут развиться натоптыши и мозоли, поскольку кожа подвергается регулярной механической нагрузке. Распространенность натоптышей и мозолей можно легко оценить по продажам безрецептурных продуктов для их предотвращения — на миллиард долларов ежегодно.
Первое известное упоминание об этих поражениях можно найти у Клеопатры, которая была автором учебника по косметологии. Натоптыши и мозоли наблюдались на протяжении всей истории человечества и поражали все социальные группы.
В некоторых регионах и при определенном типе стоп склонность к уплотнению кожи, провоцируемому механическими факторами, повышена независимо от расы, пола или возраста.
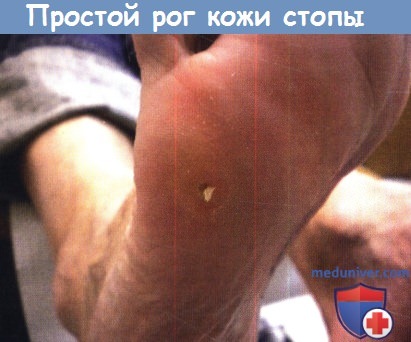
Простой рог под головкой пятой плюсневой кости.
Обратите внимание на белый корень (ядро) в центре, который был частично иссечен.
Корень обязательно следует иссекать для обеспечения комфорта.
б) Причины и механизмы развития. Натоптыши и мозоли вызваны длительным избыточным механическим трением и скольжением, действующими на кожу. Считается, что эти силы вызывают гиперкератинизацию, которая приводит к уплотнению рогового слоя, однако точный механизм этого остается неизвестным. Если чрезмерные силы действуют на широкой области (т.е. более чем на 1 см2), развивается мозоль. Напротив, если те же силы будут приложены к меньшей площади, развивается натоптыш, в котором роговой слой формирует твердую сердцевину, называемую корнем или ядром.
Механические кератозы не определены генетически. Тем не менее наследственность играет определенную роль в формировании скелета. Семейный анамнез костных аномалий или слабости соединительной ткани предрасполагает к появлению избыточного трения или скольжения кожи. Доказано, что распространенность этих расстройств значимо выше у женщин, в определенных этнических группах, а также при психических заболеваниях.
в) Симптомы и клиника:
1. Анамнез. Натоптыши и мозоли вызывают симптомы, которые часто описывают как жжение, особенно при нагрузке на пораженные участки тела и/или ношении обуви. Считается, что этот дискомфорт вызван микроразрывами утолщенной, плохо растяжимой кожи.
2. Кожные проявления. Натоптыши и мозоли (хелома и тилома) — соответственно кератотические папулы и бляшки, которые развиваются на участках кожи при длительном избыточном механическом скольжении или трении.
в) Сопутствующие физические факторы. Поражения развиваются в предсказуемых участках стоп, что подтверждает ведущую роль структурной деформации или биомеханических факторов. В результате неровностей на меньших пальцах возникает выступание проксимальных и/или дистальных межфаланговых суставов. Таким образом, кератоз может образоваться на тыльной поверхности этих суставов, между пальцами, на дистальном конце пальцев или на латеральной поверхности пятого пальца и/или ногте мизинца (боковой натоптыш, также известный как «рог Дюрлахера»).
Межпальцевые натоптыши могут быть твердыми, если они срастаются с межфаланговым суставом(ами) или мягкими,если погружаются в четвертый межпальцевый промежуток. Мягкость последнего вызвана затрудненным испарением влаги, что ведет к мацерации кератотической ткани.
При наростах на большом пальце (hallux valgus) мозоль обычно образуется на медиально-подошвенной поверхности большого пальца. При подагре нога пациента «скатывается» с этой части большого пальца из-за его неправильного положения. Впоследствии кожа образует гребень и «гребенчатую мозоль». Помимо этого, первая плюсневая кость часто не выполняет функцию по нагрузке. Таким образом, вес переносится в латеральном направлении на головку второй плюсневой кости, что обычно приводит к образованию дополнительного натоптыша или мозоли под этой костью.
Другие типичные локализации кератоза на головках плюсневых костей:
– Под головками первой и пятой плюсневых костей при различных типах полой стопы.
– Только под головкой пятой плюсневой кости при «наростах портного».
– Диффузная локализация (например, под головкой третьей и пятой плюсневых костей, изолированно на головке третьей или четвертой плюсневых костей, головке второй или четвертой плюсневых костей) при структурных аномалиях, в частности брахиметатарсии или смещении плюснефаланговых суставов, например, при ревматоидном артрите или нейроартропатии.
– Под головками 2-4 плюсневых костей при молоткообразной деформации пальцев или при сочетании с конской стопой.
Другие натоптыши называются милиарными, или зернистыми. Это название обусловлено их внешним видом: множественный «капельный» кератоз, обычно парный. Когда было модно сетчатое нейлоновое белье, его считали этиологическим фактором. Тем не менее подобные расстройства до сих пор наблюдаются даже у пациентов, которые никогда не носили сетчатых чулок.
г) Гистология натоптышей, мозолей. В отличие от кератозов, не вызванных механическими факторами, при натоптышах и мозолях наблюдаются изменения эпидермиса, дермы и подкожной жировой клетчатки. Натоптыши представляют собой паракератотическую бляшку в пределах рогового слоя со связанной с давлением утратой зернистого слоя и атрофией мальпигиева слоя. В дерме наблюдается значительный фиброз, расширенные эккринные протоки и кровеносные сосуды, гипертрофированные нервы и рубцовое замещение подкожной жировой клетчатки. В целом гистологические изменения в мозолях менее выражены и заключаются в утолщении рогового слоя с сохранением зернистого слоя.
Поскольку натоптыши и мозоли вызваны только трением и скольжением, связи с гематологическими, химическими, серологическими и иммуногистохимическими нарушениями не наблюдается.
д) Прогноз и течение. Без лечения натоптыши и мозоли приводят к болям при ходьбе, а также бурситам и образованию пузырей под ними, которые могут прорываться на поверхность. Из-за близости некоторых натоптышей к суставам и костям возможен септический артрит и остеомиелит. Механические силы, которые вызывают натоптыши и мозоли, также могут разрывать участки подкожных сосудистых сплетений, что приводит к кровотечениям в кератотической ткани. У здоровых пациентов эти явления имеют небольшое значение, однако в других случаях (например, при сахарном диабете и заболеваниях соединительной ткани) возможны обширные язвы кожи или васкулит.
Для большинства пациентов с сахарным диабетом основной страх вызывает необходимость ампутации нижних конечностей. Подобным ампутациям часто предшествует язва стопы. Множество сопутствующих заболеваний вносят вклад в развитие язвы (например, заболевания периферических сосудов, нейропатия и ограниченная подвижность сустава), минимальные травмы при повторном давлении—основной провоцирующий фактор. В качестве признаков повторяющегося трения и скольжения натоптыши и мозоли при диабетической стопе имеют особенное значение. Простое удаление этих гиперкератотических изменений снижает пиковое давление на стопу на 26%.
При ретроспективном анализе более 200 диабетических язв стопы у пациентов, регулярно удаляющих мозоли и натоптыши, была значительно ниже частота язв стопы, госпитализаций и хирургических вмешательств. Кровотечения внутри натоптыша или мозоли — особенно зловещий признак, поскольку это свидетельствует о подкожных разрывах с высокой вероятностью изъязвления. Таким образом, профилактика язв должна включать удаление мозолей. Ношение подходящей обуви у пациентов с сахарным диабетом, как и у здоровых людей, может не только предотвратить, но и замедлить развитие омозолелостей. Обувь должна подходить по размеру по ширине и длине стопы, а каблук (если он есть) должен быть как можно ниже, чтобы предотвратить развитие патологических изменений и болей.
е) Профилактика. Появление натоптышей и мозолей можно предотвратить только уменьшением или устранением вызывающих их сил. Обычно эти рекомендации трудновыполнимы. Повторяющиеся профессиональные движения часто неизбежны, пациенты обычно отказываются изменить стиль обуви, тогда как строение костей наследственно определено.
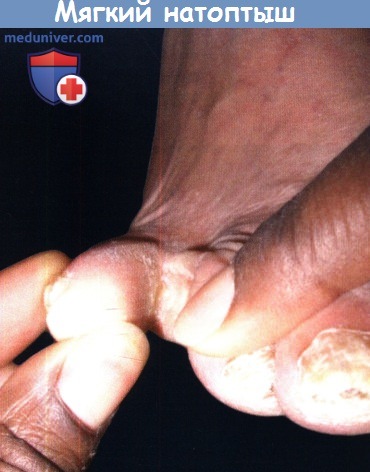
Мягкий натоптыш (также известный как heloma molle),
расположенный в глубине четвертого межпальцевого промежутка.
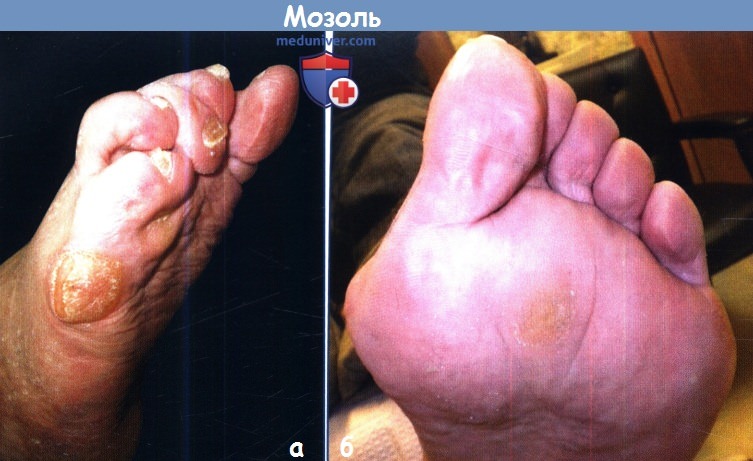
а – Крупная мозоль под головкой пятой плюсневой кости у пациента, перенесшего полиомиелит с ригидным аддуктоварусом ноги.
б – Крупная мозоль под головкой второй плюсневой кости у пациента с сопутствующей вальгусной деформацией первого пальца стопы (hallux valgus).
В типичных случаях сегмент hallux valgus вызывает латеральное смещениеточки давления на вторую плюсневую кость.


– Вернуться в оглавление раздела “дерматология.”
Оглавление темы “Натоптыши и мозоли.”:
- Натоптыши и мозоли – причины, диагностика, лечение
- Лифтинг лица: подборка эффективных методов подтяжки кожи
Источник