Метастазы в головной мозг при меланоме
Метастатический рак мозга (другое название — вторичный рак мозга) — опухоль, которая возникает,когда раковые клетки проникают в головной мозг из злокачественной опухоли, расположенной в другой части тела. Некоторые факты и цифры:
- Вторичный раз могла встречается в 10 раз чаще, чем первичный, то есть тот, который изначально развивается в головном мозге;
- Метастазы в головной мозг возникают у 20-40% онкологических больных (в среднем у каждого четвертого);
- Ежегодно метастатический раз мозга диагностируют у 50 000 — 70 000 россиян;
Пару десятилетий назад при множественных метастазах в головной мозг на пациенте можно было ставить крест – нейрохирургические учреждения, делавшие успехи в терапии первичных опухолей головного мозга, таких больных не брали, потому как оперативное лечение в этом случае уже было почти невозможным. Даже в столице не более трёх специалистов готовы были попробовать лучевую терапию, между тем как по данной теме было защищено несколько диссертаций, демонстрирующих очень неплохой результат. Но практическая деятельность сталкивалась с клиническими трудностями, делающими спасение пациента весьма трудоёмким.
Метастазы злокачественных опухолей в головном мозге постигают каждого четвёртого больного, при посмертном исследовании их находят у шести из десяти. Метастазы выявляются на порядок чаще, чем первичные опухоли центральной нервной системы, которыми охотно занимаются нейрохирурги. Российская онкологическая статистика учитывает только первичные опухоли головного мозга и вообще первичные раки, но не знает, сколько больных имеют метастазы куда бы то ни было, а не только в головной мозг.
Любая опухоль метастазирует в мозг, но чаще всего рак лёгкого, особенно крайне агрессивный мелкоклеточный — до 80% больных, а также рак молочной железы, кишки, почки и меланома, но все они метастазируют много реже рака лёгкого. Сегодня метастазы в головном мозге находят чаще, чем в конце прошлого века, чему весьма способствуют методы нейровизуализации — КТ и МРТ и увеличение выживаемости онкологических больных в результате успехов онкологической науки. Заметно повысилась и активность онкологов, не только решающихся на лечение самых непростых больных, но и имеющих возможность выхаживать таких пациентов.
Как правило, большинство больных к моменту выявления внутричерепных метастазов имеют другие, подчас неизлечимые и распространённые, очаги опухоли, состояние их оставляет желать лучшего, а локальная терапия внутричерепных метастазов чревата ранним рецидивом. Внедрение высокотехнологичного лечения, как хирургического, так и лучевого, помогло избавиться от профессионального пессимизма и увеличило 5-летнюю выживаемость пациентов, придав их жизни вполне приемлемое качество.
Почему возникают метастазы в головном мозге?
Метастазирование — довольно сложный процесс. Он состоит из нескольких этапов. Опухоль должна прорасти в соседние ткани, затем ее клетки отрываются и проникают в кровеносные или лимфатические сосуды. Мигрируя с током крови, раковые клетки оседают в разных органах. Какое-то время они «дремлют», затем начинается бурный рост.
Чаще всего — в 48% случаев — метастазы в мозг связаны с раком легких. Наиболее агрессивен немелкоклеточный рак легкого — он метастазирует в мозг в 80% случаев. Реже встречаются метастазы при раке молочной железы (15%), мочеполовой системы (11%), остеогенной саркоме (10%), меланоме (9%), раке головы и шеи (6%).
Клинические проявления метастазов
Симптоматика зависима от размеров внутричерепных опухолевых очагов, их количества и расположения. Принципиально клинические симптомы можно разделить на две группы:
- локальные, обусловленные расположением опухоли в конкретном отделе мозга, отвечающем за определённые функции определённого органа;
- общемозговые симптомы, связанные с размером дополнительной опухолевой ткани, мешающей функционированию самого мозга.
К примеру, опухоль рядом со структурами, обеспечивающими иннервацию глаза, проявится выпадением полей зрения, когда глазом не воспринимаются отдельные участки сектора обзора. Множество мелких узлов даст картину отёка головного мозга, поскольку лишние граммы опухоли в замкнутой черепной коробке мешают нормальной циркуляции жидкостей и сдавливают нормальные ткани.
У половины больных вторичные новообразования головного мозга откликаются головной болью, очень часто интенсивность боли меняется вместе с положением головы, когда при наклоне под определённым углом частичное восстановление циркуляции ликвора временно приводит к уменьшению боли. К сожалению, со временем рост метастазов сделает боль постоянной, а замкнутость пространства приведёт к невыносимой интенсивности. Нередки головокружения и двоение, если смотреть обоими глазами.
У каждого пятого пациента развиваются двигательные нарушения вплоть до пареза половины тела. У каждого шестого страдают интеллектуальные способности, столько же мучается от изменений поведения, нарушений движений и походки, чуть реже отмечаются судороги, но и совершенно бессимптомное течение, когда метастатические образования выявляют лишь при обследовании, тоже не редкость. Тем не менее, при увеличении размеров опухоли даже в такой относительно благоприятной ситуации довольно быстро нарушаются функции организма.
Отёк ткани вокруг опухоли — перифокальный отёк вкупе с повышением внутричерепного давления (ВЧД) вызывают общемозговые симптомы с головной болью, головокружением, двоением, рвотой при малейшем движении или даже при открывании глаз, постоянной икотой, приводят к угнетению сознания вплоть до мозговой комы. Снижение частоты сердцебиений и дыханий при очень высоком «верхнем» систолическом давлении свидетельствуют о крайне высоком и чреватом гибелью внутричерепном давлении.
В практике выделяют варианты развития первичной симптоматики при метастазах рака в центральную нервную систему по превалирующему комплексу клинических признаков.
- Похожий на инсульт апоплексический вариант, развивается остро и проявляется очаговыми нарушениями — свидетельством поражения определённого участка мозга. Такой вариант, как правило, связан либо с закупоркой сосуда, либо его разрывом опухолью с последующим кровоизлиянием в головной мозг.
- Ремиттирующий вариант характеризуется волнообразным течением, когда симптомы то уменьшаются, то прогрессируют, напоминая атеросклеротическое поражение сосудов.
У некоторых больных метастазы головного мозга протекают бессимптомно. Обнаруживают их только во время обследования.
Как диагностируют метастазы в головном мозге?
«Золотой стандарт» в диагностике метастатического рака головного мозга — магнитно-резонансная томография (МРТ). Во время этого исследования получают изображения внутренних структур тела, используя сильное магнитное поле. По снимкам врач может судить о количестве, размерах, расположении метастатических очагов.
Биопсия — исследование, во время которого получают фрагмент ткани и исследуют его на предмет раковых клеток. Если у человека уже диагностирован рак в другом органе и обнаружены очаги в головном мозге, потребности в данном методе диагностики обычно нет. Биопсия нужна, если есть очаги в мозге, но не найдена первичная опухоль.
Лечение метастазов
Без лечения продолжительность жизни больного от момента выявления метастатического поражения головного мозга едва ли превышает месяц, но это в среднем. Только добавление высоких доз гормонов способно двукратно увеличить продолжительность жизни и несколько улучшить её качество, но опять только на время, тогда как химиолучевое лечение может дать до полугода жизни.
Тактика лечения зависит от некоторых факторов:
- Количество, размер и расположение метастазов;
- Возможность удалить очаги хирургическим путем;
- Чувствительность первичной опухоли к химиопрепаратам и лучевой терапии;
- Общее состояние больного;
- Наличие других метастазов, возможность бороться с ними.
Прогностически неблагоприятна локализация опухоли в недоступной для манипуляций задней черепной ямке, нарушение циркуляции ликвора и вероятность вклинения опухоли в естественные черепные отверстия.
Несомненно, что только хирургическое пособие вкупе с дополнительным лекарственным и лучевым лечением даёт большие надежды. Но нейрохирургическое вмешательство возможно при одном или единичных опухолевых узлах, и, конечно, технически доступных. Паллиативную операцию выполняют при угрожающем нарастании давления и кровотечении, когда удаление даже одного из множества узлов способно радикально улучшить клиническую картину, чтобы присовокупить в дальнейшем консервативное лечение. Возможны разные варианты удаления опухолевых узлов.
При технически не удаляемых и чувствительных к противоопухолевым лекарствам видах рака, таких как молочная железа, мелкоклеточный рак лёгкого и герминогенные опухоли яичка, на первом этапе прибегают к химиотерапии, к которой в дальнейшем присоединяют облучение всего массива головного мозга. При радиочувствительных опухолях лечение можно начать с тотального облучения мозга. При опухолях не более 3,5 см и менее четырёх узлов как единственный метод эффективна стереотаксическая радиохирургия. К опухоли подводят с разных сторон несколько пучков радиоволн, они пересекаются в одном месте – там, где находится метастаз. В итоге раковые клетки уничтожаются, а окружающие здоровые ткани получают минимальную безопасную дозу. В комплексе с облучением мозга и химиотерапией результат лучше.
Лучевая терапия всегда сопровождается нарастанием отёчности ткани мозга, поэтому облучение всегда проводится на фоне дегидратации — симптоматической терапии, разгружающей от излишней жидкости. Поэтому радиолог может отказать в лечении пациенту, устойчивому к мочегонным препаратам, а также при уже смещённом головном мозге, поскольку дальнейшее смещение может стать для больного фатальным. Не возьмут на облучение тяжёлого пациента с выраженными клиническими проявлениями, тем более с судорогами или мутным сознанием. Уже после одного-двух сеансов облучения к имеющемуся высокому внутричерепному давлению присоединится лучевой отёк ткани, и без того очень неважное состояние пациента ухудшиться.
Возможны варианты последовательностей и сочетания методов, как при впервые выявленных метастазах в головной мозг, так и при рецидиве после лечения. Во всяком случае, при невозможности активной тактики и прогрессировании процесса клинические руководства рекомендуют прибегнуть к химиотерапии на фоне наилучшей поддерживающей симптоматической терапии (стероиды, обезболивающие, противосудорожные препараты и др.). Схема определяется первичной опухолью, то есть при раке лёгкого помогают одни препараты, при раке почки — другие. Химиотерапию проводят до выявления признаков прогрессии опухоли.
Терапия метастазов злокачественных опухолей в головной мозг не дело энтузиастов-одиночек, это работа команды онкологов, нейрохирургов, радиологов, химиотерапевтов и реаниматологов, вооружённых знаниями и отличным оборудованием для диагностики и лечения, как в Европейской клинике.
Каковы прогнозы при метастазах в головной мозг?
Прогноз зависит от типа первичной опухоли, количества метастазов, возраста и состояния пациента. В среднем пациенты живут 2-3 месяца. Но если метастазы единичные, пациенту меньше 65 лет, и в организме нет других метастазов, средняя продолжительность жизни может составить 13,5 месяцев.
Запись
на консультацию
круглосуточно
Источник
Пациентка А., 67 лет.
11 июня 2019 пациентка в крайне тяжёлом состояниями была госпитализирована в Европейскую клинику по настоянию родственников. Пациентка была практически недоступна контакту, был отмечен запах ацетона изо рта, в анализе крови от 11.06.2019 обращал на себя внимание уровень креатинина, который составлял 1648 мкмоль/мл.
Родственники предоставили отрывочную документацию, из которой стало ясно, что у пациентки, оперированной в октябре 2014 года по поводу меланомы кожи спины, в мае 2018 года было зафиксировано прогрессирование болезни в виде метастатического поражения левого лёгкого, правого надпочечника, мягких тканей и головного мозга. Учитывая наличие мутации в гене BRAF, с июля 2018 года проводилась таргетная терапия, результатом которой стал полный противоопухолевый эффект в отношении экстракраниальных проявлений болезни и частичный — в отношении метастазов в головном мозге.
Однако уже в марте 2019 года по данным МРТ было отмечено увеличение размеров зоны отёка в веществе головного мозга с возобновлением смещения срединных структур, а также множественный характер поражения данного органа (ранее были описаны только 9 метастазов), на что не обратили внимание ни сама пациентка и её родственники, ни лечащий врач, рекомендовавший продолжить таргетную терапию с контролем через 3 месяца.
Состояние прогрессивно ухудшалось, и в июне уже не могло не тревожить её родных, которые и обратились к нам за помощью. В Европейской клинике пациентке была начата экстренная посиндромная терапия в условиях отделения реанимации и интенсивной терапии, направленная на коррекцию следующих проблем: церебральной недостаточности вследствие метастатического поражения головного мозга, опухолевой интоксикации кахексии, гиповолемии, острого почечного повреждения на фоне хронической почечной дисфункции, выраженной эндогенной интоксикации (гиперазотемии), метаболического ацидоза, разнообразной соматической патологии, в том числе тромбоза вен нижних конечностей. Невзирая на то, что изначально было крайне трудно поверить в конечный успех, уже 18.06.2019 пациентка была переведена в палату с заметным улучшением уровня сознания и активизацией, а также с показателем креатинина 85 мкмоль/мл.
Однако эти клинические успехи явно были только половиной дела. Текущие жалобы уже не были связаны с почечной недостаточностью и интоксикацией, а являлись следствием массивного метастатического поражения головного мозга. По сути, единственным разумным вариантом было начало иммунотерапии, но в таком случае было трудно рассчитывать на мгновенный эффект. По этой причине на фоне первого введения ниволумаба 19.06.2019 уже с 20.06.2019 пациентке был начат курс дистанционной лучевой терапии на весь объём головного мозга. Естественно, мы не могли рассчитывать на значительный противоопухолевый эффект данного варианта лучевой терапии, но надеялись, что его проведение сможет хотя бы немного замедлить прогрессирование опухолевого процесса в головном мозге и даст необходимый запас прочности до начала действия потенциально эффективной иммунотерапии.
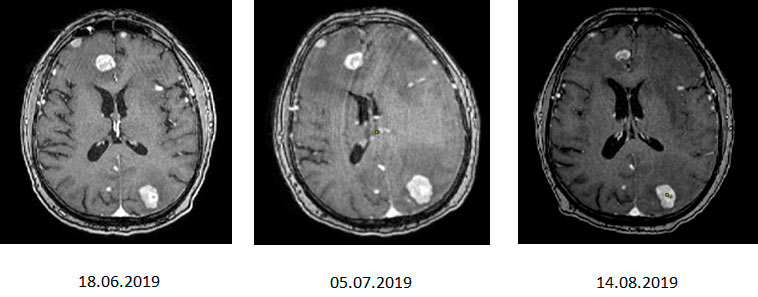
Данный комплексный подход увенчался успехом: на фоне начала лучевой терапии состояние пациентки довольно резко улучшилось: она стала активна в пределах палаты, продолжала регрессировать неврологической симптоматики, что, впрочем, могло быть и следствием продолжающейся посиндромной и симптоматической терапии. Данное улучшение состояния довольно скоро сменилось его ухудшением с угнетением сознания и физической активности, а данные МРТ от 05.07.2019 подтвердили наши опасения: было зафиксировано увеличение размеров метастатических очагов и зоны перифокального отёка.
Невзирая на прогностически неблагоприятную ситуацию, общие усилия врачей позволили сдержать планомерное ухудшение состояния на уровне, достаточном для того, чтобы после III введения иммунопрепарата, состоявшегося 19.07.2019, это ухудшение сменилось стабилизацией, а затем и положительной динамикой.
По данным МРТ от 14.08.2019 мы с удовлетворением зафиксировали стабилизацию перифокального отёка и отдельных очагов в сочетании с уменьшением размеров отдельных очагов на 0,2–0,5 см.

МРТ в режиме Т1 ВИ (после внутривенного введения контрастного препарата), аксиальные срезы. В динамике отмечается сначала увеличение размеров метастазов в веществе головного мозга и перифокального отёка, смещение срединных структур головного мозга вправо; затем уменьшение размеров метастазов и выраженности перифокального отёка, отсутствие смещения срединных структур головного мозга.
Комментирует заместитель генерального директора по научной работе Денис Сергеевич Романов:
После пятого введения иммунопрепарата 14.08.2019 родственники настояли на выписке пациентки, невзирая на предупреждения врачей о том, что ситуация пока далека от разрешения. Уже 18.08.2019 пациентка вновь поступила к нам с жалобами на увеличение в объёме и выраженную отечность правой нижней конечности — и родственники пациентки признали невозможность осуществления необходимого ухода в домашних условиях. После надлежащего вмешательства специалистов состояние пациентки значительно улучшилось, что позволило провести ей очередной курс иммунотерапии ниволумабом, и я надеюсь, что смогу через какое-то время продолжить рассказ о данной клинической ситуации, поведав об очередных успехах этой замечательной женщины в борьбе со столь тяжёлой болезнью.
Запись
на консультацию
круглосуточно
Источник
Меланома: метастазы в мозг
Для некоторых злокачественных новообразований характерно быстрое развитие. Так, меланома, метастазы в мозг при которой распространяются на поздней стадии, относится к самым опасным онкологическим заболеваниям. Опухоль постепенно растет вглубь тканей кожи и с кровотоком перемещается в отдаленные органы. Терминальная стадия этой болезни не поддается полному излечению. Консультация онколога поможет пациенту получить всю необходимую информацию о таком патологическом состоянии, как меланома: метастазы в головной мозг, последняя стадия, лечение и другие важные аспекты.
Информация о заболевании
В медицинской литературе меланому или меланобластому называют злокачественной опухолью, развивающуюся из пигментных клеток кожи и слизистых оболочек. Из-за быстрого развития и неблагоприятного прогноза на поздних стадиях это заболевание относят к самым опасным видам онкологии. Важно учитывать, что меланома, метастазы в мозг при которой распространяются достаточно быстро, не всегда имеет выраженную симптоматику.
Примерно в 25% случаев заболевание начинается со злокачественного перерождения клеток родинки. Все родимые пятна на теле состоят из меланоцитов, и при влиянии патологических факторов эти образования могут превращаться в злокачественные очаги. Постепенно опухоль разрастается на поверхности или растет вглубь кожи. Также опухоль может возникать и в более скрытых местах, включая ногтевое ложе, слизистую оболочку рта, пищеварительный тракт и мочеполовые органы.
Метастазы меланомы в головной мозг обнаруживают уже на поздних стадиях, когда у пациента возникают выраженные неврологические расстройства. Изначально очаг опухоли в головном мозге может выглядеть как первичное заболевание, однако после гистологического анализа выявляется меланобластный тип новообразования. Меланома с метастазами в головной мозг, прогноз при которой крайне неблагоприятный, является одной из самых распространенных причин смерти пациентов в онкологической практике.
8 (495) 320-19-03
Круглосуточно без выходных
Причины возникновения
Злокачественные новообразования кожи и слизистых оболочек образуются из аномальных клеток с нарушенным циклом развития. В норме клетки кожи имеют ограниченный цикл деления и строгую программу развития, благодаря чему происходит постоянное обновление тканей. При возникновении генетических мутаций и других состояний, влияющих на деятельность клетки, могут возникать доброкачественные и злокачественные опухоли. Родинка может подвергаться озлокачествлению при травме, избыточном воздействии солнечного света и других негативных влияниях.
Меланома, метастазы в мозг при которой попадают на поздних этапах роста, может формироваться в течение нескольких месяцев и даже лет. Злокачественная масса постепенно распространяется вглубь кожи или оболочки внутреннего органа, проникает в лимфатическую систему и кровоток. Если вовремя не удалить первичный очаг опухоли, злокачественные меланоциты попадают в отдаленные органы. Зачастую патология протекает бессимптомно до появления метастазов.
Факторы риска
- Светлая пигментация кожи и радужки глаз. Незначительное содержание пигмента меланина в клетках кожи обуславливает менее выраженную защиту от ультрафиолетового излучения. Так, значительному риску подвергаются люди со светлыми глазами и веснушками, подвергающиеся частому воздействию солнечного излучения. При этом меланобластому обнаруживают и у темнокожих людей.
- Онкологические заболевания в семейном анамнезе. Меланома у родственников первой линии пациента указывает на высокий риск.
- Постоянный загар и появление ожогов. Повреждение кожного покрова при длительном воздействии ультрафиолетового излучения еще сильнее ослабляет защитные механизмы.
- Климатические условия жизни. В южных широтах наблюдается интенсивная инсоляция в течение длительного времени. Для защиты от этого патологического фактора следует носить одежду, закрывающую открытые участки кожи.
- Нарушение работы иммунной системы. Такое заболевание обуславливает низкую сопротивляемость организма.
- Большое количество невусов на коже. Наличие более 50 родимых пятен на теле уже является фактором риска заболевания. Рекомендуется удалять висячие и крупные родинки.
Возможные признаки раннего процесса озлокачествления родинки:
- Быстрый рост родимого пятна. Как правило, невусы незначительно увеличиваются в размере в течение жизни.
- Изменение формы родинки. Изначально круглая или плоская родинка может выступать относительно поверхности кожи.
- Изменение цвета. Наиболее характерным признаком меланомы является потемнение невуса на периферии.
Ультрафиолетовое излучение является основным фактором образования новых генетических мутаций в клетках. При этом манифестация заболевания может возникнуть после повреждение родинки.
Симптомы поздних стадий
Меланома, метастазы в мозг которой отличаются поздним возникновением, может протекать в бессимптомной форме до терминальной стадии. К сожалению, ранние признаки не всегда удается заметить самостоятельно из-за возникновения патологического очага в скрытых местах кожи и слизистой оболочке внутренних органов. Такие общие признаки онкологических заболеваний, как снижение массы тела, отсутствие аппетита и нарушение работы иммунитета, не всегда заметны при наличии хронических заболеваний.
8 (495) 320-19-03
Круглосуточно без выходных
Признаки возникновения опухоли в головном мозге:
- Головная боль.
- Головокружение.
- Нарушение координации в пространстве.
- Снижение остроты зрения.
- Когнитивные расстройства.
- Нарушение памяти.
- Тревога и депрессия.
- Тошнота и рвота.
- Эпилептические приступы.
- Расстройства рефлекторной деятельности.
Многие проявления этой стадии заболевания связаны с поражением конкретных участков головного мозга. Опухоль может сдавливать нейроны и нарушать кровоснабжение головного мозга. Наличие метастазов в других органов может обуславливать возникновение дополнительных симптомов.
Методы диагностики
При появлении специфических симптомов необходимо обратиться к неврологу или онкологу. На приеме врач спросит о симптомах, изучит анамнестические данные для выявления факторов риска онкологии и проведет физическое обследование. Оценка рефлекторной деятельности и когнитивных функций помогает обнаружить признаки нарушения функций головного мозга. Для более точной диагностики необходимы результаты инструментальных и лабораторных исследований.
Специальные обследования:
- Анализ крови на онкологические маркеры.
- Рентгенография головного мозга – визуальное исследование органа, позволяющее поставить предварительный диагноз. Это не самый точный метод сканирования, однако, как правило, рентгенодиагностика доступна в любой больнице.
- Компьютерная и магнитно-резонансная томография – высокоточные методы визуализации органов, позволяющие получить изображения разных анатомических областей. Результаты КТ и МРТ дают врачу возможность оценить размер злокачественной опухоли, определить стадию заболевания и найти другие метастазы.
- Биопсия головного мозга – забор участка ткани органа для последующего гистологического исследования с помощью микроскопии. С помощью биопсии онкологи определяют тип опухоли и стадию болезни, что важно для назначения лечения. По результатам гистологии опухоли выявляется меланома, метастазы в мозг которой и стали причиной заболевания.
Диагностика вторичного очага меланомы в головном мозге не вызывает затруднений, однако обнаружение болезни на этой стадии не позволяет врачам использовать самые эффективные методы лечения. Выявить меланобластому на ранней стадии позволяют следующие исследования:
- Дерматоскопия – инструментальный осмотр кожной области или слизистой. Специальное устройство может многократно увеличивать область обследования для более точной диагностики. Для получения более точных данных применяются цифровые дерматоскопы, способные выводить изображение на экран.
- Биопсия кожи или слизистой оболочки – забор клеток пораженной области для гистологического исследования тканевого материала. Процедура может быть проведена с помощью различных малоинвазивных методов. Это основной способ раннего обнаружения меланомы.
- Ультразвуковое исследование – метод визуализации, использующий звуковые волны. УЗИ применяют для обследования лимфатических сосудов, что может быть важно при подозрении на метастазирование.
При наличии факторов риска рекомендуется регулярно посещать дерматолога для исследования родинок.
Способы лечения
Лечение метастаз меланомы в головной мозг проводится после тщательной диагностики и обнаружения первичного очага болезни. Важной задачей является полное удаление опухолей и предотвращения возникновения рецидива. К сожалению, меланома, метастазы в мозг которой указывают на позднюю стадию, отличается быстрым распространением и рецидивирующим течением.
Варианты лечения:
- Хирургическое удаление первичного очага и метастазов в головном мозге. Иногда применяется стереотаксическая радиохирургия для достижения лучшего эффекта.
- Лучевая терапия опухоли для уменьшения размеров метастазов.
- Введение противоопухолевых препаратов.
- Назначение обезболивающих средств.
Ранняя диагностика любого онкологического заболевания может быть фактором благоприятного прогноза. Необходимо обратиться к врачу при появлении первых признаков меланомы.
8 (495) 320-19-03
Круглосуточно без выходных
Источник

