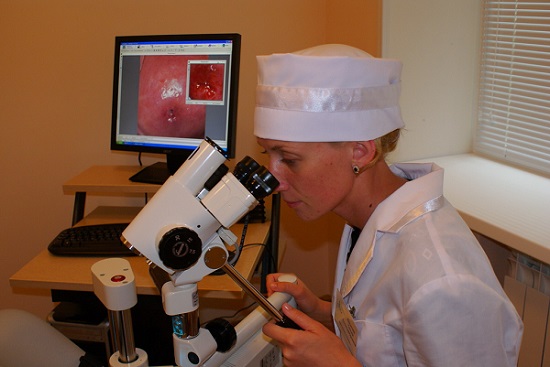
Коагуляция шейки матки впч
Почему важно удалить кондиломы?
Кондиломы поражают анальное кольцо, иногда и наружные половые органы: ствол полового члена у мужчин и влагалище у женщин. Провоцирует их появление вирус папилломы человека 6-го и 11-го типов.
Удаление и прижигание кондилом не избавит организм от вируса, это решит только местную проблему. ВПЧ останется в организме и в случаях снижения иммунитета или прочих влияющих факторах даст снова о себе знать.
Несмотря на это, удаление производится в любых ситуациях. Обусловлено это следующими факторами:
- Кондилома чешется, может наблюдаться жжение и зуд, причиняя пациенту дискомфорт.
- Есть риск повреждения нароста предметами одежды или каловыми массами. При этом велик шанс кровотечений и последующего инфицирования ранки, вследствие чего образуется воспалительный процесс и нагноение.
- Нарост в области ануса иногда трансформируется из доброкачественного в злокачественное новообразование.
Анализы перед удалением кондилом
| Название | Описание |
| ПЦР | Применяется наиболее часто. Позволяет определить присутствие в организме вируса папилломы человека и установить его штамм. |
| Тест на ВПЧ | Используется для определения вирусной нагрузки и природы образования (злокачественная или доброкачественная). |
| Мазок | Берется с интимных органов для исследования на вирус папилломы человека. |
Результат лечения радиоволнами
Кондиломатоз носит вирусную этиологию, поэтому целесообразно, наряду с механическим удалением наростов, применять препараты противовирусного действия. Какое именно средство будет эффективно в вашем конкретном случае, определит врач.
Также немаловажно улучшить защитные силы организма (иммунитет), поскольку активизация вируса зачастую происходит вследствие ухудшения работы иммунной системы, для этого врач может назначить иммуностимулирующие препараты и витамины.
Комплексный подход к лечению (механическое удаление, лекарственные средства, витамины) приводит к стойкой ремиссии и отсутствию рецидивов на долгое время.
После консервативного лечения лекарственными препаратами и обработки патологических очагов местными средствами типа Солковагина, симптомы эрозии могут частично уйти. Эпителий на шейке матки при излечивании меняет цвет – с красного на розовый.
Но если причина эрозии – механические повреждения, воздействие инфекции, которая переходит на цервикальный канал и в полость матки, то возможны рецидивы. Поэтому истинную эрозию лучше лечить радиоволнами.
Обработка шейки матки петлевым волноводом позволяет провести конизацию в заданном диаметре, не затрагивая здоровые участки. При снятии ороговевшего внешнего слоя используется шариковый волновод. Для резекции и иссечения – насадка в виде скальпеля.
Перед началом операции шейка матки обрабатывается специальным дезинфицирующим раствором, вводится наркоз и хирург приступает к операции по деструкции очага.
Лечению радиоволнами подаются такие разновидности эрозии как эктопия (когда цилиндрический эпителий нарушает свои природные границы и показывается из канала матки), эктропион (осложненная форма эктопии, при котором происходит выворот слизистой оболочки шейки матки во влагалище).
Радиоволновой метод лечения кондилом
Вирус папилломы человека вызывает образование плоских кондилом на шейке матки. Необходимо полное обследование, чтобы установить, какой именно тип вируса есть в наличии – онкогенный или нет. После этого начинать стимулировать иммунную систему и принимать противовирусные препараты.
Внешние симптомы ВПЧ на шейке матки удаляются при помощи радиоволн. Терапия длительная: после операции требуется длительный прием иммуностимулирующих препаратов, противовирусных средств, витаминных комплексов – фолиевой кислоты, витамина Е и группы В.
Лечение эндометриоза радиоволнами
Если происходит смещение внутреннего слоя матки – эндометрия – в область шейки матки, то такое состояние называется эндометриоз. Шеечная часть эпителия поддается деструкции и быстро заживает. При этом на обработанном участке формируется новая ткань.
Полипы в матке – удаление радиоволновым методом
Лечение полипов – комплексное. Параллельно с хирургическим удалением наростов необходимо проводить общее укрепление организма. Аппаратом Сургитрон полипы удаляются быстро и практически без крови.
Аппарат Сургитрон позволяет удалить доброкачественные полипы при любом расположении в матке.
Буквально сразу же после удаления эрозии и других образований с помощью радиохирургии, на поверхности прооперированного участка образуется фибриновая пленка, состоящая из тонких волокон. Благодаря этой естественной мембране заживление раны происходит очень быстро.
Генитальные бородавки являются прямым следствием папилломатоза, инфекции, которая передается половым путем от человека к человеку. Здесь важно подчеркнуть, что инфекция эта совсем не безобидное заболевание, даже учитывая, что ее внешнимипроявлениями могут выступать исключительно бородавки.
Ежегодно отмечается рост папилломатозного заболевания, и констатируется, что все больше становится процент онкологических осложнений, вызванных на гениталиях именно ВПЧ.
Возбудитель генитальных бородавок
Возбудителем папилломатоза представляется вирус Papoviride. Он относится к семейству ДНК-содержащих вирусов, может трансформироваться и является заболеванием инфекционного типа. Вирус может проявляться на:
- слизистой оболочке рта,
- коже,
- коньюктиве,
- бронхах,
- пищеводе,
- половых органах.
Сегодня в медицине описано более 70 различных вирусов, которые относятся к папилломатозу. Генитальные бородавки представлены типами вируса, которые относятся к передающимся через половую связь.
Таким образом, это может быть и бородавка на лобке, точно также, как высыпания могут появиться и на половых органах. Важно и то, что длительное время ВПЧ рассматривался исключительно как причина образования папиллом и бородавок на теле, но сейчас известно, что вирус способен вызывать и онкологические заболевания.
Генитальные бородавки и рак
При заражении ВПЧ происходит изменение структуры нормальной клетки, которое может быть как доброкачественным, кондиломы на половых органах у мужчин и женщин, так и злокачественными, здесь речь идет о папилломах с высоким канцерогенным риском.
При развитии вируса в клетках кожного покрова гениталий может начинаться онкогенный процесс.
В этот момент онкогены тормозят действие блокирующих белков в клетке, в результате чего начинается процесс, который и приводит к озлокачествлению клетки. Полезной будет информация о том, что такое вирус папилломы человека высокого канцерогенного риска.
Однако стоит понимать, что под это определение не попадают все типы ВПЧ, так что их стоит разделять на вирусы с низкой онкогенной степенью и высокой. Итак, к генитальным бородавкам с низкой онкогенностью можно отнести вирусы 6 и 11 типов.
Эти вирусы как раз и приводят к развитию генитальных бородавок, кондилом, и к легкой степени дисплазии, то есть к нарушению структуры нормальных клеток кожного покрова.
К вирусам с высокой онкогенностью можно отнести 16 и 18 типы. Причем можно подчеркнуть, что при умеренной и высокой степени дисплазии эти типы вируса обнаруживаются в 50-80% всех случаев. Стоит отдельно отметить, что генитальные бородавки, которые приводят к раку шейки матки чаще всего диагностируются у женщин, ведущих беспорядочную половую жизнь.
Последствия избавления от наростов
Главное последствие устранения новообразований — их рецидив и развитие на том же месте. Если не будет проведено требуемое лечение, то образоваться наросты могут уже спустя 3 месяца. Поэтому доктора назначают мазь после удаления кондилом, противовирусные и улучшающие иммунитет препараты. Помимо этого, иногда наблюдаются и такие последствия:
- неприятные ощущения в анальной зоне;
- зуд;
- появление шрамов;
- болевые ощущения при испражнении.
Удаление жидким азотом (криотерапия)
Криодеструкция — удаление остроконечных кондилом азотом путем заморозки образований. Процедура обладает следующими плюсами:
- рецидивы наблюдаются в исключительных случаях;
- манипуляция быстра;
- в процессе пациент не испытывает болевых ощущений;
- восстановление занимает короткий период;
- рубцы не образуются;
- небольшая стоимость.
Удаление кондилом жидким азотом имеет такие противопоказания:
- аллергические реакции на холод;
- заболевания аутоиммунного характера;
- проблемы с кровообращением в области локализации кондилом.
Снизить вероятность того, что появится рецидив кондиломы, помогает удаление наростов с помощью лазера. Как и прочие методы удаления кондилом, лазерную терапию важно применять в комплексе с медикаментозным лечением, в ходе которого доктор прописывает больному противовирусные и иммуностимулирующие медикаменты. Избавление от наростов с помощью лазера обладает следующими преимуществами:
- быстрота проведения манипуляции;
- отсутствие кровотечений;
- минимальный риск инфицирования раны.
Лазерное удаление новообразований имеет такие минусы:
- болевые ощущения при манипуляции (пациенту предварительно делают наркоз);
- развитие шрамов на месте удаленного новообразования.
Дабы послеоперационный период прошел максимально положительно, пациенту следуют блюсти следующие принципы:
- не перегружать организм тяжелыми физическими нагрузками;
- не сидеть и не стоять на ногах больше, чем 60 минут;
- носить предметы гардероба, которые не будут стеснять и натирать;
- гигиена должна соблюдаться тщательнейшим образом;
- включить в рацион еду, богатую клетчаткой;
- выпивать в день не менее 2-х литров жидкости.
Доктора сходятся во мнении, что последующее лечение и профилактика необходимы. Они позволят избежать дальнейшего развития кондилом, которые иногда появляются, когда защитные силы организма ослабевают. После избавления от неприятных наростов в области анального кольца врачи назначают лекарственные препараты, действие которых направлено на борьбу с вирусами и улучшение иммунной системы.
Прижигание химическими средствами
| Название средства | Механизм действия и применение |
| «Солкодерм» и «Солковагин» | Препараты, активным компонентом которых выступают различные кислоты. «Солкодерм» используется для местного воздействия на наружные кондиломы. Средство наносится на ватную палочку, которой смазывается образование, после чего пораженный кожный покров заклеивается лейкопластырем, что позволяет не допустить ожога здоровой дермы. Кондиломы покрываются корочкой и отпадают после 2-х или 3-х манипуляций. «Солковагин» применяют для борьбы с кондиломами, которые поразили шейку матки. Зачастую достаточного одного прижигания, но иногда требуется повторная манипуляция. |
| Препараты Подофиллина |
|
| «Ферезол» | Имеет прижигающий эффект. Использовать самостоятельно этот препарат для удаления наростов не рекомендуют. Прижигание образований проводит доктор. Ему потребуется мазать кондиломы 2 раза, делая между манипуляциями перерыв на 4 минуты. Затем делают перерыв на неделю, и если наросты не отпали, проводят еще одну манипуляцию. |
| Трихлоруксусная кислота | Прижигание кислотой применяют для избавления от единичных кондилом. Средство провоцирует ожог новообразования, после чего оно засыхает. Перед использованием важно защитить здоровые кожные покровы вокруг с помощью жирного крема или вазелина. |
Проведение процедуры
Радиоволновая деструкция — это аппаратная процедура. Для удаления кондилом, а также других доброкачественных кожных новообразований применяются аппараты Сургитрон или Фотек (возможны другие аналоги).
Деструкцию кондилом рекомендуют проводить на ранней стадии заболевания – удаление небольших наростов уменьшает шансы распространения папилломавируса на окружающие ткани.
При генитальном кондиломатозе рекомендуют применять именно радиоволновой метод. При помощи аппарата, имеющего электроды различной формы, кондиломы можно удалять как с наружных, так и внутренних половых органов, например, с шейки матки.
Перед началом процедуры проводят обезболивание, для этого используются анестетики местного действия (делают поверхностную обработку лидокаином или инъекцию). Наружные кондиломы удаляют при помощи петлевого электрода, через него проходят высокочастотные радиоволны, которые выпаривают внутриклеточную жидкость. Под воздействием радиоволн разрушаются ткани новообразования, и оно мгновенно отмирает.
После осмотра пациента врач назначит проведение анализа крови на вирус папилломы человека (ВПЧ), ВИЧ, реакцию Вассермана (РВ), гепатит В и С. Он также может провести дополнительные исследования для выявления других скрытых видов инфекции.
Удаление кондилом радиоволновым способом не требует пребывания в условиях стационара. Процедуру осуществляют амбулаторно.
Участок кожи, на котором будет иссекаться кондилома, обрабатывают антисептическими препаратами. Для устранения неприятных ощущений пациенту производится местное обезболивание. В зависимости от вида кондиломы и ее локализации врач может обработать поверхность обезболивающим лекарственным средством в виде спрея или сделать инъекцию.
Операционное поле отделяется от соседних участков кожи стерильными салфетками. Врач направляет вольфрамовую нить (электрод) вдоль линии крепления кондиломы, иссекает ее и удаляет. Процедура занимает несколько минут.
Ткани удаленной кондиломы остаются неповрежденными. Это позволяет отправить их на гистологическое исследование.
На месте нароста остается ранка. Врач обрабатывает ее и накладывает повязку. Он может назначить противовирусные препараты или лекарства, стимулирующие выработку интерферона.
Противопоказания
Воздержаться от радиоволнового удаления рекомендуют людям имеющим:
- злокачественные новообразования любой локализации;
- подозрение на озлокачествление удаляемых кондилом;
- сахарный диабет;
- хронические заболевания на стадии обострения;
- кожные заболевания воспалительного характера, в том числе воспаление кондилом;
- обострение герпетической инфекции.
Прибегать к радиоволновому методу не рекомендуют женщинам во время беременности и лактации.
Прежде чем рекомендовать тот или иной метод удаления наростов врач должен учесть возможное наличие противопоказаний, а также провести ряд исследований.
Удаление кондилом радиоволновым методом противопоказано в следующих случаях:
- хронические заболевания кожи (особенно воспалительные)
- онкологические болезни
- обострение имеющихся заболеваний
- беременность, кормление грудью
- менструации
Не проводят избавление от кондилом в случаях:
- генитального герпеса;
- заболеваний воспалительной природы;
- болезней в острой фазе или обострениях хронической формы.
Метод удаления радиоволновым методом родинок, невусов, папиллом и других образований кожи
1. Обработка кожи антисептиком
2. Местная анестезия анестетиком (лидокаин, новокаин). Анестетик вводится в кожу шприцем или путем нанесения специального крема с анестетиком.
3. Проходит 3-5 минут для полного обезболивания кожи.
4. Доктор берет круглый петлевой волновод, включает аппарат «Сургитрон» и производит удаление образования радиоволной. Можно удалить папиллому или родинку сургитроном сразу, под корень – так, как на этом видео.
В этом случае удаленное образование можно отправить на гистологическое исследование, особенно если есть сомнения по поводу перерождения в рак. Но после такого удаления может образоваться также заметный рубец.
А можно удалить родинку или папиллому сургитроном плавными фракционными движениями, снимая ткань образования слой за слоем. Так, как на этом видео.
Источник
При заболеваниях шейки матки проводится комплексная терапия. При ряде доброкачественных и предраковых поражений показана коагуляция шейки матки. Это медицинская процедура, основанная на устранении патологического очага с помощью теплового, лазерного или химического воздействия.
О шейке матки

Шейка матки — уязвимое место женской половой системы, что связано с ее расположением и особенностями строения. Она является частью матки и находится на ее границе с влагалищем. Важно понимать, что шейка – это не отдельный орган.
На ее слизистой оболочке часто возникают патологические изменения в виде участков воспаления, эрозии или предраковых процессов. Поражения начинаются незаметно, затрагивая небольшие фрагменты тканей, но имеют тенденцию к быстрому прогрессированию в отсутствии терапии.
Шейка матки разделяется на два отдела: надвлагалищный и влагалищный. Первый расположен в области тела матки, что делает его недоступным во время гинекологического исследования. Влагалищный отдел находится во влагалище, благодаря чему может быть легко осмотрен специалистом.
Влагалищная часть выстлана многослойным эпителием плоского типа. Признаки ороговения при этом отсутствуют. При внешнем осмотре слизистая оболочка бледная и имеет однородную гладкую структуру. Любые изменения цвета, структуры, а также появление углублений или возвышений, свидетельствует о развитии патологии.
Многослойный плоский эпителий имеет свои особенности. Он представлен ровными рядами клеток, имеющими схожую структуру. В процессе своего развития клетки поднимаются в верхние ряды и «выталкивают» расположенные выше элементы. Это обеспечивает постоянное обновление эпителиальной выстилки.
Изменения в эпителии возникают из-за внешних и внутренних причин. К ним относят нарушения гормонального баланса, инфицирование вирусом папилломы человека, инфекции, передающиеся половым путем и др. В результате этого на слизистой оболочке возникают участки с атипичными клетками, которые могут привести к эрозиям, росту полипов или другим доброкачественными изменениям.
В отсутствии терапии клетки продолжают меняться и приобретают черты злокачественных опухолей. Клеточные тяжи прорастают в нижележащую соединительную ткань, вызывая рубцовые изменения и появление метастазов.
Общая информация о процедуре
Коагуляция шейки матки — это малоинвазивное хирургическое вмешательство, проводимое при некоторых заболеваниях слизистой оболочки органа. Метод отличается высокой эффективностью и безопасностью. Процедура подразумевает физическое или химическое воздействие на измененные фрагменты ткани, позволяющее их уничтожить и предупредить прогрессирование заболеваний. Здоровые клетки при этом не повреждаются за счет соблюдения техники выполнения операции.
Для уничтожения патологических образований используют различные методы воздействия: радиочастотное, низко- и высокотемпературное, лазерное и химическое.
Плюсы и минусы процедуры
Как и любой терапевтический метод, коагуляция имеет ряд преимуществ и недостатков.
К основным положительным сторонам процедуры относят:
- не требует больших временных затрат и длительной госпитализации;
- может проводиться в амбулаторных условиях;
- является современным и инновационным методом. Благодаря внедрению новых технологий коагуляции риск развития обширных осложнений практически равен нулю;
- основное воздействие приходится на пораженные клетки, здоровая ткань остается интактной.
Помимо определенных преимуществ, методика имеет ряд важных недостатков, ограничивающих ее использование:
- некоторые виды процедуры (аргоноплазменная коагуляция шейки матки и др.) могут быть выполнены только в специализированных клиниках, имеющих дорогостоящее оборудование;
- возможны противопоказания к применению метода;
- имеется риск развития местных осложнений, требующих дополнительной госпитализации и проведения комплексной терапии.
Назначает проведение коагуляции лечащий врач после обследования пациентки. Самостоятельно обращаться для проведения хирургического вмешательства не следует.
Выбор пациентов для лечения

Коагуляция выполняется по определенным показаниям. К ним относят начальные этапы диспластических изменений в эпителии, формирование псевдоэрозий, рубцовой ткани, полипоза, кондилом и кист. Положительный эффект наблюдается при лечении лейкоплакии (появление ороговевающего эпителия), гипертрофических изменений, доброкачественных опухолей и поражений слизистой оболочки вирусом папилломы человека.
В этих случаях, проведение коагуляции позволяет получить стойкий терапевтический эффект. Процедура не проводится при следующих состояниях:
- подозрения на злокачественный опухолевый рост;
- острые воспалительные изменения;
- обострение хронической патологии в органах малого таза;
- внутриматочные кровотечения;
- период беременности;
- металлические имплантаты в полости матки;
- инфекционное поражение мочевыводящих путей и половых органов.
Выявление острой инфекции является относительным противопоказанием. Это связано с тем, что бактериальные или вирусные микроорганизмы на фоне хирургического вмешательства могут привести к развитию гнойных осложнений и замедлить восстановление поврежденных тканей. В связи с этим проводят антибактериальную терапию. Повторное исследование показано через 4-6 недель. Если признаки острого воспаления отсутствуют, то коагуляция может быть проведена.
При выявлении злокачественного процесса любое повреждающее воздействие на опухолевую ткань провоцирует ее дополнительный рост и может привести к быстрому прогрессированию рака с развитием метастазов и других осложнений.
Подготовка
Перед лечением врач-гинеколог проводит обследование для исключения противопоказаний. В обычный список диагностических мероприятий входят следующие исследования:
- гинекологический осмотр с кольпоскопией;
- взятие мазка с определением микрофлоры влагалища;
- цитологическое исследование, позволяющее определить характер патологических изменений;
- полимеразная цепная реакция (ПЦР) в мазке для исключения инфекций, передающихся половым путем;
- в сложных диагностических случаях помимо цитологии проводится биопсия с морфологическим исследованием образца.
Процедуру проводят только в начале менструального цикла, что снижает риск инфицирования. За 4-5 дней до манипуляции исключают половые контакты, спринцевание и прием лекарственных средств, не одобренных гинекологом.
Виды процедуры
В гинекологии коагуляция может быть проведена с помощью следующих методик: воздействие радиоволнами, лазерным излучением, аргоновой плазмой, нагреванием, криодеструкцией или прижиганием химическими веществами.
Радиоволновое воздействие
Радиоволновая коагуляция шейки матки относится к современному и безопасному типу процедуры. Радиоволны, создаваемые специальным устройствам, приводят к повышению температуры внутриклеточной жидкости. Это сопровождается ее испарением и гибелью патологических клеток.

Аппарат для радиокоагуляции «Сургитрон»
Коагуляцию эрозии и других изменений шейки матки радиоволновым методом проводят нерожавшим женщинам. Это обусловлено высокой безопасностью процедуры и низким риском развития осложнений. Манипуляцию проводят при местной анестезии и в амбулаторных условиях. Период реабилитации короткий и не требует медицинского наблюдения.
Несмотря на большое количество преимуществ, радиоволновая коагуляция используется редко. Специальные устройства и квалифицированные специалисты имеются только в крупных медицинских центрах, что ограничивает ее проведение.
Диатермокоагуляция
Диатермо- или электрокоагуляция проводится с помощью локального воздействия электрическим током. Он приводит к местному прижиганию патологической ткани с образованием ожога на месте эрозии или другого образования.
Диатермокоагуляция — первый малоинвазивный метод для лечения заболеваний шейки матки, который был внедрен в медицинскую практику в начале 20 века. Современные устройства для процедуры обеспечивают локальное и безопасное воздействие электрической дугой. Методика отличается низкой стоимостью и может быть проведена в большинстве лечебных учреждений. Это обуславливает ее частое применение для лечения гинекологических патологий.
При диатермокоагуляции применяют токи с высокой частотой. Продолжительность процедуры — 10-20 минут. Корочка, образующаяся на поверхности ожога, отторгается через 2-3 дня, что приводит к выделению небольшого количества крови.
Ожоговая поверхность является фактором риска развития рубцовых изменений на шейке матки, что может привести к сужению цервикального канала (стенозу). В связи с этим диатермокоагуляцию не проводят не рожавшим женщинам.
Кроме этого, процедура может привести к следующим негативным последствиям:
- кровотечение из поврежденных сосудов;
- эндометриоз шейки матки;
- вторичное инфицирование и острые воспалительные изменения;
- рубцовые изменения с сужением цервикального канала и повышением риска разрыва шейки матки во время родов;
- рецидивы основной патологии.
После диатермокоагуляции женщина нуждается в наблюдении у гинеколога в течение первых дней.
Воздействие лазером
При лазерной коагуляции шейки матки возможно контролировать глубину разрушения тканей и мощность воздействия. Это предупреждает возникновение осложнений, в первую очередь кровотечений. Воздействие на патологический очаг проводят от периферии к центру, что позволяет сохранить здоровую ткань.
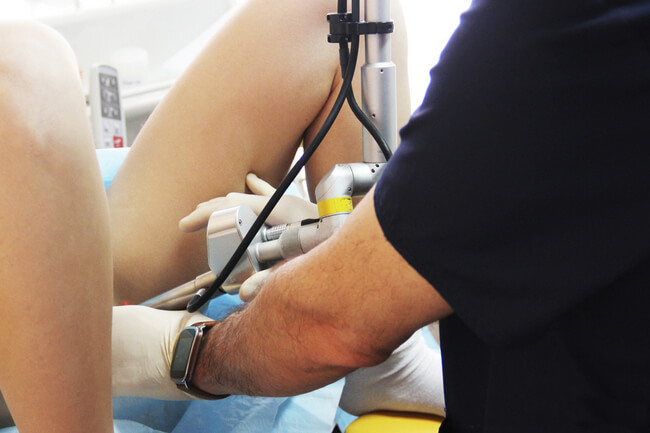
Недостаток лазерного воздействия — необходимость использования габаритного лазерного аппарата, который необходимо вводить во влагалище
Введение габаритного лазерного аппарата во влагалище приводит к его перерастяжению и травматизации. В связи с этим возможно развитие воспалительных или инфекционных осложнений.
Ряд научных исследований показал, что при выполнении лазерной коагуляции имеется высокий риск рецидива патологии. Лазер приводит к отрыву патологических клеток, которые могут попадать на здоровую слизистую оболочку и вызывать повторное возникновение патологических очагов.
Аргоноплазменный метод
Инновационная процедура, используемая при единичных и множественных эрозиях. Аргон — инертный газ, который воздействует на клетки слизистой оболочки и приводит к их точному устранению. Здоровая ткань при правильном проведении методики не повреждается.
Коагуляцию проводят при местном обезболивании. Важное преимущество метода — отсутствие риска рубцовых изменений слизистой оболочки шейки матки. Период восстановления занимает 3-4 недели.
Устройства для проведения аргоноплазменного воздействия имеются не во всех центрах. Процедура выполняется женщинам детородного возраста по показаниям врача-гинеколога.
Криокоагуляция
Коагуляция лейкоплакии шейки матки, полипов и других патологических образований может проводиться с помощью жидкого азота. Он подается через тонкий криозонд, который вводится врачом в полость влагалища.
Процедура безболезненна и может проводиться у нерожавших женщин. Важно помнить, что криокоагуляцию не выполняют пациенткам, имеющим эпилепсию и другие заболевания, сопровождающиеся судорожными приступами.

При воздействии жидкого азота и его паров температура понижается до -180 °С, что приводит к гибели измененных клеток
Недостаток метода — длительное заживление, которое в среднем занимает 2 месяца. При этом после коагуляции жидким азотом часто отмечаются водянистые выделения. Они связаны с охлаждением тканей и образованием большого количества свободной жидкости.
Химические методы
У нерожавших пациенток может быть выполнена химическая коагуляция шейки матки. Для этого используют растворы веществ, приводящих к локальному повреждению измененных клеток. Процедура не сопровождается болевым синдромом и используется при различных патологических состояниях. Перед ее проведением специалист уточняет наличие у пациентки аллергии или индивидуальной непереносимости каких либо веществ.
Перед нанесением химических реагентов со слизистой оболочки удаляют выделения. Это позволяет предупредить попадание растворов на здоровую ткань. На эпителий наносят уксусную кислоту. Измененные участки слизистой приобретают яркий цвет. Химические реагенты наносятся тампоном, дважды. После окончания процедуры реагенты удаляются. На месте воздействия формируется струп, который защищает ткани от проникновения бактериальных микроорганизмов. Корочка самостоятельно удаляется через 7-10 дней. В это время под струпом происходит активная регенерация и эпителизация слизистой оболочки.
Коагуляция проводится под визуальным контролем с помощью кольпоскопа.
Повторное посещение гинеколога показано на 1, 2 и 4 недели.
Период реабилитации
Послеоперационный период характеризуется регенераций тканей на слизистой оболочке шейки матки. В это время могут присутствовать дискомфорт и слабые болевые ощущения в области матки, а также незначительные кровянистые выделения. Эти симптомы не должны вызывать тревогу, так как являются естественным следствием коагуляции. Продолжительность реабилитации и используемые методики восстановления зависят от типа проведенной процедуры.
После коагуляции шейки матки отмечаются особенности месячных. Цикл удлиняется, что приводит к позднему появлению менструальных кровотечений. Врач должен заранее предупреждает об этом.
Диатермокоагуляция и криодеструкция требуют длительного восстановления. Это связано с формированием ожога, который заживает в течение 5-8 месяцев. Наименьшее восстановление требуется после радиоволнового и лазерного воздействия. Здоровые ткани при указанных методах не травмируются, что позволяет обеспечить быстрое заживление участков повреждения.
Для ускорения нужно соблюдать рекомендации:
- Отказаться от тампонов и пользоваться прокладками.
- Не принимать ванну до заживления обработанной области. Гигиенические процедуры под душем позволяют предупредить развитие инфекций.
- Сауны и бани посещать запрещено на протяжении 2-3 месяцев.
- На 6-8 недель отказаться от половой жизни.
- Физическая активность должна быть ограничена. Любая нагрузка, сопровождающаяся повышением внутрибрюшного давления, может стать причиной развития кровотечения. Занятия спортом начинают через 2 недели в виде лечебной физкультуры, позволяющей поддерживать тонус основных мышечных групп.
Через 1 месяц после проведения процедуры женщина повторно обследуется у гинеколога. Специалист оценивает состояние шейки матки и эффективность проведенного вмешательства.
Осложнения

Осложнения при коагуляции возникают редко. Все методы отличаются высокой безопасностью, однако при низкой квалификации врача и несоблюдении противопоказаний, у пациентки могут возникнуть осложнения по ходу выполнения процедуры. К ним относят:
- кровотечение различной степени интенсивности из пораженных сосудов;
- присоединение вторичной инфекции, характеризующееся возникновением гнойных выделений и интоксикационными проявлениями — лихорадкой, общей слабостью, усилением болевых ощущений в нижней части живота.
При возникновении дискомфорта в послеоперационный период или обильных выделений после процедуры следует сразу обратиться за помощью к своему врачу.
Отдаленные негативные последствия
При нарушении правил выполнения коагуляции могут развиться отдаленные негативные последствия. В большинстве случаев они характеризуются разрастанием в слизистой оболочке шейки матки соединительной ткани, приводящей к рубцовой деформации. Это обуславливает стеноз цервикального канала и нарушение его проходимости.
При беременности на фоне рубцовой деформации имеется риск разрыва шейки во время родов. Выявление рубцов является показанием для проведения кесарева сечения.
Если выявляются рубцовые изменения, проводится устранение очагов роста соединительной ткани.
Прогноз
Врачи не гарантируют выздоровление в 100% случаев. Связано это с тем, что малоинвазивные вмешательства могут не приводить к полному удалению измененной ткани. Оставшиеся патологические клетки являются источником рецидива. При использовании жидкого азота частота обострений достигает 25%. Диатермокоагуляция и радиоволновое воздействие отличается редким развитием рецидива — менее 10% случаев.
Читайте также: Конизация шейки матки
Источник