Этапы формирования костной мозоли
Механическое повреждение тканей в зоне
перелома вызывает асептическое
воспаление, которое проходит определённые
фазы – альтерации, экссудации и
пролиферации. Возникают гиперемия,
серозное пропитывание тканей, эмиграция
лейкоцитов с образованием отёка тканей,
что проявляется клиническими признаками
отёка в месте перелома (увеличением
объёма мягких тканей, появлением
уплотнения). Одновременно с отёком
происходит процесс альтерации – разрушения
с участием остеокластов, некроза погибших
или повреждённых клеток мягких тканей
и кости – остеокластоз. Со 2-3-го дня
начинается процесс образования
мезенхимальной ткани, который продолжается
в течение 10-14 дней (I стадия сращения
перелома).

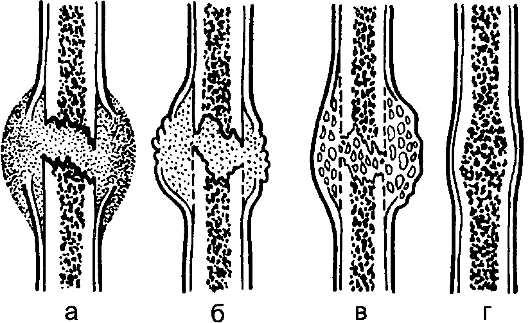
Рис. 70. Этапы формирования
костной мозоли: а – гематома при переломе,
расположенная между костными отломками;
б – грануляционная мозоль; в – фиброзно-костная
(фиброзно-хрящевая) мозоль; г – окончательная
костная мозоль.
Источник формирования клеточных
элементов – клетки периоста, эндоста,
соединительной ткани, окружающей место
перелома, гаверсовых каналов (каналов
остеона), костного мозга (рис. 70).
Развившаяся юная мезенхимальная ткань
заполняет дефект в кости, пространство,
занятое гематомой – как между, так и
вокруг костных отломков, удерживая
последние. В зоне новообразованной
ткани происходят сложные биохимические
процессы, определяющие условия регенерации
тканей. Так, накопление ацетилхолина и
гистамина определяет гиперемию –
расширение сосудов и в связи с этим
улучшение местного кровотока; накапливается
кислая, а затем щелочная фосфатаза,
увеличивается накопление фосфора и
кальция за счёт как декальцинации
костных отломков, так и поступления с
кровью. В этой стадии идёт процесс
активного образования сосудов за счёт
капилляров периоста и эндоста, гаверсовых
каналов, костного мозга и формирования
грануляционной ткани. Вновь образованные
сосуды как бы прошивают образовавшуюся
первичную костную мозоль. Постепенно
происходит процесс образования остеоидной
ткани. Первоначально костный дефект
заполняется фибробластами, сосудами
(гранулирующая ткань), остеобластами;
за счёт развития последних образуется
остеоидная ткань, составляющая мягкую
(первичную) костную мозоль, формирование
которой продолжается 5 нед, этим
заканчивается II стадия сращения
переломов, начавшаяся с 10-14-го дня.
Регенерат, образующийся между отломками
в зоне перелома и вокруг них, принято
называть костной мозолью. Она состоит
из нескольких слоёв. В зависимости от
источника формирования ткани различают
следующие слои:периостальный,
эндостальный, интермедиальный, или
про- межуточный, развившийся из элементов
гаверсовых каналов и занимающий
пространство между пери- и эндостальными
слоями. Четвёртый слой –параоссальный,
охватывающий снаружи все слои мозоли,
развивается из окружающих мягких тканей.
Указанные слои представляют собой
единую костную мозоль, в основе которой
лежит остеоидная ткань. Наибольшее
значение в процессе сращения переломов
принадлежит надкостнице, из которой
формируется периостальная мозоль.
Дальнейшая перестройка мозоли – переход
процесса регенерации в III стадию
(обызвествление остеоидной ткани),
продолжается до 3-4 мес. К началу этого
периода происходит обратное развитие
сосудов, полностью исчезает отёк,
нормализуется кровоток, все проявления
воспаления исчезают.
Развитие костной ткани и сращение
отломков далее могут идти по типу
заживления костной раны первичным или
вторичным натяжением. Если костные
отломки плотно сопоставлены и фиксированы
при размерах щели между отломками от
50 до 500 мкм, образованная между отломками
остеоидная ткань сразу подвергается
обызвествлению – это заживление наиболее
благоприятное и заканчивается в более
короткие сроки. При нём происходит
сращение отломков (за счёт эндостального
и интермедиального слоёв костной мозоли)
с образованием тонкой линейной полосы
сращения. Этот вид заживления происходит
по типу первичного натяжения.
При идеальном сопоставлении и плотном
соприкосновении костных отломков (как
это бывает, например, при вколоченных
переломах) скелетогенные клетки периоста
и эндоста образуют костные балочки,
т.е. идёт сразу процесс костеобразования
– первично, минуя фиброзно-хрящевую фазу
образования кости. В таких случаях
костная мозоль бывает малых размеров
или вообще не выражена.
Другой вариант сращения переломов –
заживление вторичным натяжением,
происходит через образование из
остеоидной ткани гиалинового или
волокнистого хряща, который постепенно
трансформируется в костную ткань. Этот
процесс более длительный.
Переход заживления в III стадию
сопровождается образованием вторичной
костной мозоли с отложением в остеоидной
ткани извести, т.е. продолжается процесс
костеобразования параллельно архитектурной
перестройке новообразованной кости.
Процесс рассасывания костных отломков,
избыточной остеоидной ткани с помощью
остеокластов происходит постоянно. В
ходе перестройки костной мозоли она
замещается трабекулами, восстанавливается
костномозговой канал. Завершение
консолидации перелома через образование
костной мозоли характерно для трубчатых
костей. При переломе плоской кости
(черепа, таза, грудины, лопатки) такая
костная мозоль не образуется. Отломки
срастаются за счёт образования
соединительной ткани. Указанные различия
объясняются особенностями эмбриогенеза
трубчатых и плоских костей.
Источник
При травмах скелета появляется костная мозоль. Она никак не связана с привычным уплотнением кожи, образуется в период срастания, способствует регенерации и восстановлению, но при отсутствии правильного лечения трещин и переломов, она может стать причиной дискомфорта при движении и постоянных болей. Костная мозоль на ноге появляется постепенно, при своевременной диагностике она легко устраняется и не приводит ни к каким негативным последствиям.
Костные мозоли
Виды костных мозолей
Для начала разберемся, что такое костная мозоль. Это специальная структура, которая образуется при восстановлении кости вследствие ее травм. Заживление состоит из нескольких этапов, поэтому костные мозоли подразделяют на несколько видов:
- Периостальная костная мозоль появляется сразу после травмы в месте срастания. Правильное срастание происходит при полной неподвижности (иммобилизации) поврежденных костей. Особенно важно при осколочных переломах мелких косточек.
Такая мозоль быстрее всего развивается из-за активного снабжения кровью. - Эндостальная костная мозоль образуется во внутренней части кости одновременно с периостальной, но только развивается она медленнее. Такое утолщение может нарастать прямо на месте перелома, на выпирающих косточках может быть заметна невооруженным взглядом. Чаще всего дефект виден на голенях, плюсневых и лучевых костях.
- Интермедиарная (промежуточная) мозоль – следующая стадия заживления. Она образуется между двумя обломками кости, помогая нарастить костную ткань между ними. Этот вид мозоли незаметен на рентгене и редко требует лечения.
- Околокостная мозоль появляется при срастании мягких тканей. Характеризуется появлением припухлости и отеков в мышечной ткани, дискомфорта и болевого синдрома, который сохраняется в течение длительного времени
- Параоссальная разновидность мозоли самая опасная, она чаще появляется в трубчатых костях (плюсна, ноги, руки), реже – в губчатых (пятка, запястье). Изменяет форму и структуру сломанной кости, окружая ее выступающим костным наростом, который является достаточно хрупким и может сломаться даже при небольшой нагрузке.
Составные части костной мозоли
Механизм образования
Чтобы разобраться подробнее с процессом образования костной мозоли, необходимо сначала разобраться с тем, как вообще выглядит костная система и из чего она состоит.
Строение костной ткани
В организме человека выделяют два вида костей: длинные (кости ног и рук: плечо, берцовые кости, лодыжка, голень, бедро, фаланги пальцев) и плоские (черепные кости, лопатки, ребра, подвздошные кости). Скорость и сам процесс восстановления в них отличается. Так, формирование костной мозоли после перелома происходит только в длинных костях.
Сама кость состоит из коллагеновых волокон правильной формы, расположенных пластинками. Снаружи она выстлана тонким, но прочным слоем кальцинированной ткани, внутрикостное пространство занимает костный мозг.
Строение трубчатой кости
Процесс регенерации, сроки восстановления кости
Формирование костной мозоли необходимо для восстановления целостности костей. Скорость этого процесса зависит от возраста пациента, состояния его здоровья и индивидуальных особенностей организма, качества первой помощи и дальнейшей терапии, а также от вида травмы. Если нет смещения кости и повреждений надкостницы, то заживление будет протекать быстрее.
Источником восстанавливающей функции являются клетки надкостницы и эндоста (слой соединительной ткани, формирующий костномозговой канал в трубчатых костях), а также волокна костного мозга и мизенхиальные (стволовые) клетки, находящиеся в оболочках сосудов.
Средние сроки образования костной мозоли при переломе нижних конечностей:
- Берцовые кости (бедро, голень) восстанавливаются в течение 2- 7 месяцев;
- Костная мозоль на пальце ноги образуется за 1-1,5 месяца, во время лечения рекомендуется носить удобную обувь, предупреждающую дальнейшее повреждение;
- Пяточные кости восстанавливаются 2-3 месяца, во время которых необходимо снять нагрузку на ногу, возможна полная иммобилизация стопы.
Стадии формирования мозоли
Образование костной мозоли при переломе происходит для восстановления целостности кости, этот процесс состоит из нескольких этапов, которые занимают продолжительное время и требуют наблюдения специалиста, чтобы исключить возможность развития патологий.
Рассмотрим, как образуется костная мозоль, какие этапы включены в этот процесс:
- Аутолиз. Сразу возникает отек мягких тканей. К очагу заболевания устремляются лейкоциты, перерабатывающие поврежденные клетки. На 3-4 день после травмы приходится пик этой стадии, затем она постепенно затихает. В это время появляется первичная омозолелость в виде рубца. Этап длится 8-9 суток;
- Полиферация. В это время начинает расти количество клеток соединительной ткани, образовываются активные вещества для минерализации кости, что способствует затвердеванию тканей и формированию костной мозоли. Такая стадия занимает 10- 30 дней;
- Перестройка костной ткани. Восстанавливается правильное кровообращение травмированной кости, хрящевая ткань твердеет и заменяется костной. Длительность процесса составляет 1-5 месяцев;
- Полное заживление происходит спустя 6-12 месяцев. В это время восстанавливаются все функции кости, ее внутренняя структура, формируется надкостница и увеличивается число ее кровеносных сосудов.
Стадии формирования костной мозоли
Факторы, влияющие на процесс регенерации
Зарастание кости – это сложный процесс, который зависит от множества факторов.
- Сроки восстановления целостности кости напрямую зависят от гормонов, ответственных за образование кальция, и факторов роста организма. Следовательно, любые нарушения обмена веществ и гормональной системы могут ускорить или замедлить процесс регенерации костных тканей.
- Способность к образованию костной мозоли уменьшается с возрастом. У женщин за 35 и мужчин после 50 заметно снижается регенерация. У пожилых людей в костях заметны незаполненные пустоты. У некоторых пациентов могут появиться участки нежизнеспособной или денервированной кости. Это является признаком отсутствия регенерации в костных тканях.
- Значительно замедляют выздоровление гематомы в месте перелома, механическая нагрузка на поврежденный участок, недостаток мышечной ткани в больной области становится препятствием для полноценного кровообращения. При повреждении надкостницы и костного мозга скорость регенерации снижается, потому как именно эти элементы кости наращивают новую соединительную ткань для восстановления.
Советы, как избежать патологических образований при восстановлении
Само новообразование необходимо для лечения перелома, его появление является физиологическим процессом, благодаря которому срастаются кости. В редких случаях может потребоваться удаление, если костная мозоль после перелома воспаляется и опухает, или присутствуют болезненные ощущения. Чтобы избежать хирургического вмешательства важно следить за здоровьем своей костной системы:
- Обращаться к специалисту при подозрениях на любые травмы костей;
- Соблюдать рекомендации врача: носить гипс или повязку в течение всего положенного времени, чтобы не дать поврежденным костям смещаться;
- Наблюдаться у врача, чтобы предупредить патологии, возникающие в процессе восстановления целостности кости;
- Соблюдать правила антисептики, не допускать попадания инфекций при открытых переломах.
Проконсультируйтесь с врачом
Диагностика
Чтобы определить патологическое костное разрастание визуального осмотра недостаточно. Рекомендуется провести рентгенографию для анализа состояния. Существует несколько основных признаков, указывающих на патологии срастания:
- Непрерывные боли и дискомфорт на месте перелома;
- Гиперемия и отечность;
- Локальное повышение температуры в области травмы;
- Нагноение в месте сращивания, влекущее развитие посттравматического остеомиелита.
Многие задаются вопросом, как выглядит костная мозоль на рентгене — она похожа на облако, расплывшееся на месте срастания костей. Фотографии делают в течение всего процесса восстановления, чтобы отследить динамику реабилитации пациента и не допустить появления осложнений (разрастания костного образования и ее прорастания в мягкие ткани).
Рентгенодиагностика костной мозоли
Методы лечения патологических разрастаний
Во время лечения перелома необходимо консультироваться со специалистом и делать рентгеновские снимки для контроля восстановления кости. Обычно пациенты не замечают первых признаков разросшейся костной мозоли, пока она не начинает доставлять неудобства.
Чаще всего после перелома проводится реабилитация, предотвращающая излишнее наращивание кости. Это достаточно длительный процесс, но при выполнении всех назначений врача костное образование не увеличивается в размере, а только выполняет свою основную функцию – восстанавливает целостность костей.
При консервативном лечении назначается постельный режим на 2 – 3 дня, рекомендуется снизить физическую активность, не допускается перегрев и переохлаждение. Костная мозоль на пятке вызывает больше всего затруднений при терапии, ведь ее необходимо сохранять в покое, а значит, упор на ступню недопустим.
Вылечить костную мозоль можно с помощью физиотерапии, наиболее эффективны ударно-волновая терапия, магнитотерапия прогревания и электрофорез, значительно ускоряющие регенерацию соединительной ткани.
Если вы заметили, что новообразование разрослось и приносит дискомфорт в повседневной жизни, то врачи вам подскажут, как удалить костную мозоль быстро. Для этого проводится хирургическое вмешательство, которое специалисты рекомендуют применять только в крайних случаях. После проведения операции нередко появляется воспаление, что может привести к серьезным последствиям для больного.
Рецепты народной медицины
С помощью народной медицины проводится лечение костных мозолей. Домашние рецепты просты и доступны, с их помощью можно облегчить симптомы проявления патологии. Не рекомендуется использовать грелку, все методы должны быть деликатными и щадящими.
- Теплый компресс из цветков календулы ускоряет снятие симптомов. Залейте 2 ст. л. цветков календулы полулитрами горячей воды. Дайте жидкости настояться в течение получаса, затем процедите отвар, смочите бинт или марлю в нем и приложите к очагу боли. Снимите компресс через 45 минут. Результат будет заметен уже через несколько недель.
- Теплые ванночки помогают убрать болевые ощущения и размягчают мозоль на кости. Можно добавить в теплую воду отвар цветков ромашки, пищевую соду и яблочный уксус. Опустить ногу с костным образованием в ванночку на 20 минут. Процедуру лучше проводить перед сном, чтобы конечность была в расслабленном состоянии.
Ванночки для ног
- Отек и воспаление лечит простой компресс из картофеля. Для его приготовления необходимо потереть корнеплод на терке и приложить полученную кашицу к пораженной области.
Сама костная мозоль – это нормальное физиологическое явление, наблюдаемое при переломах и трещинах, именно она способствует срастанию поврежденных костей. На полное восстановление целостности может понадобиться от 6 до 12 месяцев в зависимости от вида травмы, от выполнения предписаний врача и от индивидуальных особенностей организма. Костная мозоль на ноге может потребовать лечения, но рекомендуется обратить свое внимание на консервативные методики устранения недуга. Нарост удаляют хирургическим путем, если он приносит неудобства и мешает ходить. Но после ее проведения возрастает риск появления воспалений и рецидивов.
Источник
Формирование костной мозоли при заживлении переломов — естественный процесс, способствующий восстановлению скелетных структур. Однако, если травма не получает должного лечения и кости срастаются неправильно, в этом новообразовании могут развиться различные патологии, например, воспаления и отёки. О появлении таких нарушений свидетельствует боль и дискомфорт в области мозоли. Иногда для их лечения может понадобиться хирургическое вмешательство.
Механизм возникновения
При переломе кости в организме начинаются процессы регенерации, направленные на его скорейшее заживление. Сначала на месте повреждения возникает отёчность мышечной ткани, затем повреждённые клетки начинают активно минерализоваться и получать питательные вещества, необходимые для восстановления. Затем образуется хрящевая структура, которая в процессе заживления превращается в костную мозоль.
Источником для обеспечения регенерации служат клетки надкостницы, эндоста и волокон костного мозга, а также стволовые клетки оболочек кровеносных сосудов. Срастание происходит постепенно и образование костной мозоли в этот период считается естественным и необходимым процессом.
Первичное новообразование состоит из грубых тканей с небольшим количеством минералов. На ощупь оно мягкое и рыхлое. Вторичная мозоль сформирована из твёрдых костных волокон, срастающихся в плотные пластины.
Стадии развития
Формирование мозоли и заживление кости — постепенные процессы.
Они проходят в такие этапы:
- Аутолиз, во время которого происходит первичный отёк мягких тканей и снабжение повреждённой зоны лейкоцитами. Длится 8—9 дней, на 3 или 4 день появляются первые признаки формирования рубца-мозоли.
- Пролиферация. Во время этого этапа мозоль активно снабжается минеральными веществами, её ткани начинают твердеть. Стадия занимает от 10 суток до месяца.
- Перестройка тканей. На этой стадии мозоль окончательно формируется. Хрящевая ткань полностью твердеет и заменяется костной, восстанавливается кровообращение. Длится этот этап от 1 до 5 месяцев.
- Заживление. Во время этого этапа происходит постепенное восстановление функций кости. Регенерируется её внешние и внутренние ткани, увеличивается число сосудов и капилляров. Длительность стадии — от 6 до 12 месяцев у перелома без осложнений.
В среднем полное восстановление от перелома занимает от 6 до 12 месяцев, если человеку оказывается квалифицированная медицинская помощь. Но в некоторых случаях, например, при переломе копчика, полное избавление от всех осложнений может занять несколько лет.
Типы мозолей
Существует несколько разновидностей этого новообразования.
Во врачебной практике выделяют такие виды костной мозоли:
- Эндостальная. Формируется на внешней стороне кости, чаще всего возникает при переломах ключицы, голени и рёбер. Может разрастаться, утолщаясь и выпирая.
- Периостальная. Возникает в области срастания тканей. Развивается и рассасывается быстро. Редко разрастается, особенно если пациенту была оказана квалифицированная медицинская помощь.
- Интермедиарная. Отличается от прочих тем, что не видна на рентгеновских снимках. Соединяет отдельные костные обломки, образовывая твёрдую ткань в месте перелома.
- Околокостная. Формируется возле кости в период восстановления мягких тканей. Часто приводит к дискомфорту, боли и развитию воспалений, потому обычно требует удаления.
- Параоссальная. Относится к опасным патологическим формам мозоли. Формируется в трубчатых и губчатых тканях кости, тем самым деформируя их и повреждая структуру.
Процесс формирования и характеристика новообразования зависит от сложности перелома, характера травмы, а также состояния здоровья и возраста человека. Регенерация костной ткани — сложный процесс, на протекание которого влияет множество внешних и внутренних факторов.
Сроки и факторы восстановления
Скорость формирования мозоли и сроки восстановления кости зависят от многих факторов. Самые важные из них — сложность перелома и место травмы.
Среднее время развития новообразования на разных костях:
- на пальцах ноги, плюсневой кости стопы и голени хрящевые образования начинают формироваться через 30 дней, а мозоль — через 2 месяца;
- на ключице формирование нароста занимает от 4 до 8 недель;
- на лучевой кости руки развитие новообразования занимает не более 1,5 месяцев, если нет осложнений;
- повреждения шейки бедра и переломы бедренной кости восстанавливаются дольше всего — от полугода и более;
- для формирования костной мозоли на пятке требуется около 60 дней;
- при переломе рёбер новообразование развивается за 30 дней, но его полное отвердение происходит только через 3—4 месяца;
- на носу мозоль формируется в течение 2 месяцев, а на её полное рассасывание может уйти от 1 до 2 лет;
- при повреждениях нижней челюсти развитие нароста займёт около 5 недель, если на кости нет чрезмерных нагрузок;
- на копчике мозоль формируется очень быстро — в течение 1 или 2 недель, но в этом процессе часто возникают осложнения, которые могут проявиться через год и более после травмы.
Помимо расположения травмы, на скорость восстановления оказывают воздействие ещё несколько факторов. Некоторые из них:
- Количество гормонов, участвующих в формировании кальция и фосфора. От него зависит скорость обменных процессов, играющих важную роль при заживлении. Если их почему-то не хватает, пациенту стоит назначить особую диету и препараты, помогающие восполнить дефицит.
- Возраст. У женщин старше 35 и мужчин, чей возраст достиг 50 лет, скорость восстановления сильно снижается. Могут возникать дефекты регенерации, приводящие к возникновению в кости пустот и нежизнеспособных зон.
- Характер травмы. Если была повреждена надкостница или костный мозг, восстановление займёт больше времени. Это связано с тем, что именно эти структуры отвечают за регенеративные процессы. Гематомы, дефицит мышц и недостаточное кровоснабжение в области травмы также тормозит процесс выздоровления.
- Физические нагрузки. Их стоит избегать, поскольку даже незначительное смещение костей может привести к серьёзным усложнениям перелома.
- Общее состояние здоровья пациента и индивидуальные особенности его организма. При некоторых заболеваниях, а также общем ослабленном состоянии, регенеративные функции могут быть нарушены, и восстановление пройдёт медленнее.
Большую роль играет также своевременно оказанная врачебная помощь. На срок заживления влияет как качество перевязки, так и методы дальнейшей терапии. Если медикам удалось предотвратить смещение кости и развитие вторичных повреждений, восстановление будет протекать быстрее.
Диагностика и лечение патологий
Мозоль нужна для правильного и своевременного сращивания костяных осколков. Но иногда в ней начинают происходить различные патологические процессы, из-за которых может потребоваться врачебное вмешательство или удаление новообразования.
К счастью, соблюдение простых профилактических мер поможет пациентам избежать осложнений при срастании костей. Больным необходимо соблюдать такие правила:
- немедленно обращаться к врачу при подозрении на перелом или травму кости;
- носить гипс и повязку всё назначенное медиками время, своевременно менять их и соблюдать все прочие врачебные рекомендации, чтобы не давать повреждённым структурам смещаться;
- проходить регулярные медосмотры и периодически делать рентген области перелома, чтобы вовремя выявить зарождающиеся патологии;
- избегать физических нагрузок в период восстановления, а также отказаться от ношения неудобной обуви и одежды;
- отказаться от курения и употребления алкогольных напитков в период реабилитации;
- обогатить рацион овощами, фруктами и кисломолочными продуктами, чтобы обеспечить организму достаточное количество кальция, а также витаминов D и E;
- соблюдать правила гигиены, не допускать развития инфекции в открытом переломе.
Иногда мозоль разрастается настолько, что начинает мешать пациенту в повседневной жизни. В других случаях она вовсе не появляется. Оба этих состояния считаются опасными и требуют врачебного вмешательства. О возникновении нарушений в процессе срастания костей говорят следующие признаки:
- повышение температуры на месте новообразования, ощущающееся даже во время прикосновения;
- покраснение кожи, образование отёчности;
- нагноение в месте сращивания;
- постоянный сильный дискомфорт или боль.
Внешнего обследования чаще всего недостаточно для диагностики патологии. Необходима рентгенография, которая поможет выяснить, насколько именно разрослась мозоль. На снимке это новообразование выглядит как облако, обволакивающее кость. На начальном периоде реабилитации медики должны постоянно следить за пациентом, отслеживая темп заживления, динамику сращивания и анализируя общее состояние больного.
Хирургическое вмешательство при лечении костной мозоли редко используется врачами. Это связано с высоким риском развития осложнений в виде постоянных болей и вторичных воспалительных процессов в месте срастания кости. При переломах стопы существует опасность развития плоскостопия. Чаще всего для того чтобы убрать костную мозоль после перелома используются современные физиотерапевтические методы. Хорошо показали себя такие процедуры:
- Магнитотерапия. Заключается в прикладывании к месту перелома магнитов. Известно, что их поля ускоряют восстановительные процессы в организме, в том числе и срастание костей. Мозоль быстрее отвердевает, уменьшается вероятность её разрастания.
- Электрофорез. Тоже ускоряет процесс регенерации и укрепляет ткани за счёт воздействия магнитных полей, но на этот раз они формируются при помощи тока определённой частоты. Разряд подаётся на специальные датчики. Для увеличения эффективности электрофореза часто используют разжижающие мази и гели.
- Термотерапия. Процедуру назначают в период реабилитации после перелома. Она заключает в воздействии инфракрасного излучения на отдельный повреждённый участок. Это активизирует процессы метаболизма в тканях и улучшает кровообращение, что способствует усилению процессов регенерации.
Если мозоль вовсе не формируется, для заживления перелома может понадобиться дополнительная терапия. В таких случаях задачей врачей становится обеспечение достаточного питания тканей на ранних этапах срастания, их дополнительная минерализация, а также купирование воспалительных процессов.
Пациенту могут назначить кальцийсодержащие и коллагеновые препараты, хондропротекторы и разогревающие мази, которые втираются в кожу вокруг перелома при помощи безопасных техник массажа. Все эти средства улучшают питание клеток, снабжают их необходимыми для регенерации веществами и активизируют развитие мозоли. Дополняется лечение специальной диетой с повышенным содержанием морской рыбы, орехов и кисломолочных продуктов.
Если мозоль формируется, но нарастает слабо и не окостеневает, это тоже говорит о наличии нарушений в регенеративных процессах. Их причиной могут стать различные заболевания скелета и сосудов, а также нарушения метаболизма и сахарный диабет. Иногда развитие нароста замедляется из-за несоблюдения пациентом постельного режима или неправильной иммобилизации кости.
Избавиться от такого состояния помогает электростимуляция травмированного участка слабыми токами. Часто пациенту выписывают различные витаминно-минеральные комплексы. На фоне этого осуществляется усиленная терапия сопутствующих патологий. Редко требуется хирургическое вмешательство.
Сама по себе костная мозоль не представляет опасности — боль и дискомфорт может причинить только её избыточное или недостаточное разрастание. При подозрении на любое из этих состояний необходимо пройти обследование у врача.
Источник

