Жидкостная цитология и впч что это

Что делать, если анализ на ВПЧ положительный? Как выявляется рак шейки матки на ранней стадии? Кто в группе риска? Что можно сделать для профилактики рака шейки матки? – На эти и другие вопросы отвечает акушер-гинеколог Европейской онкологической клиники, куратор направления лечения миомы матки, к.м.н. Дмитрий Михайлович Лубнин.
ВПЧ высокого онкогенного риска
Довольно часто приходится сталкиваться с ситуацией, когда у пациентки выявляется вирус папилломы человека (ВПЧ) высокого онкогенного риска. Как правило, докторами тут же сообщается, что имеется риск развития рака шейки матки. Нередко сразу же назначается довольно агрессивное лечение, проводится биопсия, однако, в целом четко не объясняется, что на самом деле происходит, и каков дальнейший прогноз. И самое неприятное – в большинстве случаев, к сожалению, наши коллеги не следуют четкому алгоритму лечения таких пациенток, который уже достаточно давно существует в мире и является общепринятым в развитых странах.
Итак, если у вас выявлено методом ПЦР наличие вируса папилломы человека (ВПЧ) высокого онкогенного риска – это совершенно не означает, что нужно впадать в панику. В этой находке нет ничего серьезного, это всего лишь повод пройти соответствующее обследование.
О факторах риска развития рака шейки матки
- Наличие ВПЧ высокого онкогенного риска не означает, что рак шейки матки обязательно разовьется — вероятность есть, но она очень мала и если вы будете регулярно посещать гинеколога, то даже в случае возникновения, это неприятное заболевание можно будет обнаружить на самых ранних (предраковых) стадиях и полностью его вылечить.
- Вирус папилломы человека проникает в клетки шейки матки и может длительное время не вызывать в них никаких изменений. Этот вирус может быть подавлен иммунной системой, и в последствии не определяться при выполнении анализа. Чаще всего это происходит к 30-35 годам. Соответственно, присутствие вируса в организме после этого возраста заставляет внимательнее относиться к оценке состояния шейки матки.
- Большое значение имеет количество вируса в организме. Обычный анализ методом ПЦР указывает лишь на присутствие вируса папилломы человека в организме, но не отражает его количество. Есть специальный анализ, который выявляет количество вируса ВПЧ.
- В мире не существует ни одного эффективного средства для лечения вируса папилломы человека, как и не используются иммуномодуляторы и прочие препараты. От вируса папилломы человека «вылечить» невозможно. Иммунная система может подавить его репликацию, но никакие препараты (что бы ни утверждалось производителями) не могут помочь иммунной системе подавить этот вирус. Все назначаемые в нашей стране схемы лечения (например, включающие в себя аллокин-альфа, полиоксидоний, панавир, циклоферон, изопринозин и пр.), не имеют никакой доказанной эффективности. Аналогов этих препаратов в развитых странах не существует.
Что надо делать с целью профилактики развития рака шейки матки?
- Наблюдаться у гинеколога. Один раз в год обязательно проходить осмотр у гинеколога с обязательным осмотром шейки матки — кольпоскопией.
- Простого осмотра шейки матки недостаточно — необходимо сделать определенные анализы. То есть ответить на два вопроса: есть ли у вас вирус папилломы человека, и есть ли в клетках шейки матки изменения, которые могут потенциально привести к развитию рака шейки матки. Чаще всего в обычных клиниках и лабораториях берут простой цитологический мазок и мазок методом ПЦР на определение вируса (то есть анализ, который просто ответит на вопрос — есть этот вирус или нет). У этих анализов есть несколько существенных недостатков, которые могут существенно влиять на их точность.
- После 65 лет также необходимо регулярно проходить скрининг на рак шейки матки. К нему, в большинстве случаев, приводит заражение вирусом папилломы человека. Причем, возбудитель мог попасть в организм даже во время сексуальных контактов 10-летней давности, «дремать» в течение длительного времени, а затем привести к развитию злокачественной опухоли. В том случае, если женщина в пожилом возрасте продолжает ежегодно проходить проверку на предрасположенность к раку шейки матки, возможность «вовремя» поймать болезнь и вылечиться от нее повышается в несколько десятков раз.
Последние исследования ученых из Кильского университета (Великобритания) показывают, что верхний возрастной предел для регулярного скрининга рака шейки матки должен быть увеличен.
Недостатки обычной цитологии и мазка методом ПЦР:
Мазок с шейки матки берется плоской щеточкой и материал «размазывается» по стеклу:
- врач может не забрать клетки со всей поверхности шейки матки;
- при нанесении на стекло получается мазок с неравномерно нанесенным материалом (где-то толще, где-то тоньше), что не позволяет врачу-цитологу полноценно его осмотреть и корректно оценить все полученные клетки;
- стекло с нанесенным мазком может «засоряться», что так же влияет на качество оценки полученных клеток.
Мазок методом ПЦР в результате покажет есть вирус папилломы человека или нет. По нему нельзя судить о количестве этого вируса, а это имеет значение.
Поэтому в настоящее время наиболее точным методом диагностики является метод жидкостной цитологии. Суть метода заключается в том, что материал забирается с шейки матки с помощью специальной щеточки, которая за счет свой конструкции позволяет захватить клетки со всей поверхности шейки матки и из цервикального канала. Далее щеточка погружается в специальный контейнер с раствором. Это контейнер отправляется в лабораторию. Все клетки с этой щеточки оказываются в специальном растворе, который загружается в сложный аппарат. В нем происходит обработка материала, и после этого клетки тонким и равномерным слоем наносятся на стекло, которое после окраски оценивает врач-цитолог. Помимо этого, аналитический аппарат также «прогоняет» через свой анализатор полученные препараты, что позволяет выявить сомнительные или подозрительные участки и обратить на них внимание врача-цитолога.

Такой подход позволяет рассмотреть все полученные при заборе материала клетки и полноценно их оценить. Это существенно увеличивает вероятность точной диагностики состояния клеток шейки матки и позволяет не пропустить их злокачественную трансформацию.
У жидкостной цитологии, как метода ранней диагностики раковых изменений шейки матки, есть еще два важнейших преимущества:
- Напомним, что клетки после забора находятся в специальном растворе, где они могут храниться до полугода. Используя этот раствор можно также провести анализ на наличие вируса папилломы человека количественным методом (Digene-тест). То есть выявить не только наличие этого вируса, но и узнать его количество, а это имеет значение при интерпретации результатов цитологического анализа и влияет на дальнейшую тактику.
- Из полученного раствора с клетками можно сделать еще один важнейший анализ — определение особого белка Р16ink4a. Определение этого белка позволяет прояснить ситуацию при выявлении измененных клеток шейки матки, имеющих косвенные признаки трансформации. Выявление этого белка указывает на то, что клетка имеет серьезные повреждения, и есть высокая вероятность ее злокачественного превращения. Отсутствие этого белка говорит о том, что дефект в клетках не опасен и вероятность злокачественной трансформации минимальна.
Таким образом, из одного забора материала можно сделать три анализа и для этого не надо несколько раз приезжать в клинику. То есть, если у вас берут анализ только для проведения жидкостной цитологии и выявляют «плохие» клетки, то дополнительные исследования (определение количества вируса папилломы человека и анализ на специфический белок) можно выполнить из уже полученного материала, просто дополнительно заказав эти тесты в лаборатории.
Подобный тройной тест позволяет с максимально возможной в настоящий момент точностью провести анализ клеток шейки матки и решить, что делать дальше.
Такой тест важно проводить не только женщинам, у которых уже были выявлены изменения на шейке матки или диагностировано наличие вируса папилломы человека онкогенных типов. Этот тест необходимо выполнять профилактически 1 раз в год, в таком случае вы сможете быть уверены, что не пропустите возможные изменения шейки.
В Европейской онкологической клинике выполнятся такой анализ клеток шейки матки. При этом мы работаем совместно с ведущей в нашей стране лабораторией, специализирующейся на цитологических исследованиях, расположенной в одном из крупнейших онкологических лечебных учреждений нашей страны.
Запись
на консультацию
круглосуточно
Источник
Включает в себя два исследования: ВПЧ-расширенный и ПАП-тест жидкостный (цитологическое исследование, мазок на атипию, онкоцитология).
Цитологическое исследование мазков из шейки матки по Папаниколау (ПАП-тест) — скрининговый метод, позволяющий оценить состояние слизистой оболочки шейки матки, выявить раковые, предраковые, подозрительные в отношении малигнизации процессы, а также доброкачественные изменения, которые могут стать со временем фоновыми заболеваниями. Данный метод обследования уже давно является обязательным и входит в стандартное ежегодное обследование женщин. Но ранее ПАП-тест проводился путем забора материала с поверхности шейки матки и из цервикального канала, после чего мазки наносились на предметное стекло. Не так давно стало возможно проводить данное исследование иным путем, а именно помещая полученный материал в жидкость. Отсюда и название анализа- жидкостная цитология (ПАП-тест жидкостный). В настоящее время это «золотой стандарт» выполнения цитологического исследования. Данный метод позволяет обеспечить высокое качество взятия биоматериала и его длительную сохранность без изменения морфологических свойств клеток, превосходное качество цитологических препаратов и возможность выполнения дополнительных исследований (ВПЧ-тест, иммуноцитохимические исследования), не прибегая к повторному взятию мазка. Таким образом можно минимизировать возможные технические ошибки при проведении исследования – в жидкость помещается цитощетка, на которой сохраняются все полученные клетки. Это позволяет врачам лабораторной диагностики наиболее верно оценить полученный материал. Результат исследования носит не описательный характер, а согласно общепринятой терминологической системы Бетесда (TBS). Данная система оценки мазков используется во всем мире, на ней основана постановка клинического диагноза.
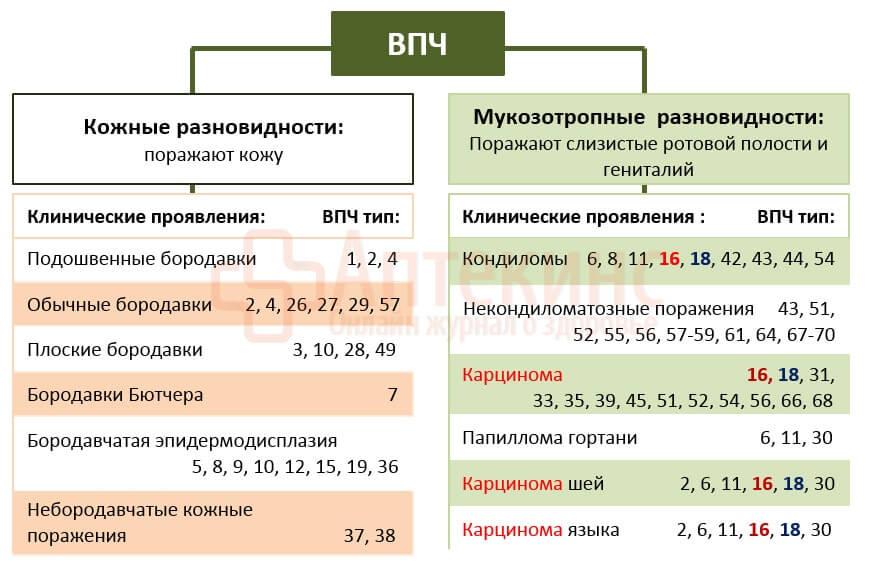
Папилломавирусная инфекция — одна из самых распространенных вирусных инфекций. Вызывается вирусом папилломы человека (ВПЧ). По разным данным, вирусом папилломы человека инфицировано 50-70% населения. Все типы ВПЧ подразделяют на группы высокого, среднего и низкого онкогенного риска.
Наиболее опасна группа ВПЧ высокого онкогенного риска: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68 типы. Поэтому эти типы определяют отдельно, уделяя особенное внимание вирусной нагрузке. Именно от нее зависит активность вируса. Ведь ВПЧ высокого онкогенного риска может вызывать диспластические изменения в клетках эпителия шейки матки, которые в дальнейшем могут переходить в рак шейки матки. Не следует паниковать, если обнаружен один или несколько типов вируса. Для оценки состояния пациента важны также результаты жидкостной цитологии, расширенной кольпоскопии. ВПЧ-тест в рамках ВПЧ-ПАП-теста позволяет выявить наличие ВПЧ высокого онкогенного риска с указанием типа и количества обнаруженного вируса. В отличие от стандартного исследования, биоматериал помещается во флакон с транспортной средой для жидкостной цитологии.
Показания к исследованию:
· Является скрининговым обязательным обследованием для пациенток старше 24 лет.
· Рекомендуется проводить при любых изменениях на слизистой шейки матки, обнаруженных в ходе осмотра или проведения расширенной кольпоскопии
· При сомнительных результатах стандартного цитологического исследования мазков из шейки матки рекомендуется провести ВПЧ-ПАП-тест жидкостный
· Женщины, являющиеся носителями ВПЧ, проходят данное обследование 1 раз в 6 мес.
Источник
Метод исследования: ПЦР, цитологическое исследование.
Включает в себя два исследования: ВПЧ-расширенный и ПАП-тест (цитологическое исследование). ВПЧ-расширенный позволяет выявить и определить тип ВПЧ высокого онкогенного риска и концентрацию (вирусную нагрузку). Также проводится цитологическое исследование цервикального соскоба, взятого во флакон с транспортной средой для жидкостной цитологии (окраска по Папаниколау) с целью выявления патологии шейки матки. Цитологическое исследование по Папаниколау (ПАП-тест) – это исследование, направленное на выявление онкопатологии шейки матки (дисплазия различной степени тяжести, наличие атипичных клеток). В отличие от стандартного цитологического исследования, где результат исследования носит описательный характер, результат «ВПЧ-ПАП-тест» формализован в соответствие с терминологической системой Бетезда (2001 г.). По результатам исследований даются рекомендации в соответствии с алгоритмом скрининга на выявление патологии шейки матки.
ПОКАЗАНИЯ К ИССЛЕДОВАНИЮ:
- Скрининговые исследования на выявление онкопатологии шейки матки
- Контроль состояния шейки матки после лечения
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ:
Референсные значения (вариант нормы):
Пример результата исследования – ОБНАРУЖЕНО
| Параметр | Результат | Референсные значения | Ед.Изм. |
|---|---|---|---|
| ВПЧ-тест | |||
| Количество клеток в образце (параметр используется для клининической интерпретации) | более 500 | Более 500 | |
| ДНК ВПЧ высокого риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68 типы) | ОБНАРУЖЕНО | Не обнаружено | |
| ДНК ВПЧ группы A9 (16, 31, 33, 35, 52, 58 типы) | 5,0 | <3.0 (количество малозначимое) | lg ДНК на 10^5 клеток |
| ДНК ВПЧ группы A7 (18, 39, 45, 59, 68 типы) | 2,0 | <3.0 (количество малозначимое) | lg ДНК на 10^5 клеток |
| ДНК ВПЧ группы A5/A6 (51, 56 типы) | 0,0 | <3.0 (количество малозначимое) | lg ДНК на 10^5 клеток |
| ДНК ВПЧ 16 типа | 0,0 | <3.0 (количество малозначимое) | lg ДНК на 10^5 клеток |
| ДНК ВПЧ 18 типа | 0,0 | <3.0 (количество малозначимое) | lg ДНК на 10^5 клеток |
| Генотипы ВПЧ высокого риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68 типы) | 31, 59 | ||
| Ведущие генотипы ВПЧ | 31 |
Пример результата исследования – Не обнаружено
| Параметр | Результат | Референсные значения | Ед.Изм. |
|---|---|---|---|
| ВПЧ-тест | |||
| Адекватность образца (количество клеток в образце | более 500 | Более 500 | |
| ДНК ВПЧ высокого риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68 типы) | Не обнаружено | Не обнаружено |
Пример цитологическогот исследования:
| Параметр | Результат | |
|---|---|---|
| ПАП-тест | ||
| Адекватность цитологического образца | Адекватный | |
| Клетки зоны трансформации | Отсутствует | |
| Признаки воспаления | Отсутствует | |
| Цитологическое заключение по терминологической системе Бетесда (The Bethesda System – TBS) | ||
| Рекомендации по результатам ВПЧ-ПАП-теста/ВПЧ-теста/ПАП-теста согласно алгоритму скрининга * | ||
Расшифровка аббревиатур Терминологической системы Бетесда, 2001, 2014 | ||
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.
Источник
Ранняя диагностика неоплазий и рака шейки матки – важнейшее направление современной гинекологии. При этом основным методом скрининга является цитологическое исследование. Материал для него чаще всего берут с помощью мазка или прицельной биопсии. Такой традиционный способ технически несложен, но дает до 40% ложноотрицательных результатов. А это означает, что существует риск несвоевременного выявления рака шейки матки даже у проходящих регулярные профилактически осмотры женщин.
Метод жидкостной цитологии – более современный и информативный вариант скрининга с помощью теста по Папаниколау (ПАП-теста). Несмотря на недавнее введение в клиническую практику, он уже признан наиболее эффективным способом ранней диагностики рака шейки матки. Ведь результативность высокотехнологичной жидкостной цитологии достигает 95%, тогда как чувствительность традиционной методики составляет в среднем 60%, а в некоторых случаях не превышает и 40%.
Когда и кому нужны такие скрининги

Бытует мнение, что регулярное онкогинекологическое обследование необходимо проходить только женщинам, приближающимся к преклимактерическому периоду. Но это не так. Согласно современным клиническим рекомендациями, скрининг рака шейки матки с проведением цитологического исследования рекомендован всем женщинам с 21 года. Вообще его рекомендуют начинать спустя 3 года после первого полового контакта. Так что раннее вступление в интимную жизнь – основание для раннего начала профилактических гинекологических осмотров.
В первые 2 года скрининг на рак шейки матки проводят ежегодно. В последующем, при отрицательных результатах повторных цитологических исследований, профилактические осмотры становятся более редкими и проводятся 1 раз в 2-3 года. После 65 лет частота скрининговых исследований определяется индивидуально.
Поводом для учащения онкогинекологических обследований является появление у женщины фоновых и предраковых заболеваний шейки матки. При этом пациентку относят к группе высокого риска по развитию рака, а цитологическое исследование гинекологических мазков проводят ей ежегодно. Дополнительные скрининговые мероприятия осуществляют в период подготовки женщины к зачатию.
Жидкостная цитология при беременности производится по строгим показаниям. К ним относят выявление у пациентки изменений на шейке матки, подозрительных на предрак или злокачественную трансформацию. Следует помнить, что такой анализ повышает вероятность угрозы прерывания беременности и может потребовать мер, направленных на нормализацию маточного тонуса.
Как подготовиться к исследованию
Подготовка к жидкостной цитологии шейки матки начинается за 2-3 дня до теста и включает:
- половой покой;
- отказ от спринцеваний;
- прекращение использования любых средств для вагинального введения (свечей, таблеток, спреев).
Когда лучше делать скрининг?
Цитологическое исследование не проводят во время менструации, за 5 дней до нее и 5 дней после. Предпочтение отдается первой половине менструального цикла, хотя эта рекомендация не является строгой.
Если пациентке была проведена кольпоскопия, цитологическое исследование допустимо не ранее чем через 24 часа после нее. А в случае биопсии шейки матки – лишь по истечении 3 недель.
Как проводится жидкостная цитология
В настоящее время в клинической практике используются несколько технологических вариантов жидкостной цитологии. Наиболее известной и востребованной из них является Becton Dickinson (BD) Sure Path™, которая была одобрена FDA в США в 1999 году, с 2004 года официально одобрена NICE в Великобритании. С этого времени она активно внедряется в повседневную клиническую практику в странах Европы, РФ и ближнего зарубежья.
Основными этапами этого исследования являются:
- Забор материала. Для этого используется специально разработанная комбинированная цитощетка особой конструкции. Ее аккуратно вводят в цервикальный канал, после чего совершают вращательные движения (2 против движения часовой стрелки и 3 по ее ходу). Это обеспечивает максимально возможное и при этом малотравматичное получение поверхностно расположенных клеток слизистой оболочки шейки матки – с ее влагалищной части, из цервикального канала и прилегающих участков влагалища. Такая манипуляция не требует анестезии, ведь испытываемые женщиной ощущения не превышают болевой порог.
- Помещение цитощетки с полученным материалом в специальную пробирку (флакон) с особой жидкостью, что и дало название методике. Такая среда не только обладает консервирующими и стабилизирующими свойствами, но и способствует образованию суспензии с равномерным распределением клеток и других элементов по всему объему. Пробирки транспортируются в лабораторию, имеющую лицензию на проведение жидкостной цитологии и соответственно оснащенную.
- Автоматизированная подготовка цитопрепарата. Включает вакуумную фильтрацию порции суспензии из пробирки, центрифугирование, нанесение полученного клеточного осадка равномерным слоем на стекло-слайд, окраску по методу Папаниколау с использованием влажной фиксации.
- Микроскопия цитопрепарата. ПАП-тест на основе жидкостной цитологии осуществляется по тем же принципам, что и в случае традиционной методики. Но при этом учитываются особенности окраски, положения и размеров клеток после влажной фиксации цитопрепарата. Именно поэтому исследование может проводиться только прошедшим специальное обучение сертифицированным врачом-лаборантом.
Расшифровка результатов анализа производится только гинекологом или онкологом. Ответ из лаборатории может быть получен через 5-10 дней после забора материала. Но нередко этот срок удлиняется до 2-3 недель. Скорость получения ответа зависит от времени транспортировки, загруженности лаборатории и способа информирования поликлинического звена о данных проведенных исследований. При необходимости проводят экспресс-исследование, в этом случае врач узнает результат уже в течение первых 24 часов.
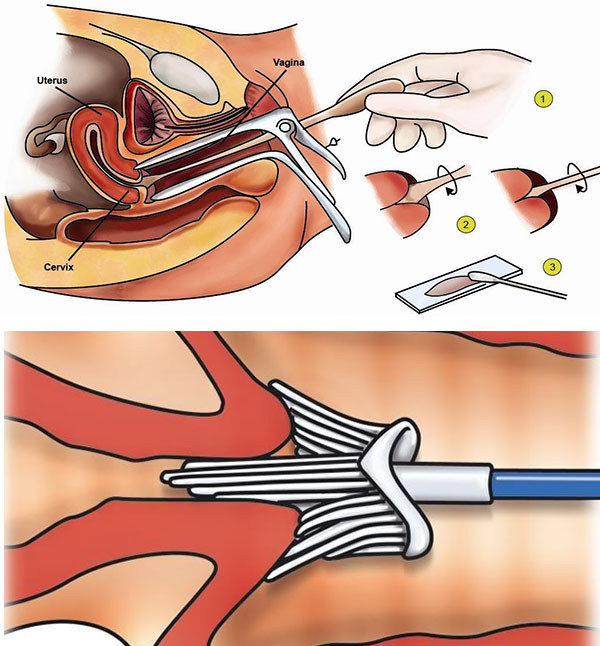
Схема проведения жидкостной цитологии шейки матки
А что после исследования?
Период восстановления после жидкостной цитологии принципиально не отличается от такового при взятии обычного мазка на онкоцитологию или биопсии шейки матки. В течение 1,5 недель рекомендуется выдерживать половой покой, отказаться от использования вагинальных тампонов и спринцеваний. В первые дни после теста допустимы необильные кровянистые выделения из влагалища, поэтому женщине желательно пользоваться гигиеническими прокладками.
Повышение температуры тела, продолжительные или обильные кровянистые выделения, боли внизу живота – тревожный признак. Появление таких симптомов требует скорейшего обращения к врачу.
Чем отличается жидкостная цитология от обычной
К ключевым различиям этих скрининговых методик относят:
- При обычном цитологическом исследовании образцы тканей забирают прицельно, участки для исследования выбирается врачом на основании визуальных изменений слизистой оболочки. В случае жидкостной методики материал у любой женщины получают со всей окружности шейки матки. Это существенно снижает вероятность, что какой-либо измененный участок будет пропущен.
- При проведении обычной цитологии биоматериал перед отправкой высушивают на стекле в условиях комнатной температуры. А при жидкостной цитологии его помещают в особую пробирку (флакон) со специальной стабилизирующей средой, что продлевает допустимый срок транспортировки и хранения полученного образца. Помещенный в пробирку биоматериал пригоден для исследования в течение нескольких месяцев и не требует создания особых условий.
- При традиционной методике не проводится фильтрация. Поэтому при наличии в мазке воспалительных элементов, большого количества слизи и других примесей результат цитологического исследования оказывается недостаточно достоверным и обычно требует повторного проведения ПАП-теста после лечения. Этого недостатка лишена жидкостная методика.
- При традиционной методике далеко не весь объем полученной ткани попадает на стекло и подвергается последующему исследованию. До 35-40% клеток остается на инструменте и перчатках врача. Это создает вероятность, что имеющиеся озлокачествляющиеся ткани останутся не диагностированными. При жидкостной методике такой потери биоматериала не происходит. Это обеспечивается помещением цитощетки в стабилизирующую и суспензирующую среду, последующим автоматизированным центрифугированием образца и формированием специального цитопрепарата со стандартизированным ровным слоем клеток на стекле-слайде.
- При традиционном взятии мазка на онкоцитологию клетки на предметно стекле располагаются обычно в несколько слоев, накладываясь друг на друга и тем самым ухудшая визуализацию. Жидкостная цитология bd shurepath лишена этого недостатка, получаемый цитопрепарат является монослойным.
- Возможность проведения повторного анализа того же биоматериала или других исследований при использовании жидкостной цитологии. Ведь суспензия в пробирке не теряет своих свойств в течение нескольких месяцев, а ее объема достаточно для получения нескольких цитопрепаратов. При традиционной методике исследуемые ткани ничем не защищены, и имеется высокий риск их повреждения при хранении.
В целом жидкостная цитология с использованием автоматического скрининга является существенно более информативной методикой по сравнению с традиционным забором мазков с шейки матки на онкоцитологию. И основное ее достоинство – малый процент ложноотрицательных результатов онкогинекологического скрининга, что обеспечивается прогрессивными технологическими особенностями теста при строгом соблюдении правил забора биоматериала.
Диагностические возможности

Жидкостной цитологический скрининг направлен на выявление разнообразных клеточных атипий, что показывает наличие у женщины предракового состояния или рака шейки матки. Однослойность и однородность цитопрепарата обеспечивают высокую степень визуализации, позволяя врачу-лаборанту достоверно определять характер изменений. Это минимизирует вероятность диагностических ошибок и ложноотрицательных результатов.
Наличие суспензии и ее достаточный объем позволяют по показаниям дополнительно проводить другие исследования:
- анализ на онкомаркеры;
- любые ПЦР-исследования;
- ВПЧ-тестирование;
- иммуноцитохимические исследования с определением маркеров пролиферации.
Но жидкостная цитология не позволяет диагностировать воспалительные состояния, ведь обязательный этап фильтрации удаляет из суспензии детрит, лейкоциты и другие примеси. Поэтому при подозрении на цервицит и кольпит целесообразно параллельное взятие традиционного мазка на онкоцитологию. Это является существенным недостатком методики.
Тем не менее, жидкостная цитология по Папаниколау рекомендуется ВОЗ, FDA и мировыми противораковыми сообществами в качестве «золотого стандарта» для ранней диагностики рака шейки матки. Но в настоящее время в РФ при проведении скрининга чаще всего используется все же традиционный мазок на онкоцитологию. Это связано в основном с недостаточным техническим оснащением поликлинического звена и отсутствием должной квалификации у врачей. Жидкостное цитологическое исследование пока производится преимущественно крупными частными лабораториями: Гемотест, Инвитро и другими.
Источник