Впч инфекция с дискератозом это
Дискератоз: причины, симптоматика и лечение
Дискератоз — это патологический процесс, в основе которого лежит нарушение процессов ороговения эпителия, когда клетки шиповатого слоя кожи подвергаются дискератинизации и дегенерации. В результате чего нарушается соединение между клеточными структурами, а их расположение становится хаотичным. Заболевание бывает доброкачественным и выглядит как участки небольшого шелушения или злокачественным, сопровождая некоторые болезни.
Дискератоз возникает в связи с тем, что контактный слой десмосом растворяется и происходит отсоединение тонофибрилл, которые скапливаются в дальнейшем вокруг ядра. Клетки становятся плотнее, приобретают круглую форму, начинают отсоединяться от остальных клеток эпидермиса.
Причины такого нарушения связей клеточных структур могут быть экзогенными (внешними) и эндогенными (внутренними).
Среди причин, воздействующих на кожу из внешней среды, дискератоз вызывают:
- Ношение тесной обуви, из-за чего сдавливаются ткани и активируется аномальная пролиферация клеток и отшелушивание отмерших клеток.
- Ожирение, лишний вес усиливает нагрузку на ступни, что является давлением на кожные покровы.
- Плоскостопие, болезни суставов ног, искривление костей стоп, хромота, усиленная нагрузка на голеностоп — все эти патологии мешают равномерному распределению нагрузки на ступни и развивает гиперкератоз.
- Долгое использование глюкокортикостероидов, которые ускоряют процессы обновления клеток.
- Частая и долгая инсоляция. Под воздействием ультрафиолетовых лучшей кожные покровы пересыхают, это провоцирует патологические процессы в эпидермисе.
- Профессиональные факторы, такие как частое взаимодействие с агрессивными химическими средствами.
- Повреждения шейки матки медицинским инструментарием при проведении абортов или хирургических операциях.
- Воздействие химических веществ на слизистую матки.
- Воспалительные заболевания репродуктивной системы или венерические болезни в анамнезе.
К категории внутренних причин развития дискератоза относятся:
- Сахарный диабет, сопровождающийся нарушением кожной чувствительности, кровоснабжения кожи и повышением ее сухости.
- Генетически обусловленное нарушение синтеза кератина.
- Болезни, вызывающие патологические процессы и изменения в эпидермисе. К ним относятся экзематозные, псориатические, себорейные поражения кожи, лишаи, контагиозный моллюск и контактный дерматит.
- Различные эритродермии, сопровождающиеся покраснением и шелушениемкожи.
- Грибковые поражения кожи.
- Половые инфекции, такие как сифилис и гонорея.
- Нарушения в работе эндокринной системы, особенно повышение уровня эстрогенов.
- Расстройства нервной системы, например, депрессии, сильные стрессы.
- Онкологические процессы.
- Недостаток витаминов А, С, Е и группы В.
- Патологии в работе кишечника, заболеванияпечени и желчного пузыря.
- Половое созревание, сопровождающееся активной выработкой гормонов и креатина.
- Старение, сопровождающееся снижением синтеза гормонов и замедлением процессов обновления клеток кожи.
- Сниженный иммунитет к инфекциям.
- Вирус папилломы человека.
- Нарушение терапии или неправильный к ней подход при леченииэктопии шейки матки.
Дискератоз может быть доброкачественным и злокачественным, последний встречается при болезни Боуэна и плоскоклеточном раке.
По своему механизму развития эта патология бывает:
- пролиферационной, когда синтезируется аномально большое количество кератина;
- ретенционной, когда замедляется процесс слущивания ороговевших клеток эпителия.
Дискератоз может быть приобретенным, развивающимся на протяжении жизни человека из-за внутренних нарушений или болезней, или врожденным, когда основную роль играет наследственность.
По клиническим проявлениям классифицируют дискератоз:
- диффузный, который поражает большие участки кожи;
- фолликулярный, поражающий волосяные фолликулы;
- бородавчатый;
- кератодермия.
Поскольку дискератоз может сопровождать разные заболевания, то следует отличать его симптомы от признаков самих болезней.
При дискератозе кожные покровы выглядят иссушенными и шелушащимися, работа потовых желез значительно снижается, появляются участки, на которых находятся ороговевшие пластинки, формирующие слои от 2 до 30 мм. Происходит ороговение волосяных фолликулов, образование узелков, кожных бугорков разных размеров. Начинают появляться трещины, чаще всего они глубокие и болезненные, в основном, на стопах, локтях и ладонях, реже на голове.
Весь патологический процесс сопровождает кровоточивость, появление изъязвлений и эрозий, которые со временем захватывают большую площадь кожи и распространяются по всему телу. Ограниченные очаги напоминают бородавки или мозоли.
Дискератоз кожи и слизистых сопровождает разные кератозы и болезни. Он отличается по своим специфическим симптомам в зависимости от того, с каким заболеванием он сочетается.
Лечение при дискератозе кожных покровов и слизистых начинается с использования увлажняющих кремов и витаминных комплексов. Специалист назначает использование смягчающих, увлажняющих мазей, наружных препаратов, содержащих молочную и фруктовую кислоту, для мягкого отшелушивания рогового слоя. Могут назначаться гормональные препараты, ароматические ретиноиды.
Терапия включает в себя и физиопроцедуры, такие как криотерапия и лазеротерапия. И в обязательном порядке проводят лечение причины возникновения дискератоза.
Дискератозили лейкоплакия шейки маткиможет быть простой или чешуйчатой.
При простом дискератозе симптоматика отсутствует и этим затрудняет диагностику. Чешуйчатый — поражает не только шейку матки, но и выступает над ее поверхностью, в виде белесоватыхбляшек на фоне розовойслизистой.
Изредка женщину могут беспокоить кровянистые выделения малого объема между менструациями и чаще всего после полового акта.
Патология поражает разные участки слизистой, от небольших до огромных площадей, может покрывать полностью шейку матки и влагалище. Для обнаружения минимальных изменений используют пробу Шиллера с йодом, окрашивая патологический участок. При обширном поражении проводят цитологические исследования мазка, а атипию исследуют путем биопсии. Осуществляют и выскабливание эпителия из шейки матки.
Эти обследования необходимы, чтобы исключить предраковые изменения шейки матки.
Лечениетакой патологии проводится путем хирургического вмешательства. Патологические участки прижигают с помощью лазера, реже химическим способом. Операция проводится на седьмой день менструального цикла женщины.
Врожденный дискератоз является наследственной формой заболевания, связанной с Х-хромосомой.
Эта патология включает в себя триаду симптомов:
- дистрофические изменения ногтей;
- гиперпигментацию кожи;
- лейкоплакию слизистых.
Первичное проявление врожденного дискератоза — дистрофия ногтей, они истончаются, становятся ломкими и исчерченными в продольном направлении. Через несколько лет кожа лица, шеи, верхней части грудной клетки приобретает сетчатую гиперпигментированность. Участок поражения в среднем около 2–8 мм в диаметре. Кожные покровы атрофируются, становятся коричневыми, на них появляются сосудистые звездочки. Нередко развивается гипергидроз и гиперкератоз стоп и ладоней, акроцианоз и облысение. Через некоторое время ногти, чаще на мизинцах стоп, сами отпадают.
По мере взросления у больного развивается анемия, а к 25–30 годам поражаются слизистые рта, образуются папулы или везикулы, сменяющиеся эрозиями, появляются папилломы, атрофируются сосочки языка, выпадают зубы. Со временем лейкоплакия переходит на другие слизистые оболочки внутренних органов.
Лечение направлено на восстановление функций костного мозга путем его трансплантации. Назначают анаболические гормональные препараты, колониестимулирующие факторы, эритропоэтины.
Использованные источники: psoriazinform.net
СТАТЬИ ПО ТЕМЕ:
Впч 8 тип
Впч 85
Имудон от впч
Дискератоз шейки матки
Дискератоз, или же по другому лейкоплакия, является патологическим процессом, при котором происходит ороговение плоского эпителия, который покрывает влагалище и шейку матки.
Существует два вида дискератоза:
- Простой дискератоз, который возникает на шейке матки, но не выступает над ней и его трудно увидеть глазами.
- Чешуйчатый, который поражает шейку матки и выступает над ее поверхностью. Представлен такой вид дискератоза в виде белесоватых бляшек, на фоне розоватой шейки матки.
Причины возникновения дискератоза
Существуют экзогенные и эндогенные факторы возникновения лейкоплакии.
- К экзогенным причинам относятся химические, инфекционные, травматические или вирусные влияния на организм.
- К эндогенным относятся сбои в гормональном гемостазе, а также изменения в иммунитете.
- На возникновение дискератоза влияет повышенное количество эстрогенов.
- К возникновению данного заболевания приводит и ношение инфекции вируса папилломы человека.
- Также доказано, что на возникновение дискератоза шейки влияют перенесенные женщиной воспалительные процессы в придатках или матке, сопровождающиеся дисфункцией менструального цикла.
- Возникновение дискератоза возможно еще и после проведенной диатермокоагуляции на шейке матки.
- Некачественно проведенное лечение эктопии на шейке.
Диагностика дискератоза
Дискератоз матки и цервикального канала — заболевание, которое протекает бессимптомно, и выявить его можно только проведя ряд исследований. Хотя при явно выраженных симптомах заболевания его можно обнаружить при плановом гинекологическом осмотре с помощью зеркала. Размеры дискератоза могут быть различны, от крошечных участков до огромных, покрывающих полностью влагалище и шейку матки. Если при осмотре выявили подозрение на дискератоз, то проводят дополнительные обследования. Так, крошечные участки обнаруживают при помощи пробы Шиллера, суть которой заключается в обработке поверхности йодом, который не окрашивает пораженные участки. Если поражение большой площади, то в обязательном порядке проводят цитологическое обследования, взяв на анализ мазок. Но, к сожалению, при таком исследовании можно определить только наличие паракератоза и гиперкератоза, но не атипию, которая лежит в низших слоях. Именно поэтому атипию при дискератозе определяют методом биопсии, взяв от шейки матки кусочек материала на исследование.
Также для диагностики можно использовать метод выскабливания эпителия из шейки матки. Такой метод важен для подтвердждения отсутствия предраковых изменений, а также преобразований эндоцервикса злокачественного характера.
Лечение дискератоза
Лечат дискератоз шейки при помощи хирургического вмешательства. Для этого пораженные участки чаще всего прижигают при помощи лазера. Химические прижигания шейки матки не желательны, поскольку несут за собой много осложнений. Использовать народные способы лечения, типа введения тампонов, смоченных в масле шиповнике, облепихе, алое тоже нежелательны, потому что они могут спровоцировать рост злокачественных клеток, а следовательно, и злокачественных опухолей. Операцию проводят на 5-7 день менструального цикла. Если же при обследовании были выявлены какие-либо инфекции, то перед проведением лечения их в обязательном порядке надо пролечить, иначе заживление шейки матки будет происходит неравномерно и долго. Во время лечения противопоказано жить половой жизнью. В течение года после операции необходимо посещать гинеколога каждые три месяца.
Лечение дискератоза шейки — очень длительная процедура, и нужно иметь много терпения, чтобы это перенести.
Использованные источники: www.skalpil.ru
ПОХОЖИЕ СТАТЬИ:
Гистологические признаки впч
Где сдать анализ впч 16 18 тип
Впч профилактика рецидивов
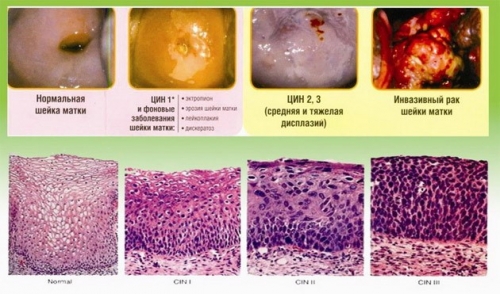
Койлоцитоз шейки матки — что это такое, рак или предрак
Что означает «койлоцитоз шейки матки». Как его лечить и диагностировать. Чем он опасна эта патология.
Каждый год в мире фиксируется приблизительно 500 тысяч случаев заболевания раком шейки матки (РШМ), из которых 27 тысяч оканчиваются летальным исходом из-за слишком позднего обращения к гинекологу. Каждые 15 минут от этого онкологического заболевания в Европе умирает 1 женщина.
Выявление злокачественной опухоли у молодых женщин, в возрасте от 35 до 40 лет, возросло на 35-40%. РШМ является основной причиной раннего ухода из жизни женщин в полном рассвете сил. Как становится известно из официальных источников, всему виной, злокачественные опухоли.
Конечно, медицина творит чудеса! Сегодня РШМ успешно лечится хирургически путем и даже предотвращается. При своевременном обращении за квалифицированной помощью к специалисту.
Выявление симптомов предракового процесса, дисплазии, позволяет не допустить перехода процесса в злокачественный. Это стало возможным благодаря тому, что ученые доказали и выявили причину этого заболевания. Папилломавирусная инфекция (ПВИ) виновата в страданиях женщин.
ПВИ не лечится.Это вирус. Главное, чтобы его негативное воздействие на шейку матки не осталось незамеченным. Койлоциты представляют собой клетки плоского эпителия с измененным ядром. Диагностируется путем ПАП-теста (мазка по Паниколау, цитологического исследования). Наряду с измененными клетками плоского эпителия, цитологи обнаруживают патологические клетки многослойного эпителия — дискератоциты. Называют эти процессы на шейке матки койлоцитозом и дискератозом, или паракератозом (когда говорят о лейкоплакии). Койлоциты и дискератоциты — признаки ПВИ и дисплазии (чаще легкой ее степени, CINI).
На картинке слева вы видите нормальные клетки, а справа — с увеличенными ядрами. Это и есть койлоциты, какими их видит цитолог.
Цитологическое исследование мазков с шейки матки должно проводиться, в случае выявления папилломавирусной инфекции (она же ВПЧ — вирус папилломы человека) онкогенных типов, регулярно — раз в 6 месяцев. Таким образом можно выявить дисплазии различной степени тяжести и злокачественную опухоль на начальной стадии ее развития, пока та не дала метостазов.
При наличии признаков ВПЧ и дисплазии с шейки матки берут биопсию (прижизненный забор клеток или тканей из организма) для уточнения диагноза и тактики лечения. Измененную ткань шейки матки удаляют. В легких случаях возможна процедура деструкции шейки матки (удаление диспластического участка радиоволнами, препаратом Солковагин, электрическим током и т. д.). Если имеется хронический цервицит — его лечат медикаментозно. Препарат выбирается в зависимости от типа возбудителя воспалительного процесса. Если это кишечная палочка — ее убирают антимикробными средствами, антибиотиками, применяемыми в виде вагинальных суппозиториев. Если грибы рода Кандида (молочница) — противогрибковыми препаратами.
При тяжелой дисплазии лечение койлоцитоза хирургическое — конизация или даже ампутация шейки матки.
Использованные источники: viskablivanie.ru
Источник
Содержание статьи:
Вирус папилломы человека (ВПЧ, папилломавирусная инфекция, ПВИ) – причина наиболее часто встречающихся патологических изменений со стороны органов урогенитального тракта, в том числе, и образования папилломы шейки матки.
Чем опасна папиллома шейки матки, и обязательно будет рак шейки матки при ВПЧ – это наиболее частые вопросы женщин с подтвержденной папилломавирусной инфекцией к врачу гинекологу.
Постараемся подробно разобраться, что такое ВПЧ, в чем опасность папилломы шейки матки, особенно при беременности, какие существуют прививки (вакцины) от ВПЧ и какие анализы необходимо сдать при данной патологии.
Вирус папилломы человека
ВПЧ – безоболочный ДНК – содержащий вирус из семейства паповавирусов. Вирусные патогены человека подразделяют на 5 групп.
Вирусы из альфа-групп способны к внедрению в эпителий шейки матки с последующим развитием предрака или рака.
Бетта, гамма и др. персистируют в клетках кожи.
Размер генома – 8000 нуклеотидных пар.
ВПЧ не имеет липопротеиновой оболочки, что обуславливает стабильность и устойчивость к неблагоприятным факторам воздействия.
У вируса нет специфической группы риска или к группе риска можно отнести всех людей, ведущих половую жизнь.
Согласно данным, представленным Всемирной организацией здравоохранения, у 75% женщин репродуктивного возраста хотя бы один раз в жизни был эпизод инфицирования ВПЧ. Такая распространенность вируса обуславливается социальными, экономическими, гигиеническими, поведенческими факторами.
В России положительные результаты при обследовании на ВПЧ выявляются у 45% женщин, при этом, помимо папилломавирусной инфекции, обнаруживаются иные инфекции, передающиеся половым путем.
Особенность ВПЧ в том, что после попадания в организм вирус может длительное время персистировать (находиться в состоянии покоя), но как только произойдет сбой в работе иммунной системы, вирусные патогены начинают активно размножаться, и именно тогда появляются симптомы папилломавирусной инфекции.
Вирусный патоген способен “обманывать” иммунную систему за счет своих свойств:
• отсутствие виремии,
• ограничение репликационного цикла эпителием,
• отсутствие цитолиза,
• локальное иммуноподавляющее (иммуносупрессивное) действие специфических белков вируса.
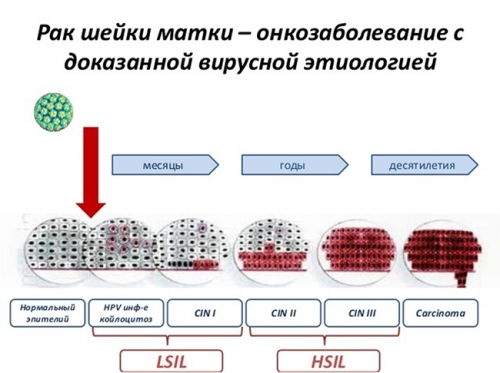
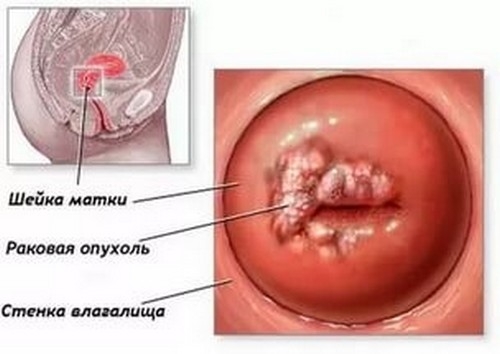
Папиллома шейки матки, вызванная ВПЧ, опасна тем, что может стать причиной развития рака шейки матки и аногенитального рака.
Необходимо отметить, что способность ВПЧ приводить к развитию раковой патологии, очень вариабельна.
Таблица папилломавирусов разных типов

По онкогенному потенциалу условно папилломавирусы разделили на 3 группы:
• неспособные ни при каких условиях привести к опухолевой патологии – неонкогенные
• в определенных обстоятельствах возможно развитие рака – вирусы-онкогены низкого риска.
• в определенных условиях приводят к озлокачествлению, являются подтвержденной причиной рака шейки матки – онкогенные.
Симптомы ВПЧ
Клинические проявления папилломавирусной инфекции находятся в прямой зависимости от состояния иммунитета и типа вируса.
Симптомы заболевания могут быть транзиторными (проходящими), латентными (скрытыми) или персистирующими (периодически повторяющимися).
Около 80% пациентов с ВПЧ сталкиваются с транзиторным типом инфекции, это самый благоприятный вариант, при котором вирус выводится из организма без лечения.
Урогенитальная папилломавирусная инфекция проявляется полиморфными изменениями на коже и слизистых оболочках половых органов.
При поражении шейки матки ВПЧ развиваются очаги поражения, которые сопровождаются ощущением зуда, выделениями, дискомфортом во время полового акта, иногда – кровянистыми выделениями при травматизации сосудов. Данное утверждение больше подходит для клинической и субклинической формы инфекции.
Самостоятельно женщина вряд ли сможет увидеть папиллому шейки матки, потому что образование находится глубоко во влагалище и визуализируется при гинекологическом осмотре на кресле.
Для латентного течения характерно отсутствие жалоб, клинических и морфологических проявлений. В этом случае показано наблюдение в динамике за состоянием шейки матки, влагалища и вульвы.
Диагностика: какие обследования нужны при папилломавирусной инфекции
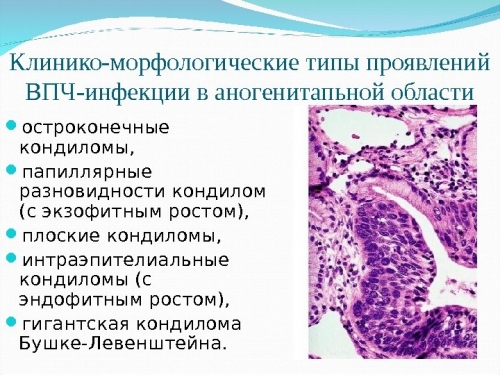
Осмотр на гинекологическом кресле
Если при осмотре у женщины визуализируется эрозия шейки матки, то обосновано будет проведение диагностики на ВПЧ, так как причиной образования эктопического дефекта может быть папилломавирусное инфицирование.
Инструментальная диагностика
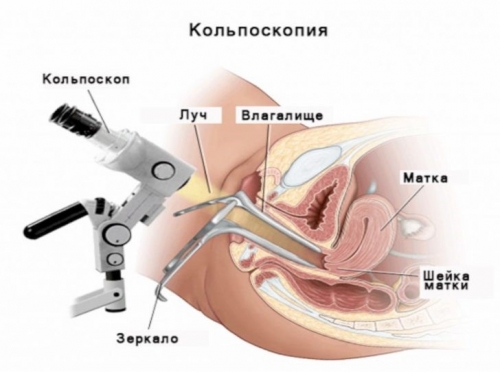
• Расширенная кольпоскопия.
• Жидкостная кольпоскопия.
Тесты с уксусной кислотой и раствором Люголя позволяет диагностировать проявления папиломмавирусной инфекции.
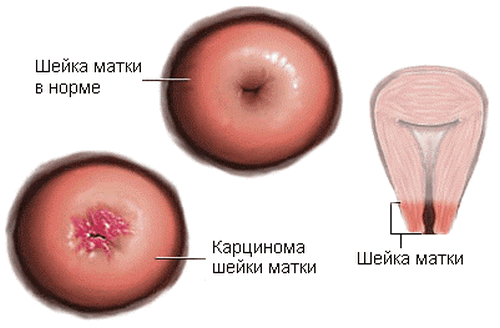
После обработки обращают внимание на присутствие следующих признаков:
• ацетобельный эпителий,
• мозаичность,
• пунктация,
• наличие атипичного очага.
Папиллома на шейке матки, после обработки раствором Люголя, приобретает налет, похожий на “манную крупу”.
• Цитологическое подтверждение.
Характерный признак – обнаружение клеток с койлоцитозом и дискератозом. В этом случае, можно предположить развитие малигнизации CIN (рак на месте).
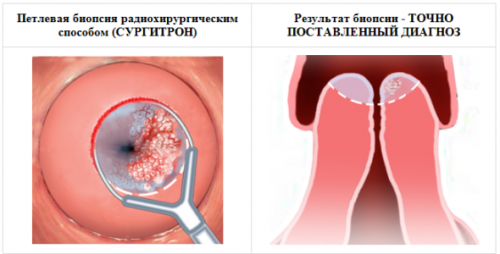
• Биопсия при папилломе шейки матки.
Проведение биопсии шейки матки и выскабливания слизистой цервикального канала с последующей гистологией обосновано в следующих случаях:
1. после получения атипических клеток при цитологическом анализе,
2. при явных признаках инфицирования ВПЧ,
3. при кольпоскопии (онкогенность вируса здесь в расчет не берется),
4. при незначительных изменениях на шейке матки, но при имеющихся подтвержденных лабораторно данных о присутствии высокоонкогенных типов ВПЧ.
• Гистология.

Гистологически папилломавирусная инфекция проявится (по мере утяжеления проявлений) следующим образом:
• кондиломами с дискератозом и акантозом,
• СIN различной степени,
• злокачественной опухолью шейки матки.
Лабораторная диагностика
Как и при любой другой инфекции, при ВПЧ необходимо сдать анализы.
1. Определение вирусной нагрузки.
Для подтверждения ВПЧ обосновано использование Метод Hybride Capture(ВПЧ-Digene-тест), ПЦР-real time для количественной оценки риска озлокачествления.
Чем выше вирусная нагрузка при папилломе шейки матки – тем больше опасность развития рака.
Как расшифровать анализы на ВПЧ
При показателях выше 5 000 геномов риск для озлокачествления папилломы шейки матки очень велик.
Кроме ПЦР-диагностики на ВПЧ, необходимо обследоваться на ИППП для выявления сопутствующих инфекций.
2. ПЦР-анализ на присутствие ВПЧ в организме.
3. Онкомаркеры: p16 ki 67 mcm2 mcm7 Hsp27 и др.
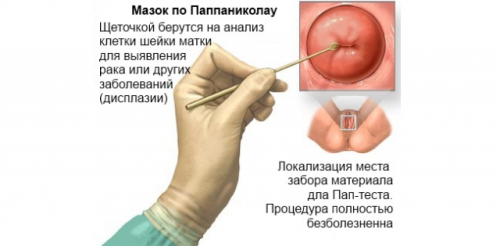
4. В диагностике атипичных состояний шейки матки выполняют мазок по Паппаниколау с последующей онкоцитологией.
Лечение ВПЧ
Выбор тактики лечения всегда определяется индивидуально и зависит от ряда факторов:
• состояния иммунной системы,
• характера и локализации патологических очагов,
• наличия сопутствующих заболеваний,
• степени онкогенности вируса.
Половой партнер должен быть обследован в обязательном порядке. В период прохождения терапии рекомендован половой покой, а после окончания – использование презерватива.
Единой схемы лечения ВПЧ не существует.
Как избавиться от папилломы шейки матки
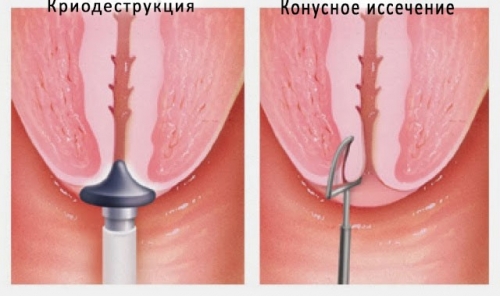
Удаление папилломы на шейке матки возможно с помощью нескольких способов:
• Деструкция (разрушение) жидким азотом, электротоком, лазером, радиоволнами, фотодинамическим и аргоноплазменным воздействием.
• Удаление с помощью цитотоксических препаратов.
Подофиллин, 5- фторурацил.
• Химическое разрушение.
Обработка 3-хлоруксусной кислотой, солкодермом и пр.
Деструктивные методы воздействия считаются более эффективными, но при их применении нарушается анатомо-функциональная целостность (могут быть у нерожавших женщин проблемы во время родов).
На фоне прочих инфекционно-воспалительных заболеваний урогенитального тракта и другой сопутствующей патологии нарушается работа иммунной системы, поэтому показано применение иммуномодулирующих препаратов и противовирусных средств.
Иммуномодуляторы и противовирусные лекарства при ВПЧ назначают как в качестве монотерапии, так и в комплексном лечении.
Наиболее широко применяют следующие средства:

• Гроприносин,
• Панавир,
• Галавит,
• Виферон,
• Изопринозин.
• Промисан.
• Индинол
Изопринзин более современный и эффективный препарат, входит в стандарты терапии стран Европы.
Изоприназин принимают по 2 таб. (1000 мг) 3 раза в день, курсом 5 дней. Необходимо провести 3 курса с перерывами в 4 недели.
Способ применения: Изоприназин назначают после деструктивных вмешательств по 2 таблетки 3 раза в день, в течение 10 дней, повторно проводят еще 2 курса с интервалами в 10- 14 дней.
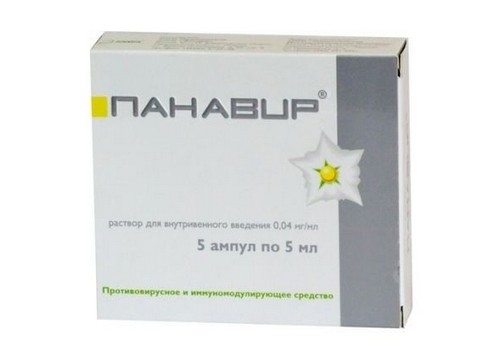
Панавир – лекарственный препарат на растительной основе, имеет иммуномодулирующее, противовирусное действие.
Способ применения: 0,004% раствор (3 инъекции через 48 часов, далее 2 инъекции через 72 часа, всего 5 инъекций).
Трансректально используют свечи Панавир по 1 свече на ночь, в течение 10 дней.
В виде геля Панавир применяют 2-3 раза в день для местного лечения после оперативного вмешательства.
Во время беременности и грудном вскармливании лекарства не используют.
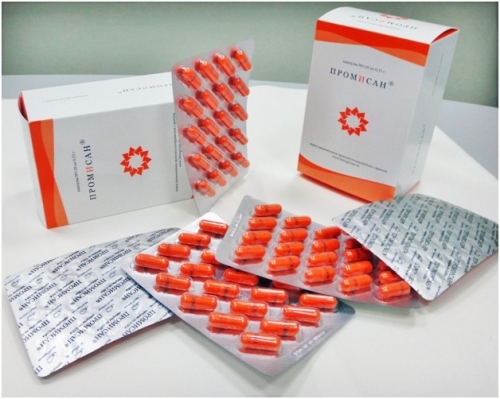
Промисан – онкопротектор, по мнению исследователей, снижает риск развития рака шейки матки в терапии женщин, инфицированных ВПЧ.
Способ применения: по 2 капсулы 2 раза в день в течение полугода.
Индинол при ВПЧ способствует избирательной гибели инфицированных клеток, препятствует дальнейшему размножению вируса.
Способ применения: 2 капсулы 2 раза в день от 3 до 6 месяцев.

Галавит – иммуномодулирующий, противовоспалительный и антиоксидантный препарат.
Способствует улучшению всех звеньев иммунитета за счет активации фагоцитоза.
Способ применения:100 мг 1 раз в сутки внутримышечно в течение 5 дней, далее по 100 мг через день до 10-15 инъекций на весь курс.
Выпускается Галавит и в форме суппозиториев.
ВПЧ и беременность

У вируса папилломы человека есть особенность – во время беременности выходить из персистирующего состояния в клинические формы.
Опасность папилломы шейки матки при беременности состоит в возможном инфицировании вирусом гортани ребенка, патогенным воздействием на трофобласт, что вызовет самопроизвольный аборт.
Все препараты с деструктивным действием (подофиллин, подофиллотоксин и.т. д.) обладают повреждающим действием на плод, что является прямым противопоказанием к применению.
Если имеются выраженные наросты, то возможно выполнить лечение лазером или током, но только в 3 триместре.
Иногда, чтобы выключить момент прохождения плода по инфицированным родовым путям, прибегают к кесареву сечению.
Профилактические мероприятия ВПЧ
В качестве первичной профилактики ВПЧ используется вакцинация.
Существует 2 вакцины от папилломавирусной инфекции: Гардасил (квадривалентная, на 4 патогена) и Церварикс (бивалентная, на 2 патогена).
Гардасил – специально разработанная вакцина от папилломы шейки матки.
По мнению изобретателей прививки от ВПЧ, вакцинацию необходимо провести до начала половой жизни.
Рекомендуемый возраст для мальчиков и девочек от 9 до 17 лет, для женщин от 18 до 26 лет.
Прививка против ВПЧ происходит путем трехкратного введения вакцины в течение 6 месяцев. Отметим, что согласно аннотации, вакцина является профилактическим, а не лечебным средством.
Во время вакцинации необходимо предохраняться от беременности.
И Гардасил, и Церварикс официально применяют в 65 странах мира, включая Российскую Федерацию. В США, Франции, Германии вакцины от ВПЧ включены в календарь прививок.
Церварикс и Гардасил от папилломы и рака шейки матки помогают лишь профилактически, но никак не влияют на уже существующую папиллому шейки матки и не лечат папилломавирусную инфекцию.
Источник
