Влияние гормонов на родинки

Растет родинка – это опасный симптом, требующий обращения в больницу. Меланоциты — клетки, продуцирующие меланин, придающий коже здоровый оттенок. Расположены в эпидермисе неравномерно. При повышенной выработке на определенных участках образовываются пятна. Невусы являются доброкачественными образованиями, несут обладателю только эстетический дискомфорт. Рост провоцируют особые обстоятельства. Их должен знать каждый, чтобы вовремя обратиться к врачу за квалифицированной медицинской помощью.

Причины роста размеров родинок на теле
Существуют ряд провоцирующих факторов, активизирующих рост невусов на теле. Действует на механизмы в работе меланоцитов (клеток, синтезирующих пигмент) изнутри, снаружи.
Внешние факторы
- механические повреждения кожных покровов: сыпь, раздражение, ожоги;
- заболевания кожи: дерматиты, экзема;
- искусственный загар в солярии или увлечение солнечными ваннами в период максимальной солнечной активности с 11 часов утра до 4 часов вечера;
- использование косметических средств в летний период без фильтров от ультрафиолетового излучения.
Внутренние факторы
Реже становятся причиной роста пигментных пятен:
- внутриутробные нарушения при формировании меланоцитов, около 5% новорожденных младенцев появляются на свет с родинками разных размеров и форм. Вид носит название диспластический невус;
- эндокринные нарушения, в частности болезни щитовидки, вырабатывающей пониженное или повышенное количество гормонов. Оба заболевания — гипотиреоз и гипертиреоз — имеют симптоматику и стандартный протокол лечения. Лечат заболевания щитовидной железы у эндокринолога;
- болезни печени, органов пищеварения, склонность сосудов к разрастанию влечет за собой образование красных сосудистых родинок — ангиом. Невусы служат сигналом о необходимости визита к гастроэнтерологу для исключения патологии внутренних органов. Ангиомы не перерождаются в онкологические заболевания, визита к онкологу не требуется;
- гормональная нестабильность беременных женщин и подростков в период полового созревания. Под воздействием гормонов пигментные пятна склонны к увеличению в количестве и размерах. Рост не вызывает беспокойства у онкологов. Со стабилизацией гормонального фона, рост пигментации останавливается, часть новообразований пропадает. Опасности для жизни и здоровья не представляют, в период беременности и полового созревания ребенка коже требуется повышенное внимание, бережный уход и регулярное наблюдение;
- ВПЧ — вирус папилломы человека поступает в организм из внешней среды, рост невусов вызывает исключительно по причине снижения активности клеток иммунитета, из-за принимаемого преднизолона. В обычном состоянии вирус находится под контролем иммунитета без возможности спровоцировать рост новообразований. При сбоях в работе иммунитета начинается активное размножение вирусов, усиливают приток крови к месту локализации, вызывая активный рост и мутации клеток кожи. Из-за деформации клеток-мутантов образования выпирают над кожей в виде конусов, их называют висячими родинками, но фактически они являются вирусными бородавками, в обязательном порядке подлежат удалению. Папилломы требуют аппаратного удаления, после стабилизации иммунитета не отпадают сами.
Родинки различают по глубине нахождения пигмента в коже, зависит внешний вид невуса. Внутридермальные содержат меланин в глубоких слоях дермы, эпидермальные — в верхних слоях эпидермиса, пограничные — на их границе. Первые и вторые выглядят как небольшие выпуклые шишки, последние — плоские точки.

Когда стоит обратиться к врачу
Поводом обратиться к врачу-дерматологу за консультацией должны стать звоночки — признаки рака кожи:
- выросла новая родинка или группа новых, вокруг имеющейся;
- появление пигментного пятна на губах, в группе риска курильщики, вдыхающие табачный дым;
- если родинка увеличивается в размере, диаметр невуса превышает 5 мм;
- появились пигментные пятна неравномерного цвета от розоватого до темного: коричневого и черного вокруг имеющегося невуса;
- сменил окраску (она стала неравномерной), потемнел, почернел;
- края изменились, появились зазубрины по контуру, нарушилась симметрия;
- кровоточит, появились выделения: сукровица, слизь;
- невус беспокоит пациента: чешется, нагнаивается, при прикосновении причиняет боль, на его поверхности появились пузырьки.
Дерматолог назначит ряд анализов и диагностических процедур, выдаст при необходимости направление к онкологу. Вызывающие беспокойство невусы подлежат удалению. Ни в коем случае нельзя заниматься самолечением и выводить невусы в домашних условиях. Если образование злокачественное, невозможно вывести дома без последствий для организма. При подозрении на онкологию родинки удаляют хирургическим путем или радиоволнами. Криодеструкция (жидкий азот) и лазер не подходят из-за невозможности провести гистологию — исследование материала на раковые клетки. Народные средства считаются опасными по причине невозможности распознать рак самостоятельно и поставить правильный диагноз, высокого риска спровоцировать перерождение клеток в онкологию.
Признаком доброкачественности невуса считают рост волоса из него. Если не является онкологическим заболеванием, механическое повреждение может стать пусковым механизмом для перерождения в опухоль. Опасность меланомы врачами не преувеличивается, самый коварный вид онкологических заболеваний, дающего мгновенные (1-2 недели) метастазы в отдаленные органы.
Обязательному удалению в медицинском учреждении подлежат пигментные пятна:
- находящиеся в местах повышенного трения об одежду: на шее, под грудью, на ступнях, ладонях, руках, ногах, в области паха, на животе;
- имеющие риск механического повреждения: в волосистой части головы, на подбородке у мужчин, локтях, коленях, подмышках;
- на открытых участках тела, подверженных частому облучению солнечными лучами, есть риск образования рубцов: на лице, в районе носогубного треугольника, за ушами;
- на участках тела, где нет возможности регулярно проводить самодиагностику родинок: на спине, пояснице, вдоль позвоночника;
- нарушающие эстетику.

Может ли увеличиться родинка после приема лекарственных препаратов
Традиционная медицина рекомендует удалять пигментные пятна в медицинских учреждениях, не в косметических салонах, где нет возможности исследовать материал на наличие патологических изменений. Аппаратные способы удаления косметических дефектов на коже не требуют дополнительного приема медикаментов внутрь за исключением устранения висячих родинок, пациенту необходим прием иммуномодуляторов для восстановления защитных сил организма. Вирус папилломы человека нельзя полностью уничтожить, пациенту в обязательном порядке необходимо укреплять иммунитет доступными способами.
После приема лекарственных препаратов, нормализующих работу эндокринной системы, печени, укрепления сосудов, после устранения провоцирующих рост пигментных пятен факторов, состояние и размеры нормализуются. Пациенту важно сохранять баланс в приеме лекарств, не заниматься самолечением.
Противозачаточные таблетки не вызывают повышенного роста невусов.
Возможные осложнения и опасность
Родинки являются доброкачественным образованием, существует риск перерождения в меланому. Динамика в увеличении размеров невуса сигнализирует о необходимости удаления.
Избыточное пребывание на солнце или любовь к солярию на сегодняшний день остаются основными причинами роста количества, размеров невусов.
Рекомендуется:
- ограничить время пребывания на солнце временными промежутками до 11 часов утра и после 5 часов вечера;
- обязательно использовать солнцезащитные средства на открытых участках тела в летний период;
- навсегда отказаться от загара в солярии.
Последствиями безответственного отношения к коже станет меланома. Повышенная пигментация кожи не украшает тело, тяжело поддается коррекции.
Статья одобрена редакцией
Не нашли подходящий совет?
Задайте вопрос эксперту
или смотрите все вопросы…
Источник
Издавна считалось, что образование родимых пятен происходит из-за наследственности. Люди и в настоящее время пытаются определить степень родства между собой по расположению их на лице, туловище, ногах, руках. При этом само возникновение родинки на теле, причины появления которой для многих остаются неясными, может быть спровоцировано и другими факторами. Родинки бывают разными: коричневыми, черными, серыми, красными, висячими, выпуклыми, большими и мелкими. Все хотят узнать, почему они появляются на коже человека.
Почему появляются родинки?
Влияние ультрафиолета на кожу
Воздействие солнечных лучей на кожу не только вызывает привлекательный загар, но и провоцирует образование родинок. Происходит это из-за того, что солнечный свет создает ультрафиолетовое излучение, которое способно активизировать выработку меланина. Организм производит его в избыточном количестве, пытаясь защитить эпидермис, в итоге на его поверхности появляются своеобразные «узелки», которые и являются новыми родинками.
Исходя из того, что родинка – это результат попытки человеческого организма защититься от вредных лучей, можно утверждать, что людям с большим количеством подобных образований лучше держаться в тени, чтобы не спровоцировать ее перерождение в злокачественную опухоль.
Гормоны как причина появления родинок
Гормональные скачки в организме вносят серьезные коррективы в работу всех его органов и систем. В результате таких перестроек меняется настроение, вес тела, густота волос, состояние кожи, появляются родинки.
Кожные новообразования возникают из-за резкого роста уровня меланина в крови, когда происходит так называемый «гормональный всплеск». Он вырабатывается в избыточном количестве, как это происходит под солнцем, и приводит к изменениям эпидермиса.
Наиболее подвержены образованию родинок по этой причине:
- беременные женщины;
- подростки в период полового созревания;
- люди во время болезни и сильного стресса.
Новообразования на коже могут неожиданно появляться и так же исчезать.
Родинка как результат травмы и инфекции
Специалисты в области лечения вирусных инфекций утверждают, что родинки на теле человека появляются, в том числе, из-за перенесенных болезней. Объяснить это можно реакцией организма на попадающий в него вирус, которая запускает защитные механизмы.
Очень часто подобные образования возникают на местах, где кожа подвергалась длительному травмированию:
- незаживающие укусы насекомых;
- не проходящие царапины, ссадины и т.д.
В микроранки попадает инфекция, начинается выработка меланина, что приводит к образованию невуса.
Кроме того, провоцируют появление родинок рентгеновские лучи и радиационное излучение.
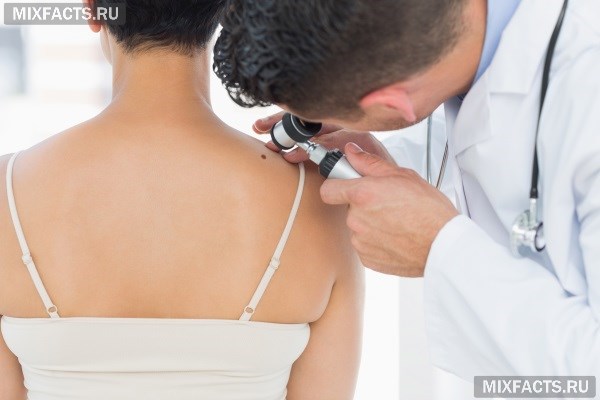
Родинки на теле: появляются от действия ультрафиолета, гормональных сбоев, инфекций и травм, заболеваний внутренних органов, наследственных факторов
Болезни внутренних органов
Некоторые нарушения в организме человека вызывают родинки на теле. Причины появления заключаются в:
- сбоях в работе толстой кишки;
- дерматологических заболеваниях;
- болезнях поджелудочной железы;
- нарушении липидного обмена.
Возраст как причина появления родинок
Вместе со старением человека на его теле появляется все больше родинок. Специалисты объясняют это тем, что таким образом организм защищается от изнашивания. В народе говорят о том, что обилие родинок – признак долголетия.
Наследственность
Из перечня причин появления родинок нельзя исключать генетическую предрасположенность. Дети зачастую перенимают от родителей особенности строения кожи и отличительные черты протекания некоторых процессов в организме.
Нетрадиционная медицина и появление родинок
Сторонники нетрадиционной медицины уверяют, что родинки появляются только там, где происходит всплеск внутренней энергии человека. Он направлен на то, чтобы устранить из организма концентрацию негативной энергии, которая вызывает воспаления и болезни. Данная версия в настоящее время не нашла научного подтверждения.
Когда нужно обратиться к врачу при наличии родинок?
Даже обилие родинок на теле не должно быть поводом для беспокойства. Невус – это лишь клетки эпителия с содержанием меланина, превышающим норму. Однако при некоторых обстоятельствах не следует затягивать с визитом к врачу. Среди них:
- покраснение родинки;
- опухание и уплотнение на месте невуса;
- боль или зуд родинки.
Как правило, перечисленные симптомы являются результатом случайного травмирования невуса. Чтобы этого не происходило в дальнейшем, родинку можно удалить, обратившись за консультацией к врачу-хирургу.
Профилактика родинок
Несколько простых правил помогут вам снизить риск появления новых родинок на теле и обезопасят от перерождения уже имеющихся в злокачественные образования:
- после пребывания в воде необходимо при помощи полотенца вытираться насухо. Преломляясь через капли воды, ультрафиолетовые лучи во много раз агрессивнее воздействуют на кожу;
- лучше всего исключить посещение пляжей и других открытых солнцу мест в период с 10 часов 30 минут утра до 16 часов вечера. Дневное солнце в это время очень активно;
- родинку нельзя подвергать травмированию (если же такое произошло, необходимо проконсультироваться со специалистом по вопросу удаления родинки);
- любые подозрения должны стать поводом для обращения к онкологу, но не для паники и самолечения.
Если внимательно относится ко всем перечисленным рекомендациям и своему здоровью, то можно избежать огромного количества неприятных последствий. Появление родинок не должно внушать страх. Вам должно быть интересно выяснить причину, чтобы минимизировать возможное вредное воздействие на организм неблагоприятных факторов.
Источник
Какие нужно сдавать анализы на гормоны при климаксе?
Климактерический синдром
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Примерно к 45 годам у женщины половые гормоны начинают сокращать менструальную функцию. Они застопоривают выработку элементов и веществ, проводящих циклические изменения в матке, эндометрии, а впоследствии и вовсе оканчивают репродуктивный возраст.
Отсутствие необходимого постоянства месячных происходит и при различных патологиях половых органов и эндокринной системы, требующих лечения, физическом истощении и беременности, поэтому не является всецело показателем прихода менопаузы.
Климакс диагностируется определением некоторых гормонов в крови. В этот период они должны иметь определенное количество и соотношение, отличающееся от прежнего. Профилактические исследования на гормоны при климаксе укажут на выбор терапии проявляющихся симптомов:
- Неожиданные приливы жара к верхней части туловища (плечи, грудь, лицо) от одного и даже до нескольких десятков раз в сутки.
- Навязчивая потливость, сопровождающаяся обильным выделением капель пота, и ознобом. Такие симптомы доставляют заметный дискомфорт. Потливость по ночам тянет за собой нервозный сон, который приводит к плохому самочувствию и утомляемости днем.
- Чувство тревоги, головные боли, нервозность, перепады настроения. Гормоны управляют эмоциями, варьируют настроение от воодушевленного до прямо противоположного — сломленного и понурого.
- Сухость влагалища, болезненные ощущения во время полового акта — нехватка эстрогена сказывается на эластичности стенок влагалища и количестве естественной смазки слизистых.
- Недержание мочи при резких движениях, кашле, смехе. Мышечные ткани утрачивают способность в обеспечении должного тонуса, в том числе мочевого пузыря.
- Остеопороз – заболевание, характеризующееся дегенеративными процессами в кости.
Анализы при климаксе
Определить, беспокоит ли женщину именно близость менопаузы, поможет гормональный анализ крови. В этот период доказательными считаются анализы на три женских половых гормона: на фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ ) и эстрадиол:
- ФСГ вырабатывается гипофизом, он отвечает за регуляцию синтеза эстрогенов в яичниках.
- Эстрадиол – активнейший половой гормон (производный холестерина), побуждает клетки эндометрия к активному росту, уменьшает сопротивление маточных сосудов на начальном этапе беременности, повышает в ней кровоток.
- ЛГ отвечает за несколько процессов в организме: формирование яйцеклетки, овуляцию, стимулирует образование желтого тела.
Сдав эти три анализа на гормоны, можно наверняка установить наличие менопаузы и подобрать заместительную гормональную терапию. При наличии показаний врач назначаются и другие исследования репродуктивной функции, анализы крови на гормоны щитовидной железы, биохимию, тестостерон, пролактин, прогестерон.
Если диагноз подтвердился, то могут быть назначены исследования для определения причины осложненного течения. Для этого проводится УЗИ щитовидки и органов малого таза. Сдается мазок на цитологию, проводят остеоденситометрию и маммографию.
Анализы и исследования могут проводиться и при нормальном самочувствии, так как этот период характеризуется серьезными изменениями. Они нередко приводят к болезням, которые лучше диагностировать как можно раньше.
Основные требования к сдаче крови на анализ
При первых симптомах климакса необходимо сдать кровь, чтобы определить причину угасания функции яичников и, как следствие, нарушение цикла менструации. Чтобы результаты анализов были максимально точны, нужно за несколько дней до процедуры исключить:
- физические нагрузки;
- употребление алкоголя и сигарет;
- прием лекарств;
- употребление крепкого чая и кофе;
- секса.
Кровь берут натощак в первой половине дня. Не сдается кровь во время менструации. При наступлении климакса особое внимание нужно уделить гормонам, о более точном их состоянии сможет рассказать анализ крови.
Когда сдавать
Гормональные анализы сдаются в определенный день менструального цикла, иначе результат не будет иметь смысла. Такие анализы, как ЛГ, ФСГ, эстрадиол, пролактин, а также гормоны щитовидной железы необходимо проходить на пятый-седьмой день. Последний прием пищи должен быть не ранее чем за 8-10 часов.
Другое дело – сдача крови на прогестерон. Этот анализ проводится только в середине второй половины менструального цикла. Его сдают натощак, на 22-й день. Если менструальная функция не сохранена, гормоны можно сдавать в любой день.
Нормы показателей
После 35 лет постепенно затормаживается функция яичников, происходят менее частые овуляции. Приблизительно к 45-50 годам она прекращается, уменьшается количество эстрогенов, что, в свою очередь, приводит к снижению уровня прогестерона. Снижение уровня женских половых гормонов приводит к тому, что активизируется гипофиз, вырабатываемый их гормон – ФСГ в крови повышается. Высокие уровни ФСГ повышают выработку ЛГ. Уровни этих гормонов полностью блокируют овуляцию, яичники постепенно утрачивают чувствительность к половым гормонам. Циклических изменений не происходит, прекращаются менструации.
Влияние гормонов при климаксе зависит от образа жизни, темперамента женщины, ее ежедневного питания, наследственности и заболеваний, но средние показатели зависят от результатов полученных анализов. Выраженность климактерического синдрома зависит от соотношения ФСГ и ЛГ в менопаузе, при низких цифрах (0,4-0,7 ) его проявление сильнее.
Эстрадиол – это один из самых активных гормонов, вырабатываемых в женском организме. Помимо производства яйцеклеток, он также отвечает за хорошее настроение и сон, состояние кожи и волос, снижает возможность возникновения атеросклероза. Уровень эстрадиола в крови существенно сказывается на самочувствии женщины, высокий его уровень положительно влияет на организм.
Неправильный образ жизни и вредные привычки, такие как курение, малоподвижный образ жизни, жирная, сладкая пища и чрезмерное употребление алкоголя, снижают уровень этого гормона. Низкое содержание эстрадиола негативно влияет на костную структуру и слизистую организма в результате возникают частые приливы и тахикардия. На эмоциональном фоне сказывается в виде депрессии, фригидности, апатии, сильной раздражительности, головных болях и хронической усталости.
Нормальное значение считается в пределах 6-82 нг/мл. Говоря о высоком уровне гормона (более 82 нг/мг), стоит отметить, что чрезмерное его увеличение свидетельствует о наличии в организме возможных отклонений: неправильной работы печени, доброкачественной опухоли в женских репродуктивных органах или же груди, проблем с щитовидкой, персистенции фолликула, эндометриозе, фолликулярной кисты яичника, ожирении. Это требует дополнительных исследований.
От стабильной работы эндокринной системы зависит состояние репродуктивной функции женщины. В период беременности заболевания щитовидной железы возникают часто, что связано с изменениями в организме женщины. Это касается и внутренней структуры, и уровня гормонального фона органа. Гормоны щитовидной железы при беременности оказывают влияние на формирование плода.
Список гормонов
Интенсивность работы щитовидного органа у беременной женщины в несколько раз выше. Происходит выделение большого количества гормонов Т3 (трийодтиронина) и Т4 (тироксина) для обеспечения нормального протекания беременности и развития ребенка. Этот процесс начинается уже в начале первого триместра.
Т3 и Т4 взаимосвязаны с тиреотропным гормоном (ТТГ), который влияет на концентрацию этих тиреоидов в щитовидной железе. Каждый из трех гормонов играет важную роль на всех сроках вынашивания ребенка. Любой дисбаланс в их взаимодействии может привести к возникновению патологий щитовидки при беременности, что повлияет на состояние матери и плода.
ТТГ
ТТГ — это тиреотропный гормон, который вырабатывается гипофизом. Реагируя на попадание тиреоидов в кровь, гипофиз вырабатывает тиреотропин в большем или меньшем количестве. При снижении уровня тиреоидов ТТГ через кровь начинает действовать на рецепторы, находящиеся в щитовидном органе, который усиливает производство Т3 и Т4. В результате ткани разрастаются и происходит увеличение щитовидной железы.
ТТГ в начале беременности бывает пониженным из-за выработки плацентой хорионического гонадотропина (ХГЧ), подавляющего тиреотропный гормон. Через 11-12 недель все изменяется: происходит снижение ХГЧ и повышение уровня тиреотропина. Показатель ТТГ на каждом сроке беременности свой.
Т3 и Т4
Роль таких гормональных структур, как Т3 и Т4, в развитии человеческого организма является главной. От них зависит рост и созревание тканей и клеток всех органов и систем. Трийодтиронин отвечает за баланс окислительного и восстановительного процесса в межклеточном пространстве, а тироксин дополнительно участвует в белковом обмене. Т4 более активен, чем Т3.
Йод служит главным элементом, участвующим в биосинтезе этих веществ. В первом триместре беременности растущий эмбрион снабжает йодом организм матери. Впоследствии у плода происходит дифференциация собственной щитовидной железы, которая продолжает потреблять йод из материнского источника.
Влияние гормонов на беременность
Нельзя при планировании беременности забывать о роли гормональных структур щитовидной железы. Изменения, которые происходят у женщин в период вынашивания ребенка, зависят от них. Биологически активные вещества оберегают материнский организм от стресса и помогают полноценному формированию плода.
Для беременности любой гормональный сбой опасен, так как грозит возникновением различных осложнений.
Анализы
Диагностика гормонов щитовидной железы рекомендуется обоим супругам, планирующим ребенка. С наступлением беременности женщина должна заботиться о состоянии эндокринной системы и гормональном фоне. Во время первого триместра или недели с первой по десятую это особенно важно, так как у ребенка щитовидный орган не работает. При малейших подозрениях на нарушение в работе железы будущие матери сдают кровь на гормоны.
В первую очередь, определяется концентрация ТТГ. Если она достигла предельных значений, то оценивается уровень свободных Т4 и Т3. Результаты исследуются, сравниваются с нормами, которые показывают разные значения, в зависимости от сроков беременности.
Норма гормонов
Самочувствие беременной женщины зависит от концентрации гормонов в щитовидной железе. Их нормальный уровень указывает на правильность протекания всех обменных процессов в организме. Но при вынашивании ребенка показатели нестабильны. Они могут колебаться по различным причинам. Происходит увеличение Т4, а ТТГ уменьшается. Но эти небольшие изменения считаются нормальными, не требующими какого-либо лечения.
Отклонение от нормы
Изменения в концентрации тиреоидов щитовидки приводят к повышению температуры, бессоннице, слабости, мышечным судорогам, скачкам артериального давления, сухости кожи, выпадению волос. При таких симптомах необходимо обратиться к врачу.
Если показатели ТТГ возросли, а Т3 и Т4 снизились, специалисты диагностируют гипертиреоз. Снижение уровня ТТГ и рост показателей Т4 свидетельствует о гипотиреозе (дефиците йода).
Отклонения от нормы могут привести к прерыванию беременности, преждевременным родам, отслойке плаценты, нарушениям в развитии плода.
Скачки артериального давления у беременных могут являться следствием проблем с щитовидной железой.
Как щитовидная железа влияет на зачатие ребенка? Читайте в следующей статье >>
Главные женские гормоны — эстроген и прогестерон
Эстроген и прогестерон нужны для нормальной жизнедеятельности женского организма. Недостаток этих гормонов приводит к различным заболеваниям, которые также могут затронуть мочеполовую систему. Важно знать: отсутствие прогестерона может привести к бесплодию. В связи с этим нужно обращать внимание на все сигналы вашего организма и вовремя начинать лечение. Гормоны — своеобразные химические посредники: они отвечают за работу органов и систем.
Исполняемые функции в организме
Их задача — обеспечивать полноценное функционирование нервной, вегетативной и мочеполовой систем. Организм постоянно вырабатывает определенное количество гормонов: их производят железы внутренней секреции (гипофиз, надпочечники, поджелудочная). Производство также проходит в печени и почечных тканях (некоторые вырабатываются в желудочно-кишечном тракте). Эстроген с прогестероном — важнейшие регуляторы женского организма. Эстрогены присутствуют в мужском организме. Прогестерон является женским гормоном, мужской организм его не вырабатывает. Эстрогены и прогестероны уравновешивают друг друга. Второй является своеобразным антагонистом. Если в женском организме имеется повышенное количество эстрогенов, прогестерон компенсирует негативные последствия, вызванные такой проблемой
Симптомы нехватки важных гормонов
- Нарушение менструального цикла: в этом случае возможны длительные задержки.
- Расстройство настроения. При гормональном дисбалансе женщина становится нервной, часто срывается на окружающих. Если вы заметили, что стали агрессивной и раздражительной, возможно, стоит обратиться к врачу!
- Увеличение массы тела вне зависимости от рациона.
- Постоянное чувство усталости. Однако когда вы ложитесь спать, уснуть становится трудно.
- Периодические головные боли.
- Выпадение волос. Это еще один симптом, на который нужно обратить внимание!

Эстрогены производятся в яичниках. Процесс начинается тогда, когда женщина достигает полового созревания. Полноценная выработка продолжается до наступления климакса. Эстрогены влияют на развитие женской фигуры, в частности, на увеличение молочных желез. Под влиянием данных гормонов матка растет до нормальных объемов. Главная функция — сформировать здоровый менструальный цикл, ведь именно он отвечает за зачатие, вынашивание и рождение ребенка.
Созревание яйцеклетки происходит в первую половину цикла. Эстрогены формируются в фолликулах. Созревание яйцеклетки происходит при воздействии гормонов, относящихся к гипофизу. После того, как яйцеклетка выйдет из яичника, фолликул заменится желтым телом. Образование эстрогена происходит в результате деятельности желтого тела. В период беременности гормоны помогают увеличить объем матки, вместе с этим растут грудные железы. Таким образом организм подготавливается к вынашиванию плода.
Причины гормонального дисбаланса:
- стрессы, переживания;
- нерациональное питание;
- вредные привычки;
- малоактивный образ жизни;
- избыточный вес;
- неполноценный сон;
- роды.

Роль прогестерона
С его участием формируется желтое тело, без которого также невозможен процесс беременности. Преимущественно он отвечает за вторую половину цикла. Если у женщины нет овуляции, желтого тела не образуется и прогестерон не вырабатывается. Важно знать, что он способен подавлять сокращение маточных мышц, тем самым уравновешивая влияние эстрогенов. Прогестерон выполняет еще одну важную задачу — он предупреждает невынашивание беременности. Посредством определенных реакций ткани молочных желез набухают, матка начинает не так активно сокращаться, и женщина готовится к беременности.
Прогестерон влияет на гормональный фон. Если организм активно производит эстроген, наблюдается недостаток прогестерона, это негативно влияет на возможность забеременеть. Эстроген и гормон прогестерон отвечают за функционирование половой системы. Если в организме нарушен баланс этих гормонов, женщина испытывает раздражительность. Некоторых представительниц слабого пола беспокоит бессонница. В климактерический период яичники вырабатывают мало эстрогена: из-за такой проблемы может случиться остеопороз.
Если органам и системам не хватает прогестерона, может повыситься давление, возможно ощущение тяжести в ногах, появление головных болей. Если вы замечаете неладное, надо обратиться к гинекологу. Специалист выявит истинную причину проблемы и в дальнейшем назначит лечение. Длительность терапии может составлять от нескольких недель до нескольких месяцев. Профилактика недуга включает своевременный осмотр у врача, соблюдение режима питания, отказ от вредных привычек. И самое главное — не занимайтесь самостоятельным подбором лекарств: это чревато плохими последствиями!
Источник

