Вирус папилломы человека кратко
Понятие вируса папилломы человека или ВПЧ включает в себя примерно 70 вирусов, которые вызывают развитие болезней разных органов. У каждого вируса есть порядковый номер, который говорит об уникальном ДНК вируса. Понять, что же представляет из себя ВПЧ поможет наша статья.
Кратко о вирусе папилломы человека
Вирус относится специалистами к заболеваниям, которые передаются при половом контакте. Заражение несёт контакт с повреждёнными слизистыми оболочками или кожными покровами, когда на них попадают выделения нездорового человека (к примеру, через полотенце). Возможна передача вируса от матери к ребёнку во время родов.
Кроме того, проблема способна проявиться при аутоинокуляции, то есть на фоне плохой гигиены во время эпиляции, бритья и тд. Происходит самозаражение. Но не исключается также бытовой путь (дело в том, что вирус долгое время может находиться во влажной тёплой среде). То есть посещение бассейна, общественного туалета, спортзала, бани или взаимодействие с предметами гигиены нездорового человека иногда является первоисточником заболевания.
Факторы развития Вирус папилломы человека
По словам врачей, больше половины людей во всём мире представляют собой носителей папилломавирусной инфекции. Как правило, вирус переходит к здоровому человеку от больного (хотя не списываются со счетов и другие варианты заражения, описанные выше). При этом в качестве дополнительных предрасполагающих явлений специалисты называют:
– плохую гигиену;
– частые аборты;
– слабость иммунной системы;
– злоупотребление спиртным;
– инфекции мочеполовой системы;
– постоянные воспаления половых органов.
Чаще всего с ВПЧ сталкиваются женщины в возрасте 20-45 лет, активные в сексуальном плане.
Симптоматика Вирус папилломы человека
Проявления рассматриваемого заболевания будут зависеть от обуславливающего фактора. Это означает, что общая для всех клиническая картина недуга отсутствует.
Но можно выделить самые диагностируемые симптомы, такие как бородавки (на ступнях, ладонях или половых органах, во рту), дискомфортные ощущения во время секса, раздражение кожи гениталий, небольшой зуд и покраснение в области поражения.
Влагалище, шейка матки и мочевой пузырь вовлекаются в более серьёзных случаях, причём риск развития рака матки, влагалища, вульвы у женщин достаточно высок, в то время как онкология у мужчин на фоне папилломавирусной инфекции встречается редко.
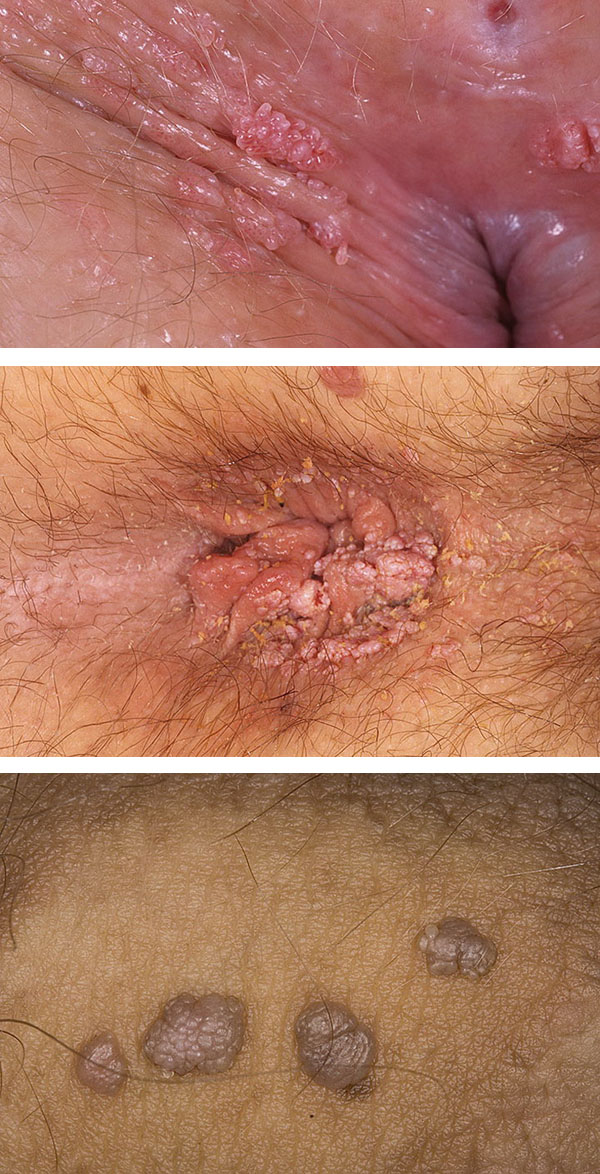
Стоит также отметить, что инфекция высокой онкогенности у представительниц слабого пола проявляется, в основном, кондиломами. Образования имеют неровные края и напоминают бородавки, наблюдаются в промежности, на анусе или во влагалище. У некоторых кондиломы — это пузырьки с жидкостью, во время своего разрыва выделяющие неприятный запах.
У мужчин симптомы ВПЧ вообще могут отсутствовать, хотя соответствующие образования кроме промежности не исключены на коже мошонки или слизистой оболочке, стволе и головке члена. Бородавки иногда сгруппированы, но не провоцируют неприятные ощущения (жжение или зуд могут проявиться только на момент совершения полового акта).
Важно. На фоне самостоятельного или поздно начатого лечения существует вероятность запуска осложнений, наиболее опасным из которых является онкология.
Типы Вирус папилломы человека
Так как вирусов в группу ВПЧ входит много, в зависимости от типа вируса развиваются те или иные аномалии.
1) Бородавки, то есть безболезненные образования, округлые и выпуклые по форме, плотные, по цвету такие же как кожа вокруг. Они могут формироваться на подошвах и других частях тела. Провоцируются ВПЧ 1 и 4 типа.
2) Остроконечные кондиломы или бородавки в виде небольших выпуклых новообразований с неровными краями на слизистых и коже половых органов (головка с крайней плотью для мужчин и половые губы для женщин). Кроме того, появиться кондиломы могут в мочевом пузыре с уретрой, шейкой матки, влагалищем, на коже вокруг ануса, во рту. Провоцируют проблему 6 и 11 типы ВПЧ.
3) Овеноидный папулёз или высыпания наподобие бляшек, по цвету желтоватые, розовые или белые. Могут появиться на коже гениталий (женские половые губы, головка члена мужчин). Приводят к развитию болезни вирусы 16,18, 31 и 33 типа.
4) Болезни Боуэна даёт о себе знать видимыми на половом члене приподнятыми влажными бархатистыми бляшками красного цвета с чёткими краями. Связан недуг с ВПЧ 16,18,31,33,35,45 типов.
5) Цервикальная интраэпителиальная неоплазия, представляющая собой предраковое состояние шейки матки, вызываемое вирусами 16 и 18 типов. Болезнь проходит три стадии, причём последняя – рак шейки матки (злокачественное онкологическое заболевание, влекомое ВПЧ 16,18, 31,33,35 и 39 типов). Опасность здесь в том, что яркие симптомы дают о себе знать только на последней стадии, когда лечиться становится сложнее.
Как определяется папилломавирусная инфекция?
Специалист начинает с осмотра кожи со слизистыми, где есть бородавки с остроконечными кондиломами. У женщин осматривается влагалище и шейка матки с помощью зеркал, проводится анализ материала со слизистых оболочек шейки матки и шеечного канала. Кроме того, может понадобиться кусочек тканей шейки матки для биопсии, чтобы определить, нет ли раковых опухолей.
А благодаря полимеразной цепной реакции можно установить ДНК вируса. Правда, этот метод иногда даёт ложноположительные результаты. Более точен Digene-тест, который обнаруживает вирус, определяет его тип по ДНК с его способностью провоцировать рак. В целом принципы выявления недуга у представителей обоих полов почти аналогичны, только осмотр в случае с мужчинами осуществляет уролог.
Как лечится Вирус папилломы человека?
Тактика лечения выбирается в зависимости от типа вируса и заболевания, которое он вызвал. Цель – справиться с вирусной инфекцией, при этом следует помнить, что ВПЧ остаётся в организме, так как на данный момент способа, способного полностью уничтожить вирус, не существует (если только речь не идёт о ранней стадии заболевания).
В целом борьба с ВПЧ в рамках комплексной терапии подразумевает, прежде всего, удаление образований (бородавок или кондилом), а также приём лекарств для предупреждения новой вспышки недуга и для укрепления иммунитета. Если присутствуют злокачественная опухоль, либо инфекция, передающаяся половым путём, в курс включают препараты, устраняющие проблему-спутницу.
Специалисты могут назначить:
– виферон в виде свечей или мази, которые часто рекомендуется женщинам на 6-8 дней — содержит рекомбинантный, человеческий альфа2-интерферон, благодаря чему даёт хороший эффект;
– галавит в форме раствора, таблеток и свечей является универсальным средством, хорошо работает как иммунмодулятор и противовирусное, нередко используется при наличии онкогенных штаммов ВПЧ (16, 18), но лекарство не подходит беременным и кормящим женщинам;
– гроприносин (аналог изопринозин) стимулирует выработку лимфоцитов, иммуноглобулина, а также индукцию альфа- и гамма-интерферона, угнетая заболевание и предупреждая рецидив;
– ликопид своим действием напоминает вакцину, укрепляет иммунитет и применяется сублингвально;
– панавир содержит выделенные из побегов картофеля полисахариды — гель позволяет организму лучше противостоять инфекциям, свести на нет признаки папиллом и воспаления;
– циклоферон выпускается как линимент, таблетки или раствор, модулирует иммунитет, может использоваться перорально и местно, либо как инъекция.
Дополнительно при необходимости прописывают, например, гель Aldara, бальзам Papillock, комплекс Папилайт, оксолиновую мазь.
Кроме того, существуют такие пути удаления остроконечных кондилом, как:
– криокоагуляция или их прижигание жидким азотом раз в 7 дней на протяжении 2-3 недель (образования в шейке матки или во влагалище данным способом не устраняют);
– лазерное удаление особенно уместно при наличии новообразований во влагалище, в мочеиспускательном канале или при рецидиве недуга;
– прижигание кератолитиками, то есть кислотой (трихлоуксусной и дихлоруксусной) — курс лечения точно такой же, как в вышеописанном случае;
– электрокоагуляция, когда формирования сводят на нет за счёт применения высокочастотного электрического тока;
– хирургия, то есть вырезание кондилом скальпелем, ножницами под местной анестезией (сегодня данный метод практикуют не так часто, как указанные в предыдущих пунктах).
Во избежание повторного проявления болезни специалисты советуют использовать противовирусные препараты с укрепляющими иммунитет средствами, к прмиеру, изопринозин, интерферон, амиксин, циклофероне подофиллине и др.
Народные средства при ВПЧ
Самолечение или позднее обращение к врачу могут обернуться необратимыми последствиями (раком и не только), поэтому первые признаки недуга — это повод как можно скорее начать борьбу с ним. Однако при одобрении специалиста и лёгкой форме ВПЧ дома можно помочь своему организму, применяя средства растительного происхождения и тд. Предлагаем ознакомиться с наиболее распространёнными рецептами.
1. Касторовое масло в сочетании с пищевой содой (1 к 1) в виде кашицы утром и вечером наносят на наросты, затем прикрывают повязкой. Масло благодаря ретиноидам в своём составе регенерируют кожу. Также этим средством можно просто смазывать образования до их исчезновения.
2. Яблочным уксусом и мукой покрывают только бородавки на руках, причём здоровую кожу вокруг них лучше смазать кремом. Необходимо дождаться высыхания состава и смыть его. Эффект после процедуры, сопровождающейся небольшим жжением, виден примерно через 7 дней.
3. Измельчённая и высушенная яичная скорлупа закрепляется на наростах пластырем, повязкой и тд раз в два-три дня. А сырой белок подходит для смазывания образований 3-4 раза в течение дня.
4. Кондиломы в области половых органов можно попробовать убрать с помощью сырого проросшего клубня картофеля, так как он включает в себя полезный в данном случае соланин. Примерно 30 дней рекомендуется прикладывать к зонам поражения картофельные пластинки вместе со шкуркой.
5. В небольшие бородавки можно втирать 2-3 раза в сутки свежий сок чеснока или лука. Как вариант, чеснок перемешивают с мёдом в произвольном количестве и покрывают смесью кондиломы или бородавки на час-два. Процедура должна осуществляться неделю два раза в день (курс можно повторить через 3-4 дня).
6. Масла облепихи, туи, чайного дерева и другие разбавляют касторовым маслом (1 капля на чайную ложку). Смесь втирают (на ватной палочке) в нарост дважды в день.
7. Прикладывать можно и разрезанную пополам спелую ягоду рябины, а на ночь не помешает поместить под повязку ягодную кашицу. Благодаря органическим кислотам наросты должны уменьшиться на восьмой день. Кстати, в качестве альтернативы не помешает использовать или других цитрусовых.
8. А если взять сок лимона, перекись водорода и яблочный уксус в одинаковом количестве, получится агрессивная, но действенная смесь для нанесения 2-3 раза в течение суток. Кроме того, лимонный сок (1 ч.л) хорошо зарекомендовал себя как компонент смеси из йода и нашатырного спирта (по 6 капель), а также сока луковицы.
9. Мазь из прострела лугового готовится из сырья (100 г) и сметаны (желательно домашней, взятой в количестве 500 мл). Как только состав отстоится 3 дня в тёмном прохладном месте, можно обрабатывать им болячки от 2 раз в день.
10. Как вариант, бородавки и другие образования при ВПЧ прижигают соком чистотела. Его следует наносить каждые 15 минут.
11. Ядра грецких орехов (20 шт) заливают спиртом или водкой (250 мл), чтобы дать составу настояться перед применением примерно 7 дней. Орехи должны помочь в излечении за счёт включённых в них дубильных веществ, аминокислот, минералов и витаминов.
Для приёма внутрь и укрепления защитных сил организма рекомендуется приготовить:
– хвойный отвар — измельчённое сырьё (1 ст.л) заливается кипятком (1 стакан) и варится 20 минут на слабом огне, затем процеживается и в остывшем виде употребляется перед едой (можно дополнить мёдом по вкусу);
– чай из смеси пихты, полыни, трифоля, крапивы, чабреца, шалфея, сушеницы, бессмертника;
– отвар на основе луковой шелухи — в пропорции 1:10 шелуху следует кипятить в воде, чтобы принимать по чайной ложке 5-6 раз в день вместе с мёдом в качестве подсластителя;
– питьё из полыни, в которой есть янтарная, яблочная и аскорбиновая кислоты — семена погружают в оливковое масло, коньяк или спирт и настаивают состав 3 дня для последующего процеживания и приёма внутрь по 5-6 капель в день до исчезновения наростов.
Папилломы, кондиломы, бородавки
Источник
К настоящему времени выявлено около 100 типов вируса папилломы человека (ВПЧ). Обитая на коже и слизистых оболочках, папилломавирусная инфекция (ПВИ) способна вызывать доброкачественные новообразования и трансформацию клеток эпителия в злокачественные формы. Она признана одной из самых распространенных инфекций, способных передаваться половым путем, и выявлена у 30,3% населения европейской зоны России.

Как передается папилломавирусная инфекция и каковы факторы риска
Максимальная частота инфицирования приходится на наиболее активный в сексуальном отношении возраст (15-30 лет) и составляет среди женщин 17, 6-20, 8%, причем ее рост прямо пропорционален числу половых партнеров у них. Особое внимание к результатам исследования на вирус папилломы человека в гинекологии объясняется тем, что:
- 70% женщин через 3 года, считая от начала сексуальной жизни, заражены ПВИ;
- возможно заражение ребенка от матери во время родов;
- в числе всех онкологических болезней женщин 12% связаны с ВПЧ;
- хотя после 30 лет показатель заболеваемости этой ПВИ снижается (8,5-10%), зато возрастает частота дисплазий и раков шейки матки;
- почти во всех случаях плоскоклеточного рака шейки маткив исследуемом материале обнаруживаются ДНК этого вируса; по распространенности среди женщин до 45-летнего возраста рак шейки в числе злокачественных опухолей находится на втором месте (после рака молочной железы);
В связи с этим вакцинация против ВПЧ приобретает особое значение.
«Входными воротами» для возбудителя болезни служат даже незначительные механические повреждения и воспалительные процессы слизистых оболочек или кожи, опрелости, мацерация кожи при выделениях из влагалища, уретры, при скоплении смегмы в препуциальном мешке. Источником заражения служат больные люди или вирусоносители без клинических проявлений.
Заражение в большинстве случаев происходит половым путем, но возможно и в результате непосредственного контакта с больным или вирусоносителем (рукопожатие и др.), реже — посредством общего пользования предметами гигиены, через воздух или воду в спортзале, бане, бассейне. Возможно и инфицирование медицинских работников от дыма, возникающего при лечении методом лазерной деструкции или диатермокоагуляции кондилом, а также нередко происходит и самозаражение во время эпиляции, бритья, «обкусывания» ногтей, расчесывания кожи.
Основными факторами риска, способствующими проявлению или/и обострению заболевания, являются:
- Сниженная иммунологическая реактивность организма при сопутствующих заболеваниях внутренних органов, гиповитаминозе, курении и алкоголизме, лечении цитостатическими средствами, при иммунных заболеваниях.
- Сопутствующие, преимущественно инфекционные заболевания, особенно передающиеся при сексуальных контактах (гонорея, хламидиоз, цитомегаловирус и микоплазма, трихомониаз, бактериальный вагиноз и др.).
- Раннее начало половых контактов и большое число партнеров; сексуальный контакт с женщинами, страдающими генитальным или перианальным кондиломатозом, раком шейки матки.
- Гормональный дисбаланс, особенно при сахарном диабете, приеме глюкокортикоидов, а также состояния дисбиоза.
- Медицинские процедуры и манипуляции, особенно введение и извлечение внутриматочной спирали, инструментальный аборт и диагностическое выскабливание.
Симптомы папилломавирусной инфекции
Краткая информация о ВПЧ
С момента попадания возбудителя в организм до первых проявлений заболевания (инкубационный период) проходит в среднем 3 месяца (от 3-х недель до одного года). На начальной стадии, при отсутствии благоприятных условий для развития вируса в организме, возможно носительство ПВИ без заболевания. В противном случае он встраивается в генные структуры клеток, что приводит к появлению симптоматики.
Все клинические проявления объединены в 3 группы:
- Поражения кожи — обычные, плоские, подошвенные, некоторые другие виды бородавок и небородавчатые поражения.
- Поражения слизистых оболочек половых органов — различные типы кондилом, карцинома и некондиломатозные поражения.
- Поражения других слизистых оболочек — гортани, языка, пищевода, прямой кишки, бронхов, конъюнктивы и т. д.
В среднем в 99,5% всех случаев плоскоклеточного рака шейки матки обнаруживаются ДНК возбудителя папилломы человека. Проявления и лечение папилломавирусной инфекции во многом зависят от типа вируса. Наиболее распространенными и опасными в плане ассоциации с онкологическими формами поражения покровного эпителия слизистой оболочки гениталий являются около 35 типов.
Все виды возбудителей классифицируются по степени риска вызываемой ими злокачественной трансформации клеток. Основные из них:
- низкая степень онкогенности — 6 и 11 типы вируса, вызывающие развитие множественных кондилом в области мочеполовых органов и на коже вокруг заднепроходного отверстия, или ануса (перианальные кондиломы), а также дисплазию эпителиальных клеток шейки матки легкой степени; на их долю приходится в среднем до 90% случаев кондиломатоза;
- средней степени онкогенного риска — 31, 33 и 35;
- высокой степени онкогенного риска — 16 и 18, которые обнаруживаются в 50-80% образцов ткани из шейки матки при умеренной дисплазии плоского эпителия и в 90% рака, расположенного в поверхностных слоях тканей (неинвазивный рак, непрорастающий вглубь тканей).
Клиническая картина
В соответствии с клинико-морфологической картиной, инфекция в области ануса и гениталий проявляется кондиломами различных видов — остроконечными, сосочковыми с наружным ростом, внутриэпителиальными (рост внутрь эпителиального слоя), гигантской кондиломой Бушке-Левенштейна, являющейся разновидностью остроконечной кондиломы, но с наружным и внутриэпителиальным ростом одновременно, и похожей на раковую опухоль.
В зависимости от проявлений и характера течения, различают три формы ПВИ:
- Латентную, или скрытую (бессимптомную) при которой происходит, невидимое при обычном осмотре и морфологическом исследовании, интенсивное размножение пораженных клеток эпителия с мутантной (измененной) ДНК. Чаще оно обнаруживается в результате лабораторного исследования шейки матки, реже — влагалища.
- Субклиническую, характерную отсутствием или минимальным количеством клинических симптомов и гистологических изменений в инфицированной ткани при наличии в ней элементов ДНК вируса.
- Клиническую, или манифестную.
Папилломавирусная инфекция в большинстве случаев существует в виде латентной и субклинической форм. Манифестация заболевания возникает под влиянием провоцирующих факторов, или факторов риска.
Субклиническая форма проявляется плоскими элементами небольших размеров, часто визуально незаметными. После проведения пробы с 3% уксусной кислотой (обрабатывается «подозрительный» участок) на коже появляются плоские мелкие бородавки. Симптоматически они обычно ничем себя не проявляют, но иногда могут сопровождаться зудом, а при локализации во влагалище и в цервикальной зоне — провоцируют кровоточивость во время и после полового акта, выделения из влагалища.
Клиническая форма представлена преимущественно высыпаниями различных видов в области гениталий, симптомы которых зависят от участка расположения, типа и размера элементов. Условно различают следующие типы бородавок:
- Остроконечные, представляющие собой выпячивания пальцеобразной формы, на поверхности которых имеется сосудистый «рисунок» в виде петель или точечных пятен. Они локализуются преимущественно на участках трения при половом акте — в области уздечки малых половых губ, у входа и в самом влагалище, на больших и малых половых губах, клиторе, девственной плеве, на шейке матки, в области промежности, на лобке, вокруг заднепроходного отверстия и в самых нижних отделах прямой кишки, на слизистой оболочке мочеиспускательного канала в виде кольца вокруг наружного отверстия (в 4-8%). При более глубоком поражении уретры возникает упорно протекающий уретрит с соответствующими симптомами, плохо поддающийся лечению.
- Папиллярные — гладкие непигментированные или пигментированные элементы без ножки округлой формы, несколько возвышающиеся над поверхностью. Они расположенные на коже наружных половых органов.
- Папулообразные. Для них характерны пигментация, отсутствие «пальцевых» выпячиваний, свойственных остроконечным бородавкам, и избыточный роговой слой эпителия (гипрекератоз). Локализация — мошонка, кожа тела полового члена и наружная поверхность крайней плоти, венечная борозда полового члена, боковая поверхность женских наружных половых органов, кожа вокруг ануса и промежность.
- Кератотические — утолщенные элементы, которые возвышаются над поверхностью избыточно сухой кожи больших половых губ. От этих образований происходит легкое инфицирование полового партнера.
- Бородавки по типу пятен — располагаются на слизистых оболочках в виде пятен неинтенсивного розовато-красного, красновато-коричневого или серовато-белого цвета.

Остроконечные генитальные кондиломы
Динамика и симптомы остроконечных кондилом
Остроконечные кондиломы с экзофитным типом роста (не внутрь тканей, а наружу) являются классической формой. Вначале своего развития они представляют собой ограниченные сосочки в виде маленьких узелков. Их цвет не отличается от окраски слизистой оболочки или кожи, на которых они располагаются. Постепенно увеличиваясь, сосочки приобретают вид нитевидных разрастаний значительных размеров и внешне похожи на цветную капусту или петушиный гребень.
Между сосочками появляется выпот межклеточной жидкости. Поверхность разрастаний становится влажной и блестящей, возникает отечность тканей, мацерация, присоединяются болезненность и неприятный запах. В период прогрессирования в центре каждой папилломы видны кровеносные сосуды, в отличие от элементов с обратным развитием. Нередко происходит изъязвление разрастаний с присоединением вторичной инфекции. На стадии регресса сосочки становятся сглаженными, даже бархатистыми, за счет утолщения слоя рогового эпителия.
У беременных происходит очень быстрый рост остроконечных бородавок в результате физиологического снижения иммунитета и столь же быстрый их самопроизвольный регресс после родов. Во время разрастания кондиломы могут даже закрывать родовые пути.
Диагностические методы
В целях диагностики, кроме обычного осмотра пациента, проводятся расширенная кольпоскопия, гистологическое и цитологическое исследования материала, взятого посредством биопсии. Обязательно проводятся анализы на наличие других инфекционных возбудителей, передающихся половым путем.
Большое значение для дифференциальной диагностики имеют анализы на папилломавирусную инфекцию, проведенные методами ПЦР (полимеразная цепная реакция) и ПЦР с идентификацией отдельных типов ВПЧ. Кроме того, проводятся анализы на определение онкобелков E6 и E7 в материале, взятом из цервикального канала, иммунофлюоресцентным методом, что позволяет дифференцировать носительство и начинающуюся трансформацию пораженных клеток ткани в злокачественные.
Как лечить папилломавирусную инфекцию
Основными принципами лечения являются:
- Устранение факторов риска, снижающих иммунную защиту организма.
- Подавление возбудителя заболевания и устранение условий, необходимых для его существования.
- Коррекция местного и общего иммунитета, включая вакцинацию.
Наиболее перспективным методом является вакцинация против папилломавирусной инфекции, позволяющая осуществлять не только профилактику, но и лечение уже возникших ее проявлений. Вакцинация осуществляется рекомбинантными вакцинами, эффект которых направлен против возбудителей заболевания с высоким онкогенным риском за счет подавления активности онкобелков E6 иE7 и увеличения активности клеточных белков p53 и Rb-105.
С этой целью применяются вакцины:
- «Гардасил» — в виде суспензии для внутримышечных инъекций. Ее эффект направлен на выработку в организме специфических антител против белков ВПЧ типов 6, 11, 16 и 18;
- «Церварикс» — суспензия для внутримышечного введения против белков ВПЧ типов 16 и 18.
Комбинированное лечебное воздействие сочетает в себе деструктивные и химические методы, а также использование иммуномодуляторов и неспецифических противовирусных средств.
К деструктивным аппаратным методам относятся криодеструкция и электродеструкция, радиоволновое удаление кондилом, плазменная коагуляция и лазерная терапия. Химические деструктивные препараты для лечения папилломавирусной инфекции — это Трихлорацетат (80-90%), Подофиллотоксин (спиртовой раствор или крем 5%), 5-фторурациловый 5% крем, «Вартек» (раствор), «Колхамин» (мазь), «Солкодерм» (раствор) и др.
Неспецифические противовирусные средства: лейкоцитарный и фибробластный интерфероны, «Циклоферон», «Интрон-А»,«Лейкинферон», «Неовир», «Алломедин» (гель) и др. Иммуномодулирующие препараты: «Иммуномакс», «Панавир», «Ликопид», «Изонопринозин», «Деринат», «Глутоксим», «Гепон», «Амиксин», «Эпиген-интим» и др.
Папилломавирусная инфекция представляет собой актуальную медико-социальную и экономическую проблему, в связи со значительным ростом заболеваемости, высокой контагиозностью, снижением репродуктивного здоровья и опасностью роста числа онкологических заболеваний, вызываемых этой инфекцией.
Источник
