Угревая сыпь и аллергия

Нередко при аллергии прыщи появляются в области лица, а также на любой другой части тела. Но в сравнении с обычным воспалением такое состояние характеризуется, помимо высыпаний, появлением зуда, отшелушивания кожи, отека в тканях. Лечить подобную сыпь нужно только под врачебным контролем. 
Характерные особенности высыпаний по телу на фоне аллергии
Чтобы справиться аллергией, необходимо выявить источник, ставший причиной её возникновения. С помощью анализов и аллерготестов можно определиться с фактором, вызвавшим образование сыпи по телу.
Аллергические прыщи могут появиться под влиянием субстанций, в которых содержатся раздражители, на конкретную область тела либо слизистые, органы дыхания или систему пищеварения. Понять, что признаки указывают именно на развитие аллергии, можно по сопутствующей симптоматике, проявляющейся в виде:
- Отёчности и гиперемии кожных покровов. В результате проблемная зона покрывается высыпаниями красного цвета.
- Маленьких бугорков, которые сопровождаются сильным зудом. Но специалисты не советуют их чесать, так как это может стать причиной инфицирования. В итоге водянистое содержимое в пузырьках приобретает гнойный характер.
- Водянистых прыщей, которые через некоторое время способны самостоятельно вскрываться и покрываться корочкой. Благодаря этому состояние кожных покровов меняется в отрицательную сторону.
- Шелушения, образующегося на фоне сыпи, которое сопровождается сильным зудом.
- В детском возрасте чаще всего проявляется аллергия в виде прыщей на лице. Хотя в некоторых случаях высыпания распространяются и на другие области тела. Избавляться от признаков патологии нужно в короткое время, так как малыши все время пытаются почесать пораженные участки кожи.
В случае, когда выбранная терапия оказывается неверной, существует опасность инфицирования организма. Подобное лечение чревато различными последствиями.
У взрослого человека прыщи от аллергии чаще всего проявляются:
- в области лица – самые проблемные зоны это щёки и подбородок;
- лоб покрывается сыпью достаточно редко, главный источник такого явления – изменения в гормональном фоне;
- в некоторых случаях высыпания распространяются на руки или ноги.
Зачастую аллергические прыщи на теле появляются при употреблении в пищу:
- орехов;
- молочной продукции;
- куриных яиц;
- апельсинов, лимонов, прочих цитрусовых;
- морепродуктов.
Для более точного определения причины появления высыпаний по телу нужно сдать кровь для лабораторного исследования.
Факторы, провоцирующие возникновение аллергической сыпи в области лица
Аллергические высыпания на кожных покровах в области лица проявляются как ответ организма на влияние внешних либо внутренних раздражителей. Это могут быть красные пятна, пузырьки, лопающиеся и оставляющие на коже язвы мокнущего характера.Возникновение сыпи происходит спустя пару минут после соприкосновения с аллергеном, а иногда на протяжении следующих 2 суток. От того, насколько выражена аллергия, зависит появление отечности, пигментных пятен или признаков дерматита на фоне высыпаний.
Самым рискованным считают состояние, когда аллергическая сыпь проявляется в сопровождении отёка на лице, губах, вокруг глаз, а также распирающего чувства под кожей. Подобные симптомы являются свидетельством формирования отёка Квинке, способного привести к асфиксии.

Аллергические проявления в виде прыщей на лице у взрослого
Спровоцировать появление сыпи на лице при аллергии способны такие источники:
- расстройство функционирования нервной системы, продолжительное стрессовое состояние;
- влияние аллергенных веществ: пыльцы трав и деревьев, шерсти домашних животных, плесневых грибков, пылевых клещей, бытовой и книжной пыли;
- лечение лекарственными препаратами, к действующим ингредиентам которых у пациента наблюдается наличие персональной непереносимости, нередко аллергическая реакция развивается на применение антибактериальных средств;
- влияние солнечного облучения;
- повышенное потоотделение: в подобной ситуации причина образования сыпи на коже лица кроется в таком редком явлении, как реакция организма на пот;
- яды и секреты насекомых, проникающих в подкожную клетчатку и на кожные покровы;
- длительное воздействие холода на кожу, нахождение на морозном воздухе;
- использование в пищу продуктов, являющихся аллергенами (их список был приведен выше);
- врожденная склонность к кожной аллергии.
Раздражители способны попадать в организм орально (сквозь ротовую полость), при контакте с кожными покровами или парентеральным путем (при постановке уколов). Кроме того, аллергические прыщи на коже лица могут проявиться при наличии экземы, нейродермита, контактного дерматита.
Чтобы точно выяснить первопричину возникновения высыпаний при аллергии, нужно пройти соответствующие исследования, назначенные лечащим врачом.
Почему появляется аллергическая сыпь на руках
Реакция организма в качестве высыпаний на руках способна развиться как у взрослого, так и у ребёнка. Причиной такой аллергии не всегда являются внутренние патологии. Иногда источник проблемы кроется в:
- Контакте с моющими препаратами. Изготовители, чтобы улучшить качество продукции, используют в ней в значительном объёме химические вещества, которые способны навредить эпидерме. Чем более чувствительными являются кожные покровы, тем ярче выражается воспалительный процесс. В наиболее тяжелых случаях кроме высыпаний возможно появление трещин, постоянного зуда, болезненных ощущений во время разгибания пальцев.
- Употребление некоторых продуктов питания, о которых говорилось ранее.
- Перемене климата, которая негативно отражается на работе эндокринной системы. В результате отмечается возникновение мелких прыщей, сухости и гиперемии на руках при снижении температуры воздуха либо продолжительном пребывании на солнце.
Причины появления сыпи на стопах
Под влиянием некоторых факторов аллергические прыщи могут появиться и в области стоп. Подобное явление возможно при:
- ношении обуви низкого качества;
- укусах насекомых в теплое время года;
- использовании синтетических предметов одежды;
- влиянии пыльцы травяных растений;
- перепадах температуры, к примеру, при купании в холодном водоеме при жаркой температуре воздуха закупориваются поры;
- употреблении в пищу красных овощей и фруктов, яиц, шоколада, цитрусовых;
- влиянии пылевых клещей;
- использовании во время влажной уборки химических средств, содержащих фосфаты;
- применении некоторых лекарств;
- стрессе и врожденной предрасположенности;
- ослабленной иммунной системе.
Под действием названных выше причин может появиться сыпь как в области ступней, так и лица, спины, живота и локтей.
Причины появления аллергической сыпи на подбородке
Высыпания по телу в разной форме указывают на развитие конкретных проблем в организме. Справиться с проблемой посредством косметических препаратов возможно, хотя без медикаментозной терапии заболевание появится повторно. В области подбородка прыщи могут появиться при:
- предменструальном синдроме;
- эндокринных патологиях;
- беременности;
- подростковых изменениях в организме;
- контактном дерматите;
- злоупотреблении косметическими средствами;
- заболеваниях кишечника.
Причины появления прыщей в поясничной области
Причина возникновения аллергических высыпаний в области поясницы кроются в:
- цветении растений;
- использовании медикаментозных и косметических средств;
- генетической склонности;
- употреблении некоторых продуктов питания;
- недостаточной личной гигиене при высоком выделении пота.
Воспалительный процесс в этом случае проявляется как лёгкая форма (контактный дерматит), либо тяжёлая (аллергический дерматит). При любой из разновидностей на фоне прыщей появляется шелушение, зуд и гиперемия кожи. В более тяжелых случаях задействована нервная система – отмечается повышение температуры, появление озноба и чувства тревоги.
Причины появления сыпи в области коленных суставов
Подобная форма проявления аллергической реакции является специфическим воспалением. Кроме всем известных причин, такую сыпь могут спровоцировать такие состояния:
- псориаз;
- микоз;
- инфекция, попавшая в рану во время травмы.
Иногда аллергические прыщи в области колена сопровождаются зудом, а почти всегда отмечается гиперемия кожи и легкая отёчность пораженного участка.
Диагностика
Если появилась сыпь на теле, требуется консультация аллерголога для назначения необходимых исследований. Если появились подозрения, что прыщи имеют аллергическую природу, требуется сдача крови на клинику и биохимию, а также аллерготест. В процессе этой манипуляции на кожные покровы наносят разные раздражители и прокалывают их на глубину максимум 1 мм. На протяжении 20 минут ведется наблюдение за ответом кожных покровов на введенный аллерген.
Помимо этого, проводится тестирование на наличие некоторых иммуноглобулинов: изначально определяется группа раздражителей, а потом – наличие чувствительности к её компонентам по отдельности.
Способы терапии высыпаний по лицу и телу при аллергии
Аллергические высыпания требуют медикаментозного лечения, а именно — применения пероральных и наружных препаратов. Кроме того, могут быть использованы народные средства, позволяющие избавиться от сыпи на коже. Но такое лечение возможно лишь при разрешении специалиста.
Медикаментозное лечение
Терапия высыпаний на фоне аллергии подразумевает применение лекарств, воздействующих именно на первопричину проблемы, а также способных справиться с признаками патологии. 
С этой целью применяют антигистаминные препараты для перорального использования. Они неплохо борются с аллергической симптоматикой. В этом случае может быть назначен приём:
- Тавегила;
- Фенистила;
- Зодака;
- Супрастина;
- Цетиризина;
- Диазолина;
- Кларитина.
При отсутствии в качестве сопутствующей патологии инфицирования назначается использование гормональных мазей – Адвантана, Синафлана. Из негормональных препаратов, подавляющих аллергию, может быть прописано применение Редавита, Солкосерила, Фенистил геля. Кроме того при высыпаниях на фоне аллергии врачи советуют пользоваться мазями на основе антибиотиков: Фуницидом, Левомеколем.
В случае определения в качестве причины аллергии продуктов питания, помимо антигистаминных средств, назначают сорбенты с целью снижения количества раздражителей в организме. В этом случае врач может выписать Смекту или Полисорб.
Чтобы предупредить развитие бактериальной инфекции или в том случае, когда оно уже произошло, назначается антибактериальное лечение. В подобной ситуации проводится обработка кожи посредством 3% пероксида водорода, водного раствора Хлоргексидина.
Если на фоне аллергического высыпания развивается ринит либо конъюнктивит, назначается применение назальных или глазных противоаллергических препаратов.
Народная медицина
В качестве дополнения к медикаментам можно пользоваться народными средствами для наружной обработки и внутреннего употребления. Самые действенные в этой ситуации такие снадобья:
- Крапивные листья (10 грамм) свежие или высушенные нужно залить стаканом горячей воды, настоять в течение 2 часов и отфильтровать. Принимается настой перорально ежедневно по 125 мл.
- В равных пропорциях (по 1 ст. ложке) берется душица, череда и календула. К смеси добавляется 1 л горячей воды, варится на медленном огне 15 минут. Потом фильтруется и остужается. Используется средство для постановки компрессов на проблемную зону. Продолжительность процедуры 10-15 минут, кратность выполнения 2 раза в сутки.
- В емкость положить лавровый лист (5-6 штук), добавить 250 мл горячей воды, довести до кипения и варить на протяжении 20 минут. Остудить и процедить. Полученная жидкость используется для протирания проблемных областей кожи либо постановки компрессов.
- Календула (10 грамм) заливается 0,1 л горячей воды, настаивается 3 часа. Используется снадобье перорально по 1 ст. ложке 3 раза в сутки.
- Сушеный измельченный чистотел (2 ст. ложки) заливаются кипятком (0,5 л). Средство настаивается 2 часа, фильтруется и остужается. Используется для протирания зон поражения на коже 2 раза в сутки.
- Для снятия зуда и гиперемии обрабатывать кожные покровы можно с помощью кислого молока либо кефира.
- Для снятия раздражения можно воспользоваться сухим картофельным крахмалом в виде компресса.

При аллергических проявлениях на коже стоит полностью отказать от употребления полуфабрикатов и фаст-фуда
Кроме того, при аллергической сыпи на теле придется исключить из рациона полуфабрикаты, фаст-фуд, включить в питание блюда из круп, молочную продукцию. Также нужно отказаться от спиртного и сигарет.
Профилактические действия
С целью предупреждения развития аллергических прыщей по телу нужно соблюдать некоторые требования:
- по возможности отказаться от употребления продуктов, являющихся сильными раздражителями;
- пользоваться качественными средствами, защищающими от ультрафиолетовых лучей;
- при наличии предрасположенности к аллергическим реакциям прекратить контактировать с домашними животными, каждый день убирать в жилище;
- внимательно относиться к выбору косметики;
- не пользоваться в больших количествах косметическими средствами;
- принимать витаминные препараты, заниматься спортом, закаливаться для укрепления иммунной системы;
- сторониться стрессов, повышающих риск развития кожных высыпаний;
- даже при развитии незначительного количества прыщей консультироваться с врачом.
Высыпания аллергической природы по лицу и телу – реакция организма на влияние разных аллергенов. При такой сыпи не стоит заниматься самолечением, нужно проконсультироваться со специалистом для прохождения исследования и назначения соответствующей терапии.
Источник
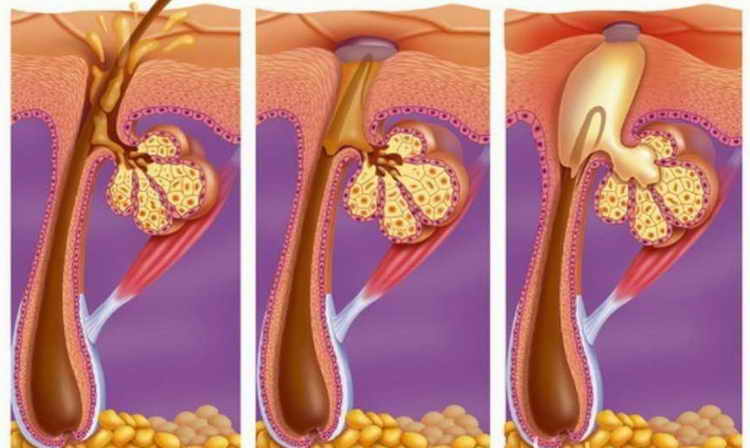
Угревая сыпь связана с повышенной функцией сальных желез. Причины возникновения угревой сыпи различны. Развитию заболевания способствует расстройство желудочно-кишечного тракта, нарушение режима питания и обмена веществ, функциональное состояние нервной системы, наследственные влияния, недостаток витаминов группы В и некоторых микроэлементов, таких как цинк, йод, сера, гормональные дисфункции, в частности половых желез и надпочечников. |
Заболевание, в основном, наблюдается в юношеском возрасте и совпадает с половым созреванием, протекает длительно, склонно к рецидивам. Иногда угри возникают уже у детей в возрасте 10-12 лет на лбу и носу.
Осложняет течение угревой сыпи стафилококк. Запущенная угревая сыпь инфицирует новые участки кожи, оставляя глубокие рубцы и пигментацию.
Различают несколько клинических форм угрей:
Угри-комедоны (чёрные точки) – образуются вследствие застоя секрета в выводных протоках сальных желез. Они имеют цвет буроватый, иногда черный. Окрашенным бывает только наружный конец, который покрывается пылью. После удаления угря остается расширенное отверстие устья сальной железы. Локализуются в области носа, щёк, лба, подбородка, груди и спины. Чаще наблюдаются при жирной коже. Образование угрей связано с нарушением деятельности некоторых желез внутренней секреции, например, яичников, щитовидной железы, частой причиной являются хронические запоры и пища, богатая жирами и углеводами.
Белые угри-просянки (милиумы) – это мелкие точечные узелки белого цвета, иногда достигающие размера булавочной головки или просяного зерна. Узелки могут быть единичными или сгруппированными. Чаще всего белые угри располагаются на лице в области скуловых костей, иногда на веках. Белые угри образуются из-за задержки сала глубоко в дольке сальной железы, при этом сальная железа растягивается.
Единичные белые угри удаляют выдавливанием после вскрытия иглой надкожицы. При большом количестве белых угрей применяют электрокоагуляцию или метод отшелушивания.
Вульгарные угри или акне – представляют собой хроническое воспалительное заболевание сальных желез. Наиболее частой локализацией этих угрей является кожа лица, спины и груди. Развитию этого расстройства способствуют изменения в организме в период полового созревания, инфицирование микроорганизмами, злоупотребление некоторыми продуктами питания а также нарушение правил ежедневного косметического ухода за кожей.
Эта форма угрей сопровождается повышенным саловыделением. Такие угри называют еще обыкновенными угрями.
Пустулезные угри – болезненные узелки, насыщенно красного цвета с гнойной головкой.
Воспалительные (флегмонозные) угри – различают поверхностные и глубокие воспалительные угри. Первые захватывают только выводной проток сальной железы, вторые – поражают всю сальную железу.
Образование воспалительного угря начинается с появления вокруг сальной железы красного воспалительного ободка, постепенно угорь увеличивается, поднимается в виде узелка над уровнем кожи, затем в центре узелка появляется гнойничок, он вскрывается, гной выделяется, и на месте его остается болезненный узелок, который со временем рассасывается, оставляя пигментацию. Иногда воспалительный процесс распространяется вглубь и поражается вся сальная железа.
Конглобатные (шаровидные, нагроможденные) угри – это тяжелая форма угревой сыпи. Вызывается стрептоцитовыми стафилококками. Возникает при снижении иммунитета. Распространяется на боковой поверхности щек, шее, спине и груди. Чаще встречается у мужчин. Характеризуется развитием крупных, болезненных воспалительных элементов, которые, сливаясь, образуют сплошной массивный инфильтрат. Болезненные узлы нагнаиваются и после выделения гноя заживают рубцом. |
Угри медикаментозные
– возникают у лиц, не переносящих какого-либо лекарственного препарата. Выражаются в виде высыпаний мелких пятен, узелков, гнойничков ярко-красного цвета. Такие высыпания могут спровоцировать йодистые препараты.
Лекарственные угри вызывают зуд и жжение. Для постановки правильного диагноза необходимо подробно расспросить клиента о приеме того или другого медикамента и исключить его.
Профессиональные угри – связаны с условиями работы. Встречаются у лиц, имеющих контакт с углём, пылью, смазочными материалами, различными химическими эмульсиями. Иногда профессиональные угри встречаются у поваров, работающих в горячем цеху.
По характеру локализации угревой сыпи можно говорить о некоторых внутренних заболеваниях: высыпания на лбу говорят о нарушениях работы ЖКТ (желудочно-кишечного тракта), на подбородке, нижней губе – о гинекологических заболеваниях. На скулах, щеках – печень, запоры, эндокринные нарушения.
Степени тяжести угревой сыпи:
I степень – наличие открытых и закрытых комедонов с преобладанием открытых. Закрытый комедон, в отличие от открытого, не имеет выхода наружу и выглядит, как бугорок. Поражается, в основном, Т-зона (лоб, нос, подбородок).
II степень – поражение выходит за границы Т-зоны, имеются единичные папулы и пустулы (гнойнички).
III степень – поражено практически всё лицо, папуло-пусту-лёзная сыпь распространяется на грудь и спину.
IV степень – наличие глубоких, сливающихся друг с другом болезненных воспалительных элементов (кистозная форма акне). Очень часто эта стадия рецидивирует и сопровождается рубцеванием.
При первой и второй степенях тяжести угревой сыпи достаточно местного лечения косметическими средствами и соблюдения диеты.
При третьей и четвертой – нужны консультация врача-дерматолога и применение антибиотиков.
| Уход за кожей с угревой сыпью |
Лечение угревой сыпи должно быть комплексным, важно выявить причины заболевания, при тяжелых формах угревой сыпи необходимо тщательное клиническое обследование. В первую очередь проводятся лабораторные исследования на стафилококк и наличие демодекса.
Наряду с лечебными мерами, которые назначает врач-дерматолог, надо систематически, тщательно, но при этом очень осторожно, очищать кожу. Следует правильно подобрать очищающее средство, чтобы не пересушить и не сжечь кожу.
Источник