Удалять родинки на теле
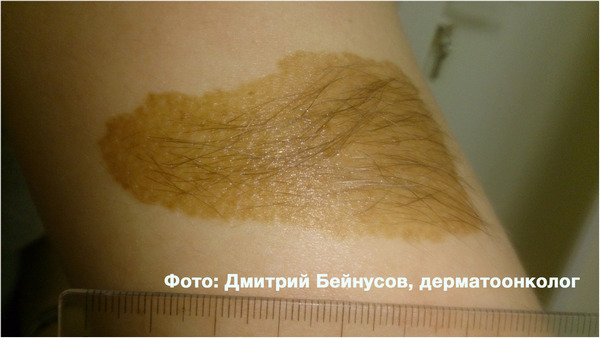
Родинки (невусы) – это доброкачественные кожные образования, образующиеся в результате избыточного скопления цветового пигмента, который придает окраску радужной оболочек глаза, волосам, бровям и коже. Родимые пятна могут возникать и при нехватке меланина – в этом случае они будут иметь не традиционную черную или коричневую окраску, а телесный или розовый цвет. Размер родинок может колебаться от 1-2 мм до 1,5-2 см. Известны случаи, когда невусы достигали очень больших размеров (больше 15-20 см3). Люди с такими образованиями должны находиться под постоянным наблюдением онколога, так как велика вероятность перерождения родинки в меланому – раковую опухоль кожи.
Маленькие родинки обычно никак не мешают человеку и даже могут придавать особый шарм лицу, но если невусы имеет большие размеры или выпуклую форму, многие задумываются об их удалении. Прежде чем решиться на данный шаг, необходимо узнать, можно ли удалять родинки на теле, и какие осложнения могут возникнуть после удаления.
Можно ли удалять родинки на теле
Чем опасны родинки?
Небольшие плоские родинки в большинстве случаев не представляют опасности для человека, но профилактическое наблюдение каждые 2-3 года необходимо даже при таком типе высыпаний. Гораздо сложнее ситуация обстоит с объемными, выпуклыми невусами, так как почти 95 % малигнизаций (перерождений доброкачественных образований в раковые опухоли) происходит именно с большими родинками. Чаще всего диагностируются три вида рака, кожи, которые приведены в таблице ниже.
| Вид рака | Характеристика |
|---|---|
| Меланома | Опухоль начинает развиваться из меланоцитов – клеток, синтезирующих пигмент меланин. Относится к наиболее опасным видам раковых заболеваний с высокой скоростью образования метастаз |
| Меланосаркома | На начальной стадии развития опухоль выглядит как обычная родинка и никак себя не проявляет. Опухоль быстро метастазирует в костную ткань и внутренние органы, отличается стремительным развитием патологического процесса и высоким процентом летальности даже при условии ранней диагностики (более 75 %) |
| Меланокарцинома | Самая опасная разновидность рака кожи. В подавляющем большинстве случаев заканчивается летальным исходом |
Как узнать опасную родинку
Важно! Большое значение в профилактике раковых поражений имеет диагностика родинок. Наиболее опасными считаются гигантские, пограничные и синие образования – риск малигнизации у таких пациентов будет составлять около 42 %. Особое внимание стоит обращать на невусы Кларка и Ота. Специалисты рекомендуют удалять их сразу после обнаружения, так как именно этот тип родинок чаще всего перерождается в злокачественные опухоли.
Еще одна опасность выпуклых родинок – вероятность травмирования и попадания инфекции. Особенно это касается тех образований, которые находятся на участках тела, часто соприкасающихся с другими поверхностями (при мытье в душе, одевании и т.д.). Если родинку случайно содрать или повредить, возможны развитие суперинфекции и заражение крови, а также гнойно-некротические воспалительные процессы.
Можно удалять или нет?
Специалисты на этот вопрос не могут дать однозначного ответа, так как маленькие родинки, не проявляющие признаков малигнизации или воспалений, не влияют на жизнедеятельность человека и его самочувствие.
Как отличить злокачественную родинку от доброкачественной
Абсолютными показаниями к удалению невусов онкологи называют следующие состояния:
- прекращение роста волос на поверхности родинки;
- кровоточивость и выделение жидкости из невуса;
- появление вокруг родинки нескольких маленьких пятнышек и точек;
- зуд и жжение в месте расположения образования;
- образование корост и сухих корочек на поверхности родинки.
Удаление будет показано и в том случае, если образование никак себя не проявляет, но имеет большие размеры, неестественно черный цвет или выпуклую форму. Если количество родинок на теле превышает 10-15 штук, вопрос о необходимости удаления будет рассматривать врач онколог или дерматолог-хирург. Относительным показанием к удалению является нахождение выпуклых родинок на открытых участках тела, которые часто подвергаются механическому воздействию или попаданию ультрафиолета.
Причины появления родинок
Рекомендуется удалять родинки, которые растут на волосистой части головы, так как их легко можно повредить расческой или химическими веществами (например, краской для окрашивания волос). Невусы в промежности, области паха также нужно удалить, так как существует высокая вероятность повреждения бритвенными принадлежностями или резинкой от нижнего белья. Это же касается и высыпаний в области подмышек: даже использование мягких кремов для эпиляции не защитит невус от повреждения, а если человек пользуется бритвой, риск травмирования увеличивается в несколько раз.
Важно! Если произошло случайное повреждение родинки во время механического воздействия, ни в коем случае нельзя принимать меры самостоятельно. Любая обработка до врачебного осмотра запрещена – это может спровоцировать быстрый рост раковой опухоли в случае, если невус имел злокачественную природу. А такой ситуации необходимо аккуратно прикрыть родинку стерильной салфеткой и обратиться к специалисту. Если дерматолог или хирург в поликлинике уже не принимает, можно обратиться в любую больницу, где есть дежурный врач- дерматолог или онколог.
Вероятность развития меланомы
Возможные осложнения после удаления
Удаление родинок может проводиться любым способом, но обращаться для проведения процедуры необходимо только в онкологический диспансер. Дело в том, что любая ошибка в процессе вмешательства, а также неполное удаление невуса может привести к быстрому росту злокачественных клеток и развитию меланомы. Чтобы этого не произошло, необходимо пройти предварительное обследование и получить консультацию специалиста по имеющимся противопоказаниям.
Обратите внимание! Пациенты после удаления родинки обычно не нуждаются в стационарном лечении, но если врач настаивает на необходимости врачебного наблюдения, не стоит отказываться, особенно в ходе операции что-то пошло не так.
В редких случаях возможны тяжелые формы аллергической реакции на препараты, используемые для анестезии, поэтому в первые сутки после вмешательства лучше находиться под присмотром врачей.
Стоит ли удалять родинки
Когда удалять родинки нельзя?
Абсолютных противопоказаний для удаления невусов не существует (за исключением беременности). Если есть малейшие подозрения на возможную злокачественную природу образования, пациент будет направлен в онкологический стационар, где врач оценит внешний вид родинки и назначит диагностические мероприятия. Беременным женщинам удаление родинок не проводится из-за высокого риска осложнений. В случае жизненных показаний (например, при прогрессирующей меланоме) врач может рекомендовать прервать беременность. Если срочных показаний нет, процедура назначается после родов и окончания лактации (если позволяют сроки).
Временными и относительными противопоказаниями к удалению невусов являются:
- нестабильность артериального давления (приступы гипотонии и гипертензии);
- инфицирование вирусом герпеса (в острой стадии);
- гепатит;
- другие инфекции различного происхождения.
Важно! Если удаление родинки является срочной лечебной мерой, операция может быть назначена даже при имеющихся противопоказаниях, но в этом случае необходимо тщательно взвесить все риски и прогнозируемую пользу для больного. Консультации онколога-дерматолога, онколога-хирурга и анестезиолога обязательны. В некоторых случаях может понадобиться заключение инфекциониста, кардиолога или эндокринолога.
Видео — Чем опасны родинки
Можно ли удалять родинки детям?
Удаление невусов у детей проводится только по строгим показаниям. Специалисты советуют не торопиться с процедурой до периода полового созревания, так как удаление родинки может сказаться на гормональном фоне ребенка и повлиять на его половое и репродуктивное развитие. Удалять родинки детям можно только в том случае, если имеются признаки патологического процесса (зуд, кровоточивость, покраснение кожи вокруг родинки), или образование доставляет физиологический дискомфорт. Обязательному удалению подлежат родинки на органах зрения и в носовых ходах, а также рядом с ними, так как в этом случае ребенок не будет получать достаточное количество кислорода, и у него разовьется хроническая гипоксия.
Можно ли удалять родинки «Чистотелом»?
«Чистотел» — самый известный препарат для удаления кожных образований в домашних условиях. В его состав ходит глицерин, комплекс углекислотных экстрактов шалфея, сосны, бергамота, чайного дерева, чистотела и корицы, а также гидроксид натрия. Средство относится к методам химического удаления кожных наростов и эффективно справляется с бородавками, натоптышами и папилломами.
Некоторые считают, что можно использовать «Чистотел» и для удаления родинок. Препарат подходит только для образований, которые вызваны патологическим разрастанием эпителиального слоя и клеток дермы. Родинки имеют другую природу возникновения, поэтому средство будет неэффективным и может стать причиной серьезных осложнений.
Невус в разрезе
Важно! Удалять родинки при помощи «Чистотела» нельзя. В тяжелых случаях возможно получение химического ожога, повреждение поверхностного слоя меланинов и малигнизация невуса.
Можно ли удалять родинки во время менструации?
Удаление невусов во время месячных обычно не проводится, так как существует высокий риск осложнений, к которым относятся:
- длительное кровотечение на месте удаления;
- повышение артериального давления;
- нарушение гормонального баланса;
- плохое заживление раны.
У женщин с регулярным менструальным циклом операция по удалению родинки планируется в период с 8 по 13 день цикла или с 18 по 24 день. Если месячные начались в период, на который назначена операция, нужно сообщить об этом врачу и перенести дату вмешательства.
Методы удаления
Способы удаления родинок
Существует несколько способов удаления невусов. Они отличаются по эффективности, побочным эффектам и другим характеристикам, поэтому оптимальный способ удаления должен выбирать лечащий врач с учетом состояния пациента и особенностей его здоровья.
- Лазерное удаление. При данном методе патологический меламиновый слой срезается лазерным ножом. После удаления на коже не остается шрамов и рубцов, и для достижения необходимого результата обычно достаточно одной процедуры. К минусам можно отнести высокую стоимость болезненные ощущения во время операции, которые легко устраняются при помощи анестезии.
- Электрокоагуляция. Представляет собой прижигание образования высокочастотным электрическим разрядом. После процедуры на месте родинки может остаться небольшой ожог, но он полностью пройдет через 2-6 недель после операции (зависит от регенеративных свойств эпидермиса).
- Радиоволновое удаление. Вместо лазера врач использует радиоволновой высокочастотный нож. Процедура полностью безболезненная. Основным преимуществом является отсутствие шрамов и следов на месте, где находилась родинка.
- Криодеструкция. Данный способ используется очень едко, так как для полного удаления родинки и окружающих тканей может понадобиться несколько процедур. Суть криодеструкции заключается в замораживании невуса жидким азотом. Метод нельзя назвать высокоэффективным, так как вероятность неполного удаления тканей остается достаточно высокой.
Видео — Удаление родинок лазером
Большинство врачей считают наиболее эффективным способом удаления родинок хирургическое лечение. Несмотря на более высокую травматичность по сравнению с лазерным или радиоволновым иссечением, этот метод используется во многих онкологических клиниках и диспансерах. Это связано с тем, что во время операции врач может сразу оценить состояние тканей и увидеть, все ли патологические клетки были удалены.
Некоторые пациенты отказываются от хирургического лечения из-за шрамов, которые остаются после снятия швов. Подобные следы сейчас успешно лечатся специальными мазями и гелями (например, «Контрактубексом»), поэтому не стоит отказываться, если врач настаивает именно на этом способе удаления.
Источник
21 мая — День диагностики меланомы. Как сохранить свое здоровье и что можно сделать для профилактики самой опасной «разновидности» рака кожи, Матронам рассказал Дмитрий Бейнусов, кандидат медицинских наук, преподаватель ЧУ ДПО «Центр дополнительного медицинского образования», практикующий врач дерматоонколог из Санкт-Петербурга.

Дмитрий Бейнусов
Пара важных слов и цифр о злокачественных опухолях кожи
99% того, о чем я скажу далее, будет относиться не столько к раку кожи, сколько к наиболее опасной его «разновидности» — меланоме. Почему? Именно меланома составляет 4% от всех опухолей кожи, однако 80% смертей от этих опухолей вызваны именно меланомой.
Самое важное, что вам нужно запомнить из этой статьи:
1. Каждому человеку необходим полный самоосмотр всего тела 1 раз в полгода.
2. Каждому человеку необходим визит к врачу-дерматоонкологу 1 раз в год.
3. Удаление любых родинок должно обязательно производиться только с гистологией.
— Все образования на коже человек, далекий от медицины, называет «родинками». Какие из них на самом деле могут переродиться в злокачественную опухоль?
— В классификации ВОЗ существует около 300 наименований для обозначения того, что человек, не связанный с дерматоонкологией, называет «родинкой» (невусом). Шанс стать меланомой или раком есть у любого образования на коже, просто у одних он меньше, у других больше. Более того, в большом проценте случаев эти опухоли могут развиваться и на неизмененных кожных покровах.
Наибольший шанс перерождения в меланому имеют диспластические (атипичные) невусы. Международное Агентство по Изучению Рака (МАИР, англ. IARC) в 1990 году дало такое определение атипическому невусу: «хотя бы часть невуса должна быть представлена в виде пятна, в дополнение к этому должны присутствовать хотя бы 3 из нижеперечисленных критериев: (а) нечеткая граница, (б) размер 5 мм и более, (в) в окраске должны присутствовать разные цвета, (г) неровный контур, (д) покраснение кожи».
Вот 2 примера среднестатистических атипичных (диспластических) невусов.
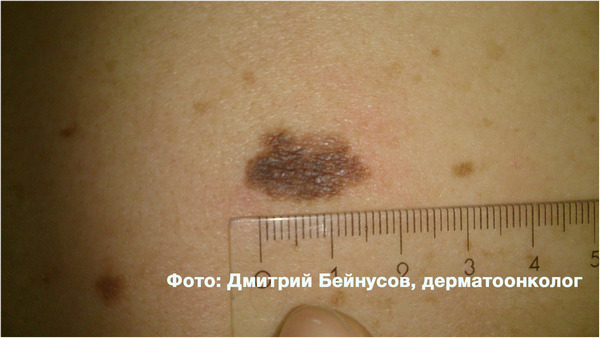
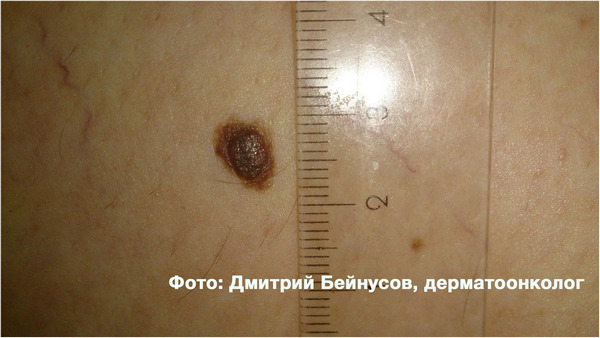
По данным исследований, ежегодный риск злокачественного перерождения атипичного (диспластического) невуса составляет 1:10 000, в то время как для обычного — 1:200 000.
Если у вас на коже есть одно или несколько таких образований — вам необходимо показываться дерматоонкологу не реже 1 раза в год. Если их много, а тем более больше 50 — такой осмотр необходим 1 раз в 6 месяцев или чаще.
Повышенный риск превращения в меланому имеют также врожденные пигментные невусы. Их разделяют на мелкие (до 1,5 см), крупные (от 1,5 до 20 см) и гигантские (более 20 см). Риск превращения в меланому для этого вида невусов равен 1-5% для мелких, 6% для крупных (рекомендовано удаление до возраста 12 лет) и 30% для гигантских (удалять как можно быстрее).

Минимальный риск превращения в злокачественную опухоль, на мой взгляд, имеют папилломы. Это образования, расположенные на тонкой ножке, мягкой консистенции, размером около 1-2 мм.
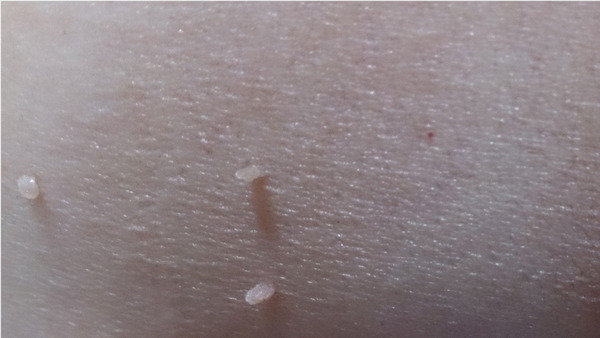
Может ли человек самостоятельно по внешнему виду определить, опасно ли его кожное образование, или обязательно нужен специалист? Существуют ли методы самодиагностики?
Методы самодиагностики существуют, однако необходимо понимать, что их точность значительно ниже, чем при осмотре дерматоонколога.
Наиболее простые правила, которыми стоит руководствоваться, — «ABCDE» и правило «гадкого утенка».
«ABCDE»
«А» (от англ. Asymmetry) — Асимметрия. Если через родинку нельзя провести хотя бы одну ось симметрии — эту родинку необходимо показать дерматоонкологу.
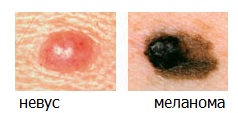
«B» (от англ. Border) — Граница. Неровный, а тем более зубчатый или фестончатый край у родинки — повод для визита к специалисту по новообразованиям кожи.
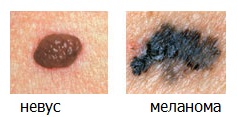
«С» (от англ. Color) — Цвет. Большинство доброкачественных родинок имеют коричневый (реже телесный) цвет. Насыщенный черный цвет или появление красного, голубого или белого цветов может сигнализировать о превращении в меланому.
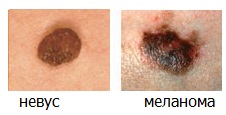
«D» (от англ. Diameter) — Диаметр. Чаще всего размеры меланомы превышают 6 мм.
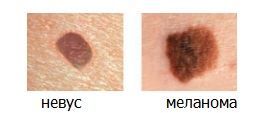
«E» (от англ. Evolving) — Изменение. Любые изменения, которые произошли с родинкой. Наиболее тревожными знаками являются: кровоточивость, изменения формы, размеров, появление чувства жжения, изъязвление, мокнутие, выпадение волос с поверхности родинки, появление стойкого воспаления, образование сухих корочек, появление глянцевой поверхности невуса, исчезновение кожного рисунка с поверхности невуса.
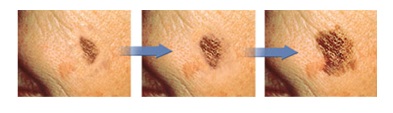
Если хотя бы один из этих пунктов относится к вашей родинке — вам необходимо посетить дерматоонколога.
Правило «Гадкого утенка» очень простое. Если родинка стала злокачественной — она будет отличаться от остальных невусов на коже. Такое образование нужно показать онкологу, специалисту по новообразованиям кожи.
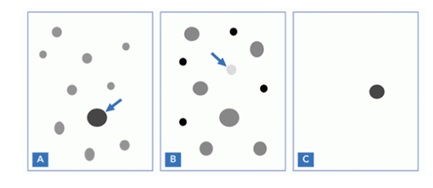
В каких случаях появления кожных образований человеку надо «срочно бежать к врачу»? Ведь на теле часто появляется много новых «пятнышек»?
Появление новых родинок само по себе не несет опасности. Важно, чтобы те, которые уже есть, не приобретали «плохих» признаков, которые мы перечислили выше.
Какой метод самодиагностики — самый плохой?
Самое плохое, что человек может сделать после обнаружения у себя подозрительной родинки, — не пойти на следующий день сразу к онкологу, а начать ставить себе диагноз «по интернету». Смотреть фото, подписи к которым не соответствуют реальности, читать страшные истории в изложении людей, не связанных с медициной. Дальше и дальше откладывать визит к врачу, усугублять свой невроз и снижать эффективность необходимого лечения из-за того, что оно будет начато несвоевременно.
Какой метод самодиагностики — самый лучший?
Очная консультация дерматоонколога с дерматоскопией. Во многих городах России уже несколько лет проводится очень полезная акция — День диагностики меланомы. Ежегодно в один из майских дней врачи-специалисты по опухолям кожи проводят бесплатные осмотры всех желающих с целью ранней диагностики меланомы и рака кожи.
Как определить, к кому обращаться — дерматологу или дерматологу-онкологу? Если даже безобидное, на первый взгляд, покраснение может оказаться базалиомой?
На мой взгляд, при малейшем подозрении на меланому или рак кожи первый специалист, к которому стоит обратиться, — онколог, специализирующийся именно на новообразованиях кожи, — дерматоонколог. Если попасть к такому врачу нет возможности — покажитесь онкологу. Если нет онколога — дерматологу.
Что делать, если подходящего врача поблизости нет?
Обратитесь за онлайн-консультацией к дерматоонкологу. Специалисты, которые предоставляют такие услуги, существуют. Важно помнить, что онлайн-консультация не заменяет очной. Точность диагностики в этой ситуации значительно ниже, чем при визуальном осмотре. Онлайн-консультация, на мой взгляд, скорее психологическая мера, когда необходимо успокоиться «прямо сейчас» и получить достоверную информацию от профильного специалиста.
Врачи часто говорят про «опасный тип кожи». Что это за тип кожи и надо ли этим людям систематически наблюдаться у онколога?
Согласно классификации Т. Фицпатрика, существует 6 фототипов кожи (иллюстративный материал по этому вопросу широко представлен в интернете по запросу «фототипы кожи по Фицпатрику»).
Риск меланомы наиболее высокий для первого фототипа и наименьший (но не равный нулю) для шестого типа кожи. Большинство жителей нашей страны принадлежат ко второму или третьему фототипам. Всем людям со вторым фототипом стоит ежегодно наблюдаться у онколога.
Существуют ли доказанные факторы риска, или природа рака кожи неизвестна?
В настоящее время известны следующие доказанные факторы риска меланомы кожи (NCCN 2017):
1. Мужской пол
2. Возраст более 60 лет
3. Диспластический невусный синдром или синдром множественных атипических невусов
4. Большое количество родинок на коже (риск растет прямо пропорционально увеличению числа)
5. Первый фототип кожи по Фицпатрику
6. Солнечные ожоги до волдырей (неоднократные — хуже), частые солнечные ожоги
7. Актинический (солнечный) кератоз, базальноклеточный и плоскоклеточный раки кожи, злокачественные опухоли в детском возрасте
8. Длительное применение препаратов, которые подавляют иммунитет (глюкокортикоидные гормоны)
9. Иммунодефицит (ВИЧ, вирусные гепатиты и пр.)
10. Пигментная ксеродерма (редкое наследственное заболевание)
11. Генетическая предрасположенность
12. Меланома у кровных родственников
13. ПОСЕЩЕНИЕ СОЛЯРИЯ (да, это доказанный фактор риска развития меланомы, здесь нет ошибки)
14. Длительное проживание, сезонная работа или длительный отпуск в южных странах и горной местности
15. Хроническое воздействие ультрафиолетовых лучей при работе на открытом воздухе
Отдельно отмечу, что однократная травматизация и тем более «натирание» одеждой не являются доказанными факторами риска.
Можно ли удалить кожное образование, если оно доставляет только эстетический дискомфорт, или лучше избегать операции без медицинских показаний? Мы часто читаем истории «мой родственник удалил родинку и через полгода умер» или «поранил родинку и развился рак», поэтому часто предпочитают лишний раз ничего не трогать.
Таких историй в интернете действительно немало, однако почти все они при ближайшем рассмотрении не выдерживают никакой критики. Расскажу показательный случай из практики.
На прием приходит женщина, которая очень хочет удалить маленькую папиллому в подмышечной области. Папиллома появилась давно и доставляет выраженный дискомфорт. Однако женщина очень боится, так как ее мама «удалила точно такую же папиллому в этом же месте и через полгода умерла». При подробном расспросе выясняется, что мать умерла вовсе не от меланомы и не от рака кожи, а от рака желудка 4 стадии. Естественно, никакой связи между этими явлениями нет, однако люди всегда склонны связывать события, которые происходят одно за другим.
Как на самом деле звучит наиболее реальный сценарий истории «удалил родинку и умер»? Человеку удаляют злокачественную родинку (меланому), но не отправляют на гистологическое исследование и не проводят широкое иссечение места удаления, как того требуют онкологические стандарты. После этого шансы прожить 5 лет и более имеют только 30% пациентов.
Собственно, ответ на первый вопрос: удалять родинки по косметическим показаниям можно. Однако, пожалуйста, удаляйте родинки только с гистологией. Средняя стоимость гистологического исследования составляет 1-2 тысячи рублей, а лечение меланомы на поздних стадиях может составлять многие миллионы.
Также считаю важным отметить, что тактика «не трогать» — тоже порочная. Если у вас или тем более у онколога есть малейшие сомнения в доброкачественности родинки — ее лучше удалить с гистологией. Рекомендую это потому, что именно гистологическое исследование всей родинки является наиболее точным методом установки диагноза.
Во время беременности и в период грудного вскармливания женщины часто жалуются на появление многочисленных папиллом. Стоит ли их удалять? Многие говорят, что они исчезают самостоятельно после восстановления гормонального фона. Это нормальное явление или стоит обратиться к специалисту? Опасны ли они?
Сначала предлагаю точно определить понятие «папиллома». Это небольшое образование, размерами 1-2 мм, мягкой консистенции, соединенное с кожей тонкой «ножкой». Такие образования действительно могут появляться во время беременности и исчезать после родов. Однако первое происходит значительно чаще второго. Удалять можно, опасности не несут.
Женщинам также доставляют эстетический дискомфорт «маленькие красные точки», гемангиомы. Можно ли их удалять и опасны ли они?
Не опасны, удалять можно, но только с гистологическим исследованием.
Как быть, если удаленные образования (папилломы и кератомы) появляются снова и снова? Можно ли навсегда от них избавиться?
Папилломы и кератомы имеют разную причину появления. Наиболее вероятная причина появления папиллом — снижение иммунитета. Почему появляются кератомы, пока точно не известно. Есть предположения, что это проявление естественного старения организма, либо результат воздействия солнечного света.
В случае стойкого повторного появления папиллом после удаления я обычно рекомендую пациентам проконсультироваться у иммунолога. Способа предотвратить появление кератом, насколько мне известно, пока не существует.
Хирургическое удаление, лазер, жидкий азот, чистотел — какой метод удаления кожных образований считается самым безопасным? Какие точно нельзя использовать?
На мой взгляд, безопасность удаления кожных образований обеспечивает не метод, а навыки врача в сочетании с обязательным гистологическим исследованием.
Тот опыт, который у меня сейчас есть, позволил сформулировать 4 наиболее простых правила для безопасного удаления образований кожи.

Если ваш врач может гарантировать, что удаление произойдет в строгом соответствии с этими пунктами, — метод имеет вторичное значение.
Теперь чуть подробнее о методах удаления. Однозначно не рекомендую удалять образования кожи в домашних условиях растворами для химической деструкции (чистотел и прочие аналоги). Это самый верный способ попасть в историю «удалил родинку и умер» по классическому сценарию, упомянутому выше. При этом способе удаления гистологическое исследование невозможно, и эти методы точно нельзя использовать.
Жидкий азот я также не могу рекомендовать для удаления образований на коже, так как при этом методе родинка чаще всего полностью разрушается. Гистологическое исследование становится невозможным.
Удаление скальпелем считается наиболее безопасным. Оно в подавляющем большинстве случаев исключает неполное удаление образования и неполноценное гистологическое исследование. Недостатком удаления скальпелем является не самый хороший косметический результат при удалении небольших образований кожи.
Удаление лазером и радионожом в последнее время подвергается критике со стороны некоторых авторов. Тем не менее, могу уверенно сказать, что эти методы позволяют удалять образования кожи в строгом соответствии с 4 пунктами, которые я привел выше. Существенный плюс этих методов в руках опытных специалистов — возможность сочетания безопасности удаления с хорошим косметическим результатом.
Предвидя логичный вопрос, отвечаю: в своей практике я удаляю доброкачественные образования кожи методом радиоволновой хирургии. При малейших сомнениях в доброкачественности — рекомендую удаление скальпелем.
Повторю, безопасным удаление делает не метод, а знания и навыки врача. Пожалуйста, посмотрите еще раз на картинку и постарайтесь ее запомнить.
Если человек решился удалить родинку, как выбрать врача и учреждение, где это сделать? Удаление лазером сейчас предлагают даже косметические салоны. Существуют ли правила безопасности при выборе клиники и специалиста?
Наиболее важные и простые правила безопасности я сформулировал на картинке в ответе на предыдущий вопрос.
При соблюдении этих правил шанс попасть в историю «удалил родинку и умер», на мой взгляд, на уровне статистической погрешности. При выборе специалиста рекомендую при всех прочих равных выбирать именно онколога, оптимально — онколога, специализирующегося на образованиях кожи.
Удаляют ли образования в труднодоступных местах? Например, на верхнем веке, если в анамнезе запаянный лазером разрыв сетчатки и миопия.
Мне сложно говорить за других врачей. В своей практике нередко удаляю образования на веках, в этом нет ничего особенно сложного, если есть специальные защитные щитки для глаза. Исключение составляют случаи, когда родинка располагается в зоне роста ресниц. В таких ситуациях рекомендую обратиться к хирургу-офтальмологу.
Если врач говорит «можно не делать гистологию, образование точно доброкачественное», стоит ли настаивать на исследовании?
Позволю себе ответить вопросом на вопрос: а какие могут быть аргументы против гистологического исследования, кроме снижения стоимости удаления родинки? Нет возможности за 30 секунд написать направление? Нет баночки с формалином, чтобы положить туда родинку?
Пожалуйста, не принимайте предложение сэкономить на своем здоровье.
Если врач посмотрел, потрогал родинку, выслушал то, что пациент о ней рассказал, и не использовал дополнительное оборудование — точность такой диагностики не более 80%. Это означает, что в 20% случаев при таком осмотре врач может пропустить меланому, а это, в свою очередь, может привести к смерти пациента. Дерматоскопия, соскоб или пункция повышают точность до 95%, но только гистологическое исследование поможет поставить диагноз на 100%.
Излечим ли рак кожи при достижениях современной медицины?
Рак кожи может привести к смерти в очень запущенных формах при длительном отсутствии лечения. Как правило, это заболевание вполне успешно лечится.
С меланомой все значительно сложнее. Если у больного меланома диагностирована на 1 или 0 стадии, то есть опухоль располагается в верхних слоях кожи, то его шанс прожить 5 лет и более стремится к 100%. Эта вероятность прогрессивно уменьшается вместе с увеличением стадии, то есть степенью распространения опухоли на момент установления диагноза «меланома». На 4 стадии, когда есть метастазы во внутренних органах, цифры неутешительные — только 15-20% больных проживут 5 и более лет после установки диагноза. На последних стадиях меланомы слово «излечение» пока, к сожалению, не употребляется. В то же время мне известно несколько историй, когда человек с 4 стадией меланомы живет без рецидивов и прогрессирования больше 5 лет.
Спасибо, что дочитали до конца. Берегите свое здоровье и вовремя проходите врачебный осмотр!
Подготовила Анна Уткина
Источник

