Стоит ли бояться родинок
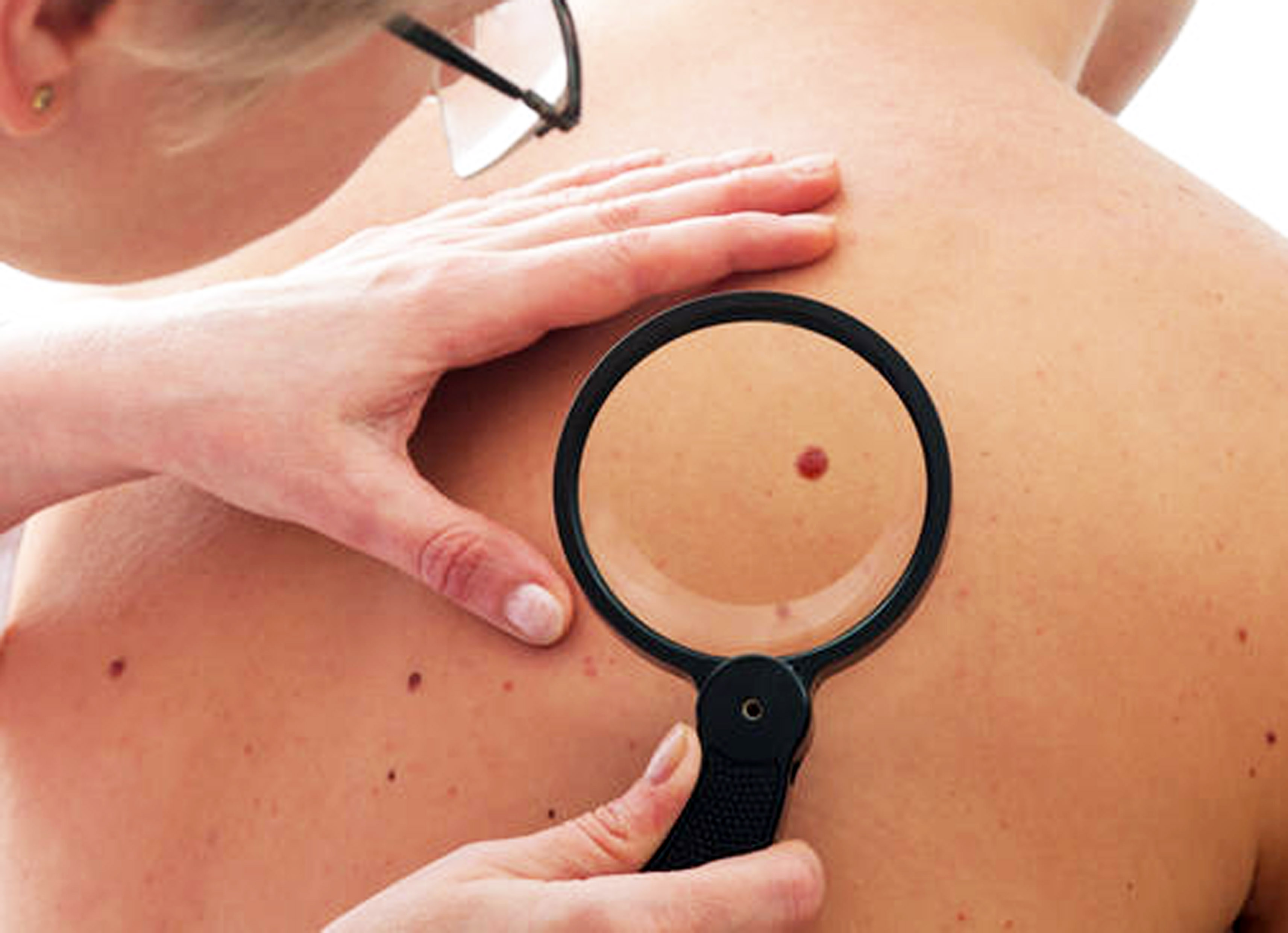
Впрочем, так ли уж все фатально и беспросветно? Чего в разговорах о родинках больше – правды или мифов? За разъяснениями мы обратились к профессору, доктору медицинских наук, ведущему научному сотруднику РОНЦ им. Н.Н. Блохина Льву Демидову.
Миф №1. Родинки – это слабые места кожи
Не слабые места, а скорее ее дефект. По словам профессора Демидова, имеющееся от рождения или приобретенное с возрастом пигментное пятно (невус) – результат перемещения из глубины тканей к поверхности кожи пигментных клеток меланоцитов, образующих клеточные скопления.
В среднем при появлении на свет у человека может быть до 10 родинок. С течением жизни их количество увеличивается. Как правило, период интенсивного появления новых родинок приходится на возраст от 17 до 27 лет. Вначале они выглядят как микроскопические пятна 1-2-3 мм в диаметре, но в дальнейшем достигают 1,5-5 см. Кстати, далеко не всякая родинка таковой является. За них часто принимают… веснушки (лентиго).
И далеко не каждая родинка перерождается в меланому. Подавляющее большинство темных отметин на нашем теле относятся к фибропапилломным невусам, которые абсолютно безобидны.
Миф №2. Самые опасные – большие выпуклые родинки
В какой-то степени это действительно так. Средние и крупные по размеру родинки требуют к себе повышенного внимания.
Впрочем, переродиться в злокачественные могут и совсем небольшие (всего 1,5 см) родинки – так называемые диспластические невусы, предшественники меланомы. При этом совсем необязательно, чтобы они выступали над поверхностью кожи. Угрозу могут таить в себе как выпуклые, так и плоские родинки.
Неспециалисту вычислить опасную родинку очень сложно. И все же кое-какие общие признаки у диспластического невуса есть. Как правило, он имеет неровные контуры или неравномерную окраску. Известны и места, которые «облюбовала» меланома на нашем теле. У женщин опасные родинки чаще всего локализуются на ногах. У мужчин – на спине.
Миф №3. Меланома – наследственное заболевание. С опасными родинками мы уже рождаемся
И да, и нет. Во всяком случае, многолетние медицинские наблюдения свидетельствуют: 2/3 случаев меланомы не врожденного, а приобретенного происхождения.
Процесс перерождения невуса тянется многие годы. Научные данные свидетельствуют, что на него уходит от пяти до десяти лет. И в этом – самое большое коварство меланомы. Человек может годами жить с миной замедленного действия на теле и не знать, что его жизнь в большой опасности.
Правда, фактор наследственности, считает Лев Вадимович, тоже со счетов сбрасывать не стоит – генетическую способность кожи адаптироваться к различным ситуациям. Есть такое понятие, как синдром множественных диспластических невусов (это когда все тело человека буквально покрыто родинками). С точки зрения онкологов, такие люди заслуживают повышенного внимания. Шанс заработать меланому у них значительно выше, чем у других.
Миф №4. Для того чтобы заработать меланому, нужно несколько раз сильно обгореть
Есть такая теория. И она, по словам Демидова, не лишена основания. Особенно если впервые ожог кожи человек получил в детстве. Исследования последних лет свидетельствуют о том, что каждый солнечный ожог, полученный в нежном возрасте, в разы увеличивает риск развития меланомы в зрелости.
Больше всего здесь рискуют представители первого и второго фототипов – белокожие, рыжеволосые и голубоглазые. Отправляясь на юг, этим людям нужно быть особенно осторожными. К счастью, подавляющее большинство россиян относятся к третьему фототипу с хорошими адаптационными возможностями кожи. Но и им профессор Демидов жариться на солнце не советует.
Тем более если свой отпуск они решили провести на знойном побережье Средиземного моря или Индийского океана. Профессор убежvден: мода отдыхать в жарких странах на заболеваемость меланомой повлияла самым роковым образом.
Отправляясь на корокие сроки в Египет, Турцию или Тунис, не приспособленные к столь интенсивному солнечному режиму россияне рискуют оказаться в будущем в числе онкопациентов.
Миф №5. Во всем виновато солнце
Не всегда. Известны случаи, когда меланома возникала у людей, которые никогда не выезжали из северных широт и никогда не загорали.
Хотя, конечно, чрезмерное пребывание на солнце – в возникновении меланомы фактор немаловажный. Ведь загар – не что иное, как естественная защита кожи от ультрафиолетовых лучей. Под воздействием ультрафиолета поражается ядро, генетический код составляющих невус меланоцитов, нарушается процесс их умирания. В результате «задержавшиеся» клетки перерождаются, образуя колонии «безумных» клеток, что в конце концов может завести опухолевый процесс.
Миф №6. Главный фактор развития меланомы – травма «нехорошей» родинки
Не трогай ее, и она не «укусит». Одно из самых распространенных и самых досадных заблуждений о меланоме. Специалисты не устают повторять: чем раньше вы удалите потенциально опасную родинку, тем меньше шансов, что процесс ее перерождения зайдет слишком далеко. Благодаря подобной тактике, в Америке и Австралии, где в последние десятилетия разразилась настоящая эпидемия рака кожи, процент смертности от меланомы пошел на спад.
Опытный онкодерматолог зарождающуюся меланому «вычисляет» сразу. Изменение цвета, шелушение, появление воспалительной ореолы вокруг невуса, его увеличение или уплотнение, появление трещин, кровоточивости для профессионала – крайне тревожный сигнал.
К случайным травмам родинок, которых так боятся подавляющее большинство наших читателей, наш консультант относится скорее как к благу, нежели к беде. Они помогают выявить будущую меланому, обратить на нее внимание. И обезвредить.
Хотя, конечно, лучше выявлять «врага» более безобидными средствами. Нужно лишь регулярно изучать карту своего тела, внимательно отслеживая все изменения ее «ландшафта». Если понадобится, прибегните к помощи близких: на спине ведь у нас глаз нет. Если среди ваших родинок есть такие, которые вызывают ваше беспокойство, не тяните, идите к врачу!
Кстати
Ежегодно в России фиксируют 8 тысяч новых случаев меланомы. Чтобы обратить внимание на эту проблему и наладить раннюю диагностику смертельно опасного заболевания, наша страна в третий раз в числе 26 европейских стран провела День диагностики меланомы. В акции приняли участие онкологические больницы 25 городов. С использованием специального аппарата всем желающим бесплатно сделали снимок родинок, которые нужно либо удалять, либо вести за которыми динамическое наблюдение. Изображения подозрительных родинок переносили на электронный носитель с двадцатикратным увеличением. Эта безболезненная процедура занимает всего лишь 15 минут. Результатами акции специалисты остались довольны.
Смотрите также:
- Главный дерматовенеролог: «Наша цель – как можно раньше выявить меланому» →
- Время проверить родинки. Как выявить опасные образования? →
- Когда родинка «злится» →
Источник
Теперь давайте научимся тому, в каких случаях желательно показать “родинку” онкологу, и как это сделать – бесплатно, и без необходимости личного визита. Сначала посмотрят фото, и если нужно – пригласят на приём…
(! См. также:
Как сделать и куда отправить фото беспокоящей вас родинки: https://earlyhawk.livejournal.com/1342212.html
Про ультрафиолет, загар, типы кожи и другие факторы риска: https://earlyhawk.livejournal.com/1334841.html
Кто мы такие, откуда, зачем и почему? https://earlyhawk.livejournal.com/1353879.html
Многабукоф? Сразу ходим сюда: https://www.melanoma.su)
upd: Акция завершена. Результаты: https://earlyhawk.livejournal.com/1363484.html
Повтор будет: 14 ноября 2012
Очень важно, чтобы “подозрительное” место было показано специалисту как можно раньше. Например, если толщина врастания опухоли в кожу не превышает миллиметра, операция скорее всего излечит. Если 2-4 миллиметра, шансы 50/50. А если 5 и более миллиметров – дело плохо, 5-летняя выживаемость не превышает 30%…
Итак, сейчас главное – понять, на какие “родинки” стоит обращать внимание, а на какие – нет.
И тут нам поможет очень простой алгоритм ABCDE, каждая буква которого – признак злокачественности. Чем больше признаков – тем выше риск, а значит и необходимость проконсультироваться. Начали:
А (asimmetry) – родинка ассиметрична, если провести линию, условно разделяющую ее на две части, одна половина родинки в своей конфигурации будет сильно отличаться от другой. Идеально-круглых родинок не бывает, вопрос в степени;
В (border) – граница. Границы меланомы неровные, часто имеющие географическую изрезанность.
С (color) – цвет. Для меланомы характерна неравномерность, неоднородность окраски. Могут встречаться участки затемнения, просветления, различные цвета и оттенки.
D (diameter) – диаметр меланомы кожи чаще превышает полсантиметра, хотя это и необязательное правило.
E (evolution and/or elevation) – меланома кожи – это злокачественная опухоль, для нее характерен рост, изменение размера, цвета, границ в течение времени. Важно также, возвышается ли образование над поверхностью кожи.
Разберём три типичных примера
1. “Просто” родинка – неопасно, консультации не требует
Смотрим по ABCDE:
A-no, B-no, C-no, D-no,E-no.
2. “Родинка”, требующая наблюдения – т.н. “диспластический невус”.
Смотрим по ABCDE:
A – YES!, B – no, C – YES!, D – YES!, E – no
Показана консультация онколога, при малейшем подозрении – удаление, с обязательным гистологическим исследованием ткани (только оно достоверно определит или исключит наличие злокачественной опухоли).
3. “Ранняя” меланома кожи (высока вероятность полного излечения после радикальной операции)
Смотрим по ABCDE:
A – YES!, B – YES!, C – YES!, D – YES!, E – no
Подлежит немедленному оперативному лечению в специализированном онкологическим учреждении.
4. Местно-прогрессирующая меланома (также подлежит немедленному оперативному лечению, но объём операции гораздо больший, а прогноз – значительно хуже)
A – YES!, B – YES!, C – YES!, D – YES!, E – YES!
Итак, если у вашей “родинки” 0 или 1 “буква” – нет проблем. Если 2 – повод проконсультироваться по фото, адрес для отправки напишу в начале следующей недели. 3 – крайне желательна очная консультация (будет возможно ориентировочно с 10 июня), более – не дразните судьбу, право же…
Пока же, учимся пользоваться ABCDE и делать правильные фото. Что значит правильные? Это значит, что фото должно быть чётким, полноцветным и демонстрировать объект крупным планом. Рядом неплохо приложить мерный объект (линейку), для верной оценки масштаба.
Правильно:
Неправильно:
Очевидно, правда? =)
Ещё несколько важных вопросов…
I) А где собственно искать?
Ответ: да везде. Меланома может располагаться на любом участке кожи, включая труднодоступные осмотру кожу волосистой части головы, области промежности, кожу ладоней и стоп. Самообследование надо проводить при помощи двух зеркал, последовательно осмотрев все участки тела. Меланома может возникнуть даже под ногтевой пластинкой пальца руки или ноги; при этом её часто путают с подногтевой гематомой от травмы. Если потемнение появилось вне травмы, или долго не проходит – лучше показать специалисту.
II) Вероятность заболеть – не более 1:5000. Может быть, ну его? Есть куда более значительные риски..
Ответ: следствием такого подхода, поздней обращаемости и поздней диагностики, являются тысячи смертей в год. Меланома не разбирает возрастов и социальных слоев – от нее умирают молодые и старые, простые люди и политики, труженики производства и рок-звезды. Певец Боб Марли и многие другие известные люди пали жертвой меланомы независимо от персональной доступности медицинской помощи, а только вследствие несвоевременной диагностики заболевания.
III) Ходят слухи, что родинки лучше не трогать…
Ответ: Большинство – да, лучше не трогать – незачем. Если по ABCDE 0 или 1, например… А если скажем 4 – её нельзя не трогать!
IV) Кому особенно следует быть настороженным?
Ответ: людям с первым и вторым фототипами кожи, людям с множественными родинками на поверхности кожи, особенно если у родственников были случаи меланомы (есть такое состояние, что умно называется «синдром множественных диспластических невусов, ассоциированный с меланомой – на сегодняшний день это самый значимый фактор риска развития этого заболевания). Если есть крупный, гигантский, врожденный невус. Если в последнее время обильно появляются новые родинки. Если изменяется какая-то старая родинка.
V) Что происходит дальше, когда вы обращаетесь к врачу?
Ответ: не происходит ничего страшного. Никто вам не объявит страшного диагноза, не госпитализирует тут же в стационар, и не скажет, что вы умрете. У большей части людей, обращающихся к врачу с подозрением на меланому кожи, при дообследовании выявляется доброкачественное образование, не угрожающее ни жизни, ни здоровью.
Прежде всего врач побеседует с вами, задаст ряд вопросов, касающихся как самого образования, так и случаев различных заболеваний в вашей семье. Затем он осмотрит ваши кожные покровы. После этого, при необходимости, он осмотрит образования на вашей коже при помощи специальной увеличительной техники – эпилюминисцентного дерматоскопа, при необходимости сделает снимки, чтобы лучше рассмотреть их на экране монитора.
Для большей части обратившихся на этом обследование и заканчивается, поскольку клинически и дерматоскопически диагностируется доброкачественное образование.
Бывают и другие виды меланомы, в частности беспигментные. Их мы разберём позже, т.к. в данном случае ранняя диагностика строится совсем на других принципах.
ps Долго думал – писать ли, нет… Думаю, надо.
В комментариях к одному уже удалённому посту мне попеняли, что дескать не ищи у себя болячек – их и не будет.
Достойный подход, что и говорить. Но мне почему-то вспоминается пациентка, которую в своё время довелось вести в РОНЦ. У неё была меланома, с первичным очагом на тыле левой кисти; очевидное, пигментное, бугристое образование. Росло быстро, скоро кисть начала отекать – местно-деструктивный рост, выглядящий примерно вот так:
Причём дама наблюдала процесс так сказать с маленького пигментного пятнышка.
Обратись она, когда пятнышко только начало расти – нет проблем, операция и излечение на >90%
Знаете, почему она никуда не пошла? Элементарно: на дворе был 2001-й год, время повального увлечения оккультизмом.
Так что дама предпочла “позитивно медитировать” на опухоль.
Так бы и медитировала, если бы не боль в кисти.
Руку пришлось ампутировать – начался распад, но это не спасло: к тому времени уже были множественные метастазы в печень. Она прожила ещё месяцев 7-8.
К чему это я? Ещё раз: ничего не бойтесь, но не будьте же идиотиками-то…
Как сделать фото и куда его отправить – тут: https://www.melanoma.su
Здоровья и удачи!
Пост – к себе, вопросы – в комментарии…
Источник
Родинки: стоит ли бояться?
Почти у каждого человека имеется то или иное количество родинок, которые обычно появляются в детстве и юности. Медицинское название – невус (naevus maternus), порок развития кожи, при котором отдельные её участки отличаются цветом и/или особым бородавчатым видом поверхности.
Многие кожные и подкожные новообразования встречаются довольно часто, и для предварительного диагноза достаточно внимательного осмотра врача-онколога. Большинство опухолей кожи доброкачественны, однако злокачественные опухоли тоже нередки, поэтому ранняя и точная диагностика чрезвычайно важна.
Чтобы спровоцировать родинку к перерождению, конечно необходим толчок, раздражитель. Самый сильный раздражитель из всех возможных — чрезмерное пребывание на солнце.
Ультрафиолетовое облучение в больших дозах вызывает необратимые изменения в клетках кожи, многократно увеличивая риск их перерождения. Для каждого человека критическое количество инсоляции сугубо индивидуально. Определить эту грань нелегко, поэтому лучше просто запомнить, что длительное пребывание на солнце идет во вред организму. Кожа вынуждена защищаться от ультрафиолетового излучения. Чрезмерный загар — это неминуемые ожоги, которые «бьют» по иммунитету кожи.
Вторая распространенная причина развития опухоли — травма родинки. Поэтому, если вы задели ее ногтем, ненароком повредили мочалкой, каким-то острым предметом, особенно, если эти травмы постоянны (допустим от белья) обязательно покажитесь врачу. Приучайте своих детей с детства бережно относиться к маленьким отметинкам на коже.
Поскольку родимые пятна встречаются очень часто, а меланомы развиваются редко, профилактическое удаление родинок неоправданно. Посмотрите на родинку под углом, возьмите лупу: равномерный цвет, ровный край, переход «кожного рисунка» с участка с обычной окраской на пигментный участок, наличие волос – добрый знак.
Однако, если родинка внезапно увеличивается в размерах (особенно при наличии неровных краев), темнеет, воспаляется, становится пятнистой, начинает кровоточить, изъязвляется, зудит или болит, «лаковая» поверхность родинки, особый рисунок края – тревога!
Обнаружив у себя возможные признаки перерождения родинки — обязательно обратитесь к врачу-онкологу.
Важно помнить, что все удаленные родинки подлежат обязательному морфологическому (гистологическому) исследованию, т.к. окончательный диагноз за морфологом. Только он через микроскоп знает опасность в лицо.
Легко запомнить клинические признаки злокачественного перерождения пигментных новообразований по схеме «УДАР»:
- Ускорение роста
- Диаметр более 6 мм
- Асимметрия, неправильные очертания
- Разноцветность, изменение цвета одного из участков.
Науке известно более сотни онкологических заболеваний, но меланома среди них — признанная «коварная и злая королева». Коварство и агрессивность этой разновидности рака кожи не имеет себе равных. Однажды возникнув, болезнь может незаметно развиваться в поверхностных слоях кожи в течение 5–50 (!) лет. Затем, выбрав наиболее слабое место на коже — родинку либо пигментное пятно, единичные клетки зреющей опухоли начинают прорастать вглубь.
Чтобы не запустить проблему, нужно только чуть более внимательно отнестись к себе и не пропустить первых тревожных симптомов. О том, насколько серьезны ваши опасения, необходимо проконсультироваться с онкологом. Самолечение пигментных пятен и родинок опасно, а вот самоосмотр приветствуется!
При любых даже незначительных подозрениях необходимо посетить онколога. В подобных ситуациях недопустимы заочные консультации и консультации косметологов!
В Диагностическом центре (отдел оказания платных услуг) по вопросам кожных образований и их удаления консультирует квалифицированный врач-онколог – Лебедева Татьяна Николаевна.
Какие же бывают родинки?
Лентиго (пограничные) — это плоское равномерно пигментированное пятно от коричнево-бурого до черного цвета, образующееся в результате увеличения числа меланоцитов на границе эпидермиса и дермы (слои кожи). По сравнению с веснушками лентиго темнее и располагаются реже; кроме того, их окраска не усиливается и число не возрастает под действием солнечного излучения.
Эпидермо-дермальные невусы — обычно плоские, но иногда несколько возвышаются над уровнем кожи. Окраска от светло-коричневой до почти черной, размеры — от 1 до 10 мм. Родимые пятна на ладонях, подошвах и в генитальной области обычно являются эпидермо-дермальными.
Сложные невусы — чаще имеют темную окраску из-за скопления меланоцитов и в той или иной степени возвышаются над уровнем кожи.
Интрадермальные невусы возвышаются над уровнем кожи; их окраска варьирует от телесной до черной, а поверхность может быть гладкой, покрытой волосами или бородавчатой.
Невусы Саттона — это пигментные родимые пятна (обычно сложные и интрадермальные невусы), окруженные кольцом депигментированной (неокрашенной) кожи. Невусы Саттона исчезают спонтанно, и лишь в редких случаях дают начало злокачественным меланомам.
Диспластические невусы — это пигментированные пятна неправильной формы и с нечеткими границами, слегка возвышаются над уровнем кожи, окраска их варьирует от рыжевато-коричневой до темно-бурой на розовом фоне. Диспластические невусы впервые привлекли к себе внимание своим необычным видом и повышенной частотой в некоторых семьях (передаются по наследству).
Голубые невусы — возвышающееся над кожей, иногда полусферическое образование, плотное, обычно с гладкой поверхностью, голубого, синего, изредка коричневого цвета, с четкой границей, величиной от 0,5 до 2,0 см, без волосяного покрова. Предпочтительной локализацией являются лицо, конечности, ягодицы.
Гигантский пигментированный невус — является чаще всего врожденным и увеличивается по мере роста ребенка. Эти невусы имеют плоскую поверхность и могут занимать значительные площади кожи туловища, конечностей, лица. Преобладающий цвет — коричневый, сероватый, черный.
Источник

