Служба впч что это такое

Рак шейки матки — заболевание с доказанной вирусной этиологией. Его возбудитель — вирус папилломы человека (ВПЧ), инфекция, передаваемая преимущественно половым путем. Однако чем больше специалисты накапливают знаний о природе этого заболевания, тем больше мифов и заблуждений копится у населения. Сегодня попытаемся разобраться, чему верить, а чему нет — и заодно ответим на самые частые вопросы о ВПЧ.
1. Вирус папилломы человека — что это?
Во-первых, это вирус. Как и все остальные вирусы, он проникает в клетку, объявляет себя местным властелином и устраивает из клетки фабрику по производству себя любимого. Эти вирусные копии проникают в соседние клетки и точно так же берут их под свой контроль.
В настоящее время исследователи выделили более 150 различных типов ВПЧ. Часть из них вызывает маленькие безобидные папилломы на коже, а около 40 разновидностей предпочитают ткани половых органов.
ВПЧ относится к высокозаразным вирусам, легко перескакивая от человека к человеку во время любых форм сексуальных контактов, включая петтинг. Из-за высокой заразности почти каждая сексуально активная женщина хотя бы один раз в жизни встретится с ВПЧ.
2. Что со мной будет, если у меня обнаружат ВПЧ?
Поскольку ВПЧ предпочитает «селиться» в клетках многослойного плоского эпителия, который постоянно обновляется и слущивается, в большинстве случае никакое заболевание не развивается.
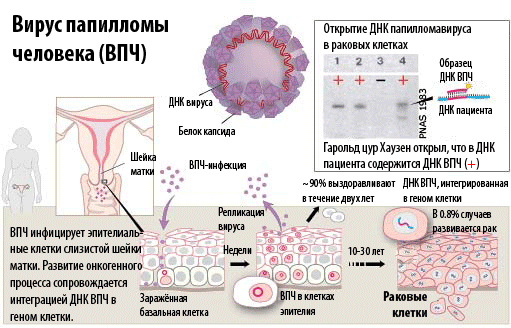
Но если что-то пошло не так, ВПЧ успевает интегрироваться в геном клетки-хозяина и говорит: «Я в домике». С этого момента иммунная система перестает распознавать ВПЧ, и начинается развитие заболевание. Какого именно — зависит от конкретного типа ВПЧ.
Часть вирусов считаются низкоонкогенными и вызывают развитие остроконечных кондилом (аногенитальных бородавок) в области половых органов. Эти разрастания могут появляться на коже и слизистых половых органов у мужчин и женщин, вокруг анального отверстия, на слизистой прямой кишки или на шейке матки у женщин. Самые распространенные низкоонкогенные типы — ВПЧ-6 и ВПЧ-11.

Остроконечные кондиломы могут выглядеть очень некрасиво, иногда даже страшновато, но их несложно удалить с помощью лекарств (не самостоятельно! может быть такой химический ожог, что мало не покажется) или хирургических методов (криообработка, радиоволна, лазерная или электрохирургия).
Высокоонкогенные типы ВПЧ (не менее 14 различных типов) медленно, но верно «порабощают» все слои эпителия и пробираются глубже. Этот процесс совершенно не проявляется никакими симптомами, развивается очень медленно, однако практически неизбежно приводит к развитию рака шейки матки, ануса и прямой кишки, влагалища, полового члена, полости рта и горла. Самые опасные и «злобные» типы — ВПЧ-16 и ВПЧ-18.
3. Как лечат ВПЧ-инфекцию?
Нравится это вам или нет, но попытки лечения ВПЧ-инфекции всяческими волшебными иммунотропными препаратами, экстрактами картошки, брокколи и каких-то мушек — выкинутые деньги.
Можно найти сотни отечественных публикаций и исследований, рассказывающих, как восхитительно «работают» эти лекарства. Проблема в одном — никто не может утверждать, что вирус побежден таблеткой, а не собственной работой организма. У женщин моложе 30 лет спонтанная элиминация ВПЧ происходит в большинстве случаев.
Если вирус перешел в интегративную фазу (в «домик») и началось развитие ВПЧ-ассоциированного заболевания, лечение может быть только хирургическим. Если это остроконечные кондиломы — их надо иссечь, если это предраковое поражение шейки матки (CIN — цервикальная эпителиальная неоплазия) — вся площадь поражения (врач видит это место в кольпоскоп) должна быть удалена.
4. Что мне сделать, чтобы предотвратить заболевание?

Принципы защиты такие же, как и для других инфекций, передаваемых преимущественно половым путем. Однако даже постоянное и правильное использование презервативов не исключает инфицирования (ВПЧ высокозаразен), хотя существенно снижает риск.
Дебют заболевания, вызванного ВПЧ, возможен уже через 8–10 лет от начала половой жизни, но для того, чтобы выявить начальные признаки болезни, необходимо не просто сходить к гинекологу, а пройти цервикальный скрининг: цитологический мазок с шейки матки с 21 года (не реже чем раз в 3 года) и анализ на ВПЧ высокого канцерогенного риска с 30 лет (не реже чем каждые 5 лет)1.
Споры о том, с какого возраста целесообразно начинать ВПЧ-тестирование, ведутся уже много лет. В нашей стране решили добавлять ВПЧ-тест к цитологическому скринингу с 30 лет, а в некоторых странах, в том числе в США2, — с 25 лет. Но эксперты едины в одном: у молодых пациенток ВПЧ определяется в 90 % случаях и покидает организм так же быстро и легко, как заселяется. Поэтому слишком рано начинать тестирование не надо — будет много ненужных движений, слёз и бессмысленных попыток лечения.
5. Гарантирует ли правильная диагностика защиту от рака?
Важно понимать: скрининг — это хорошо, но не идеально. Конечно, возможность поймать рак шейки на предстадиях — волшебный шанс, подаренный человечеству Георгиосом Папаниколау, но есть много разных «но».
Анализ надо хорошо взять, бережно транспортировать, правильно окрашивать, грамотно смотреть — и на каждом из этих этапов могут, к сожалению, возникнуть ошибки. В любом случае, задача скрининга — «поймать» уже начавшееся заболевание на стадии ранних, еще предраковых, изменений, чтобы поскорее вылечить.
Но существует и вторая стратегия — вакцинопрофилактика, задача которой — не допустить заражения вовсе. И о возможностях предотвращения ВПЧ-ассоциированных заболеваний с помощью вакцинации мы с вами поговорим в следующий раз.
Оксана Богдашевская
Фото istockphoto.com
1 Доброкачественные и предраковые заболевания шейки матки с позиции профилактики рака. Клинические рекомендации (протокол лечения). Письмо Минздрава РФ от 02.11.2017.
2 Society of Gynecologic Oncology (SGO) and the American Society for Colposcopy and Cervical Pathology (ASCCP): Interim clinical guidance for primary hrHPV testing 2015
Источник
Bирус папилломы человека (ВПЧ) – чрезвычайно распространенная в мире инфекция, передаваемая половым путем.
Особенность этой инфекции заключается в том, что она может в течение многих лет никак себя не проявлять, но в итоге привести к развитию доброкачественных (папилломы) или злокачественных (рак шейки матки) заболеваний половых органов.
Типы вируса папилломы человека
Известно более 100 типов ВПЧ. Типы — это своеобразные «подвиды» вируса, отличающиеся между собой. Типы обозначаются номерами, которые присваивались им по мере открытия.
Группу высокого онкогенного риска составляют 14 типов: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68 (эти типы имеют отношение к развитию рака шейки матки).
Кроме того, известны типы низкого онкогенного риска (главным образом, 6 и 11). Они приводят к образованию аногенитальных бородавок (остроконечных кондилом, папиллом). Папилломы располагаются на слизистой вульвы, влагалища, в перианальной области, на коже половых органов. Они практически никогда не становятся злокачественными, однако приводят к существенным косметическим дефектам в области гениталий. Бородавки на других частях тела (руки, ноги, лицо) также могут быть вызваны этими типами вируса, а могут иметь и иное происхождение. В последующих статьях будем отдельно обсуждать типы ВПЧ «высокого риска» и «низкого риска».
Заражение вирусом папилломы человека
Передается вирус, главным образом, при половых контактах. Рано или поздно заражаются ВПЧ почти все женщины: до 90% сексуально активных женщин столкнется с этой инфекцией в течение жизни.
Но есть и хорошие новости: большинство инфицированных (около 90%) избавятся от ВПЧ без каких-либо медицинских вмешательств в течение двух лет.
Это нормальное течение инфекционного процесса, вызванного ВПЧ, в организме человека. Этого времени достаточно для того, чтобы иммунная система человека полностью избавилась от вируса. В такой ситуации ВПЧ не принесет никакого вреда организму. То есть, если был обнаружен ВПЧ какое-то время назад, а сейчас его нет, это абсолютно нормально!
Необходимо учитывать, что иммунная система работает у разных людей с «разной скоростью». В связи с этим скорость избавления от ВПЧ может быть разной у половых партнеров. Поэтому возможна ситуация, когда у одного из партнеров обнаружен ВПЧ, а у другого – нет.

Большинство людей заражаются ВПЧ вскоре после начала половой жизни, и многие из них никогда не узнают о том, что были инфицированы ВПЧ. Стойкого иммунитета после заражения не формируется, поэтому возможно повторное заражение как тем же вирусом, с которым уже была встреча, так и другими типами вируса.
ВПЧ «высокого риска» опасен тем, что он может приводить к развитию рака шейки матки и некоторых других видов рака. Других проблем ВПЧ «высокого риска» не вызывает.
ВПЧ не приводит к развитию воспаления на слизистой влагалища/шейки матки, нарушениям менструального цикла или бесплодию.
ВПЧ никак не влияет на способность к зачатию и вынашиванию беременности.
Ребенку ВПЧ «высокого риска» не передается во время беременности и в процессе родов.
Диагностика вируса папилломы человека
Сдавать анализ на ВПЧ высокого онкогенного риска до 25 лет практически бессмысленно (кроме тех женщин, которые рано начинают половую жизнь (до 18 лет)), так как в это время очень велика вероятность обнаружить вирус, который вскоре самостоятельно уйдет из организма.
После 25 – 30 лет сдавать анализ имеет смысл:
- совместно с анализом на цитологию (PAP – тестом). Если есть и изменения в PAP — тесте, и ВПЧ «высокого риска», то такая ситуация требует особого внимания;
- длительная персистенция ВПЧ «высокого риска» в отсутствие цитологических изменений также требует внимания. В последнее время доказано, что чувствительность ВПЧ-тестирования в профилактике рака шейки матки выше, чем чувствительность цитологического исследования, в связи с чем определение только ВПЧ (без цитологического исследования) одобрено как самостоятельное исследование для профилактики рака шейки матки в США. Однако в России рекомендовано ежегодное цитологическое исследование, поэтому видится разумным сочетание этих двух исследований;
- после лечения дисплазии/предрака/рака шейки матки (отсутствие ВПЧ в анализе после лечения практически всегда свидетельствует об успешном лечении).
Для исследования необходимо получить мазок из канала шейки матки (возможно исследование и материала из влагалища, однако в рамках скрининга рекомендуется получение материала именно из шейки матки).
Анализ нужно сдавать:
- 1 раз в год (если ВПЧ «высокого риска» ранее был обнаружен, и анализ сдается совместно с цитологическим исследованием);
- 1 раз в 5 лет, если предыдущий анализ был отрицательным.
Сдавать анализ на ВПЧ низкого онкогенного риска нет необходимости практически никогда. Если папиллом нет, то этот анализ не имеет смысла в принципе (носительство вируса возможно, лечения вируса нет, поэтому что дальше делать с результатом анализа, неизвестно).
Если папилломы есть, то:
- чаще всего они вызваны именно ВПЧ;
- удалять их необходимо вне зависимости от того, обнаружим мы 6/11 типы или нет;
- если уж брать мазок, то непосредственно с самих папиллом, а не из влагалища/шейки матки.
Существуют тесты для выявления ВПЧ разных типов. Если вы периодически сдаете анализы на ВПЧ, обращайте внимание, какие конкретно типы включены в анализ. Некоторые лаборатории делают исследование только на 16 и 18 тип, другие – на все типы вместе. Также возможно сдать анализ, который позволит выявить все 14 типов вируса «высокого риска» в количественном формате. Количественные характеристики важны для прогнозирования вероятности развития предрака и рака шейки матки. Применяться эти тесты должны в контексте профилактики рака шейки матки, а не как самостоятельный тест. Анализ на ВПЧ без результатов цитологии (РАР-теста) чаще всего не позволяет сделать никаких выводов о состоянии здоровья пациентки.
Нет такого анализа, который позволит определить, «уйдет» ли вирус у конкретной пациентки или нет.
Лечение вируса папилломы человека
Не существует медикаментозного лечения ВПЧ. Существуют методы лечения состояний, вызванных ВПЧ (папилломы, дисплазия, предрак, рак шейки матки).
Это лечение должно осуществляться с применением хирургических методов (криокоагуляция, лазер, радионож).
Никакие «иммуностимуляторы» не имеют отношения к лечению ВПЧ и применяться не должны. Ни один из широко известных в России препаратов (Аллокин-Альфа, Изопринозин, Гроприносин и др.) не прошли адекватных испытаний, которые бы показали их эффективность и безопасность. Ни в одни протоколы/стандарты/рекомендации эти препараты не входят.
Наличие или отсутствие «эрозии» шейки матки не влияет на тактику лечения ВПЧ. Подробнее о тех ситуациях, когда надо лечить эрозию, можно почитать в статье «Эрозия или не эрозия?».
Если у пациентки нет жалоб, а также нет папиллом/изменений на шейке матки при кольпоскопии и по данным PAP — теста, никакие лечебные процедуры не нужны.
Необходимо только пересдавать анализ 1 раз в год и следить за состоянием шейки матки (ежегодно PAP — тест, кольпоскопия). У большинства пациенток вирус «уйдет» из организма самостоятельно. Если и не уйдет, совершенно необязательно, что он приведет к развитию рака шейки матки, но контроль необходим.
Лечение половых партнеров не требуется (за исключением тех случаев, когда у обоих партнеров есть папилломы половых органов).
Профилактика заражения вирусом папилломы человека
Разработаны вакцины, защищающие от 16 и 18 типов ВПЧ (одна из вакцин также защищает от 6 и 11 типов). Типы ВПЧ 16 и 18 «отвечают» за 70% случаев рака шейки матки, а потому защита от них так важна. Плановая вакцинация применяется в 45 странах мира.
Презерватив (не обеспечивает 100% защиты).
Единственный метод, обеспечивающий 100% защиту, — воздержание от половых контактов. Я ни в коем случае не агитирую за него, просто даю информацию к размышлению.
Источники:
- www.cdc.gov (официальный сайт Центра по Контролю и Профилактике Заболеваемости, США);
- www.who.int (официальный сайт Всемирной Организации Здравоохранения);
- AB Moscicki, M Schiffman, S Kjaer, LL Villa. Chapter 5: Updating the natural history of HPV and anogenital cancer. Vaccine 2006; 24: S42-51. (Данные о естественном течении папилломавирусной инфекции и аногенитального рака);
- FT Cutts, S Franceschi, S Goldie, X Castellsague, S de Sanjose, G Garnett, WJ Edmunds, P Claeys, KL Goldenthal, DM Harper, L Markowitz Human papillomavirus and HPV vaccines: a review (ВОЗ. Вирус папилломы человека и вакцины против ВПЧ. Обзор.);
- Шипулина О.Ю. Автореферат диссертации на соискание степени кандидата медицинских наук. Эпидемиологические особенности и меры профилактики онкогинекологической патологии папилломавирусной этиологии. 2013г.;
- Профилактика рака шейки матки. Руководство для врачей. Под ред. Акад. РАМН Г. Т. Сухих, проф. В.Н. Прилепской. Москва. «МЕДпресс-информ» 2012 г.;
- Stoler MH, Austin RM, Zhao C. Point-Counterpoint: Cervical Cancer Screening Should Be Done by Primary Human Papillomavirus Testing with Genotyping and Reflex Cytology for Women over the Age of 25 Years. J Clin Microbiol. 2015 Sep;53(9):2798-804. doi: 10.1128/JCM.01087-15. Epub 2015 May 6. (Скрининг рака шейки матки должен проводится с использованием ВПЧ-тестирования на первом этапе).
Источник
Читайте на Зожнике:
Смартфоны смогут диагностировать рак и папилломавирус
Рассеянный склероз: как возникает, как распознать, как лечить
Убийственные доводы: сколько жизней сохраняют прививки (инфографика)
Новое супероружие в борьбе с раком
Юлия Кудерова Среда, 05.07.2017
Источник

Вирус папилломы человека (ВПЧ) врачам известен достаточно давно: доказана его непосредственная роль в возникновении бородавок на коже. Однако, особую актуальность эта инфекция приобрела относительно недавно, когда была установлена четкая связь некоторых разновидностей (генотипов) ВПЧ с формированием у женщин рака шейки матки.
По современным данным, более 80% мирового населения являются носителями различных типов ВПЧ. Однако лишь у 10% из них папилломавирусная инфекция сопровождается появлением каких-либо симптомов.
Что такое папилломавирус?

Вирус папилломы человека или Human papilloma virus (HPV) относится к семейству Папилломавирусы. Представители этого семейства, которое насчитывает более 40 родов, при определенных условиях вызывают развитие доброкачественных опухолей (папиллом) у животных и человека.
В человеческий организм могут проникать представители пяти родов этого семейства, насчитывающих 27 видов. Виды папилломавируса человека, в свою очередь, подразделяются на штаммы (генотипы), которых на данный момент известно более 600.
Не все генотипы папилломавируса человека являются патогенными. В настоящее время доказано, что лишь чуть более, чем 40 генотипов ВПЧ могут провоцировать развитие специфических проявлений папилломавирусной инфекции: трансформацию тканей, доброкачественные и злокачественные опухоли. Такие генотипы обозначаются цифрами, например, ВПЧ 35 генотипа.
Следовательно, все представители папилломавируса (генотипы), патогенные для человека, подразделяются на две группы (по степени онкогенности – способности вызывать рак):
- Низкого онкогенного риска – 6, 11, 42, 43, 44 типа.
- Высокого онкориска – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68 типа.
Иногда выделяют группу среднего онкогенного риска. Дальнейшее изучение патогенных свойств различных генотипов ВПЧ способствует периодическому изменению вышеприведенной классификации, а также выявлению новых представителей этого вируса.
По существующим представлениям, ВПЧ низкого онкориска могут вызывать различные кожные проявления – бородавки и папилломы (кондиломы). Высокоонкогенные типы способны приводить к злокачественному перерождению тканей.
Где «живет» ВПЧ?
Вирус папилломы человека поражает преимущественно поверхностный эпителий кожных покровов и слизистых оболочек. Местоположение патологических изменений при поражении ВПЧ прямо зависит от пути его проникновения в человеческий организм.
Так, при попадании на кожу, местом размножения вируса служат ядра клеток базального слоя. А зрелые вирусные частицы проникают и в другие слои эпидермиса.
На слизистых оболочках излюбленной локализацией вируса папилломы человека являются клетки плоского эпителия. Именно с этим связана способность некоторых типов ВПЧ вызывать у женщин перерождение плоскоклеточного эпителия шейки матки.
Как передается ВПЧ?
ВПЧ относится к высококонтагиозным инфекциям. Заразиться папилломавирусом возможно несколькими способами. К путям передачи ВПЧ относятся:
- Половой. Наиболее часто заражение ВПЧ происходит именно при половых контактах: генитальных, анальных или оральных.
- Контактно-бытовой. Проникновение возбудителя происходит через микротравмы кожного покрова (ссадины, царапины и т. д.). Наиболее часто такое встречается при использовании общих средств гигиены, к примеру, полотенец или бритв и в общественных местах – бассейны, туалеты, бани, сауны и т. п.
- Интранатальный. Заражение новорожденного в родах при его продвижении через инфицированные материнские родовые пути.
- Профессиональный. Вдыхание медперсоналом вирусных частиц при проведении деструктивного лечения поражений шейки матки или кондилом, например, электрокоагуляция, лазерная вапоризация.
- Половой путь передачи этой вирусной инфекции является самым распространенным из всех существующих. При этом важно знать, что использование барьерных методов защиты (презерватива) не всегда предохраняет от инфицирования ВПЧ. Для передачи вируса достаточно телесного генитального контакта.
Пик заражения вирусом папилломы человека приходится на сексуально активный возраст – 17–26 лет. При этом проникновение ВПЧ в организм часто происходит уже при первом сексуальном контакте.
Проявления ВПЧ у женщин

При нормальном состоянии иммунной системы, вирус в значительном числе случаев не причиняет вреда человеку. По имеющимся данным, у 90% инфицированных лиц вирус папилломы человека самостоятельно элиминируется на протяжении двух лет без каких-либо врачебных вмешательств. В остальных случаях могут развиваться различные клинические проявления, обусловленные папилломавирусной инфекцией.
Факторы, влияющие на активацию вируса (кофакторы):
- Злоупотребление вредными привычками, особенно, курением.
- Наличие сопутствующих инфекций, особенно, передающихся половым путем. Особую роль играет инфицирование вирусом генитального герпеса.
- Различные иммунодефицитные состояния, особенно, ВИЧ-инфекция.
От момента проникновения возбудителя в человеческий организм и до начала изменений эпителиального покрова кожи или слизистых оболочек проходит достаточно много времени: от двух-трех недель до нескольких лет.
Инфекционный процесс при ВПЧ протекает в различных вариантах (формах). К ним относятся:
- Латентная или бессимптомное носительство ВПЧ.
- Субклиническая. Видимых симптомов нет, но при проведении специального исследования кожи или слизистых выявляются характерные клеточные изменения, вызванные вирусом.
- Клиническая. Явные проявления, которые видны невооруженным глазом (например, кондиломы).
Особую актуальность ВПЧ в гинекологии представляют те генотипы вируса, которые провоцируют формирование диспластических и раковых процессов шейки матки. Но все же с ознакомительной целью будут рассмотрены все возможные проявления ВПЧ у женщин.
Бородавки

Являются доброкачественными новообразованиями кожного покрова. Их появление провоцируют папилломавирусы низкого онкогенного типа. Диагностируются как у взрослых, так и в детском возрасте.
По клиническим проявлениям различают такие типы бородавок:
- Обычные или вульгарные. Обычно появляются на руках (пальцы, околоногтевая поверхность, тыльная сторона ладоней). Имеют вид небольшого уплотнения чаще телесного цвета с неровной (шероховатой) поверхностью.
- Подошвенные. Возникают на стопах и имеют плоскую форму. Обычно растут вовнутрь, часто причиняя достаточно ощутимый дискомфорт при ходьбе или давлении.
- Плоские. Имеют вид мелких плоских узелков, располагающихся практически на любом участке туловища. Часто множественные.
- Нитчатые (акрохорды). Чаще располагаются на лице (вокруг носа, рта или глаз). Выглядят как тонкие пальцеобразные выросты или длинные нити. Склонны к интенсивному росту.
Все виды бородавок крайне редко перерождаются. Их появление несет скорее косметическую и эстетическую проблему. Это самые относительно безобидные проявления папилломавируса.
Остроконечные кондиломы
Являются разновидностью бородавок. Вызываются различными генотипами ВПЧ, включая и высокоонкогенные (например, 16 или 18). Следовательно, появление у женщин остроконечных кондилом, имеющих аногенитальную локализацию (на половых органах и в области заднего прохода), сопряжено с достаточно высоким риском поражения эпителия шейки матки.
Заражение происходит преимущественно при сексуальных контактах.
Остроконечные кондиломы в начале своего развития представляют собой мелкие папулы (узелки) розового цвета диаметром всего несколько миллиметров. По мере роста они приобретают нитевидную или булавовидную форму и имеют тенденцию к слиянию, приобретая характерный вид «цветной капусты» или же «петушиного гребня». Распространению кондилом способствует пренебрежение элементарной гигиеной, ношение тесного белья, мацерация кожи промежности у женщин с ожирением и т. д.
Располагаются остроконечные кондиломы на любом участке наружных половых органов, передней трети влагалища и/или в области ануса. Помимо наружной локализации, почти у каждой пятой женщины такие изменения выявляются на поверхности шейки матки и в цервикальном канале, что является весьма неблагоприятным фактором.
Намного реже остроконечные кондиломы выявляются в области гортани. Это связано с широким распространением орально-генитальных сексуальных контактов.
Дисплазия и рак шейки матки

Раковое поражение шейки матки занимает одну из лидирующих позиций среди всех онкологических заболеваний у женщин. Частота его продолжает расти.
В настоящее время доказано, что непосредственной причиной злокачественного перерождения эпителия шейки матки являются высокоонкогенные генотипы ВПЧ. При этом более, чем в 70% случаев предрака (дисплазии или цервикальной интраэпителиальной неоплазии) и рака шейки матки «виноваты» 16 и/или 18 тип папилломавирусной инфекции.
От момента инфицирования ВПЧ до развития злокачественной опухоли из эпителия шейки матки проходит обычно 10–20 лет. Однако, иногда (к примеру, при выраженном снижении иммунитета) процесс формирования рака шейки матки заметно ускоряется и сокращается до 5–8 лет.
Опасность такого вида злокачественной трансформации в том, что вплоть до появления выраженных изменений на шейке матки (запущенный рак) симптомы практически отсутствуют. Только регулярный осмотр врача гинеколога с проведением обязательного цитологического и кольпоскопического обследования позволяет диагностировать на ранних стадиях диспластические и раковые перестройки эпителия шейки матки.
Поводом к срочному обращению к врачу гинекологу служат такие проявления:
- Появление аномальных кровяных выделений из половых путей, например, в период между менструациями или непосредственно после полового контакта.
- Усиление влагалищных выделений (особенно, появление неприятного запаха), дискомфорт во влагалище.
- Болевые ощущения внизу живота, пояснице.
- Немотивированная усталость, потеря массы тела, уменьшение аппетита.
- Беспричинный отек одной нижней конечности.
Вышеперечисленные симптомы не являются специфическими именно для рака шейки матки и могут выявляться при других заболеваниях. Однако, стоит помнить, что ранняя диагностика и своевременное лечение злокачественной опухоли существенно повышает шансы на выздоровление.
Как выявить ВПЧ?

Кожные проявления папилломавирусной инфекции (бородавки, кондиломы) обычно не представляют особых трудностей для диагностики.
Если есть подозрение на поражение шейки матки, проводится ряд дополнительных исследований, такие как:
- Кольпоскопия. Изучение поверхности шейки матки и видимой части цервикального канала при помощи специального оптического прибора – кольпоскопа. Во время проведения такой процедуры выполняется ряд диагностических проб, позволяющих уточнить локализацию и характер патологических изменений шеечного эпителия.
- Биопсия «проблемных» участков шейки матки с обязательным последующим гистологическим анализом полученного материала.
- Цитологическое исследование (тест Папаниколау, ПАП-тест). Является также скрининговым методом и должено проводиться абсолютно у всех женщин даже при зрительно неизмененной шейке матки.
При подозрении на папилломавирусную инфекцию любой локализации обязательно проводятся исследования, направленные на подтверждение наличия ВПЧ и определение его генотипа. С такой целью применяют:
- Метод ПЦР (полимеразно-цепная реакция).
- Метод «гибридного захвата» (ВПЧ Digene-тест; Digene Hybride Capture II). Является скрининговым тестом во многих странах для диагностики высокоонкогенных типов ВПЧ.
Разумеется, в процессе диагностики папилломавирусной инфекции применяется комплексный подход.
Принципы лечения

Пока еще не существует специфического лечения папилломавируса, приводящее к стойкой элиминации (уничтожения) возбудителя из человеческого организма. Все существующие методы терапии ВПЧ направлены на устранение косметических и иных трансформаций, вызванных действием вируса, и повышение общей резистентности организма.
Иммуностимулирующие лекарственные препараты (повышающие неспецифический иммунитет) обычно применяют при локализации проявлений ВПЧ в области гениталий у женщин. При исключительно кожных проявлениях папилломавирусной инфекции обычно достаточно деструктивного лечения.
С целью иммуностимуляции применяются такие группы средств:
- Производные интерферона и его индукторы.
- Некоторые противовирусные препараты.
- Витаминотерапия.
- Растительные препараты, обладающие иммуномодулирующими свойствами и т. д.
- Ведение здорового образа жизни, полный отказ от вредных привычек, умеренная физическая активность также повышают неспецифический иммунитет человека.
Для удаления (деструкции) патологически измененных участков эпителиальной ткани используют два вида средств: химические и физические.
Химическое воздействие выполняется с помощью аппликаций на пораженные участки специальных растворов, обладающих деструктивным действием. Процедура должна проводиться исключительно врачом, особенно, при множественных разрастаниях папиллом или локализации их в аногенитальной области. Примерами таких препаратов являются: подофиллотоксин, солкодерм, ферезол, трихлоруксусная кислота и другие.
Среди физических методов воздействия наиболее часто используются:
- Криодеструкция – замораживание патологических тканей жидким азотом.
- Лазерная вапоризация.
- Диатермокоагуляция или электрокоагуляция.
- Ножевое хирургическое удаление.
В последние годы с успехом применяется введение иммуностимуляторов (например, препаратов интерферона) непосредственно в область поражения папилломавирусом.
Выбор метода лечения и дальнейшую тактику определяет лечащий врач дерматовенеролог или гинеколог в зависимости от локализации поражения вирусом и выявленного его генотипа.
Не рекомендуется применять средства народной медицины или заниматься самолечением без консультации с врачом. Неправильная терапия папилломавируса приводит к активизации инфекции и дальнейшему распространению патологических изменений.
Вакцинация

На данный момент фармацевтической промышленностью производится два типа вакцин против ВПЧ-16 и ВПЧ-18. Вирусы этих генотипов, как известно, являются самыми частыми факторами формирования у женщин раковых изменений шейки матки. Одна из этих вакцин защищает также и от ВПЧ 6, 11 и других генотипов, наиболее часто вызывающих остроконечные кондиломы аногенитальной области. Помимо этого, установлено, что обе вакцины обладают некоторой перекрестной защитой от ВПЧ других генотипов.
На постсоветской территории эти вакцины известны под торговыми названиями «Церварикс» и «Гардасил».
Наибольшая эффективность вакцинации достигается при применении вакцины до инфицирования ВПЧ. Вследствие этого, вакцинации подлежат девочки и девушки до начала вступления в сексуальные отношения. По рекомендациям Всемирной организации здравоохранения вакцинировать следует девочек в возрасте 9–13 лет. Помимо этого, вакцинироваться могут и молодые женщины, которые уже живут половой жизнью, для профилактики рака шейки матки. Всего применяется три инъекции с интервалом 1–2 и 6 месяцев соответственно.
В некоторых странах эти вакцины применяют и для иммунизации мальчиков с целью профилактики возникновения у них генитальных проявлений папилломавирусной инфекции.
Источник
