Родинки когда нужно удалять

21 мая — День диагностики меланомы. Как сохранить свое здоровье и что можно сделать для профилактики самой опасной «разновидности» рака кожи, Матронам рассказал Дмитрий Бейнусов, кандидат медицинских наук, преподаватель ЧУ ДПО «Центр дополнительного медицинского образования», практикующий врач дерматоонколог из Санкт-Петербурга.

Дмитрий Бейнусов
Пара важных слов и цифр о злокачественных опухолях кожи
99% того, о чем я скажу далее, будет относиться не столько к раку кожи, сколько к наиболее опасной его «разновидности» — меланоме. Почему? Именно меланома составляет 4% от всех опухолей кожи, однако 80% смертей от этих опухолей вызваны именно меланомой.
Самое важное, что вам нужно запомнить из этой статьи:
1. Каждому человеку необходим полный самоосмотр всего тела 1 раз в полгода.
2. Каждому человеку необходим визит к врачу-дерматоонкологу 1 раз в год.
3. Удаление любых родинок должно обязательно производиться только с гистологией.
— Все образования на коже человек, далекий от медицины, называет «родинками». Какие из них на самом деле могут переродиться в злокачественную опухоль?
— В классификации ВОЗ существует около 300 наименований для обозначения того, что человек, не связанный с дерматоонкологией, называет «родинкой» (невусом). Шанс стать меланомой или раком есть у любого образования на коже, просто у одних он меньше, у других больше. Более того, в большом проценте случаев эти опухоли могут развиваться и на неизмененных кожных покровах.
Наибольший шанс перерождения в меланому имеют диспластические (атипичные) невусы. Международное Агентство по Изучению Рака (МАИР, англ. IARC) в 1990 году дало такое определение атипическому невусу: «хотя бы часть невуса должна быть представлена в виде пятна, в дополнение к этому должны присутствовать хотя бы 3 из нижеперечисленных критериев: (а) нечеткая граница, (б) размер 5 мм и более, (в) в окраске должны присутствовать разные цвета, (г) неровный контур, (д) покраснение кожи».
Вот 2 примера среднестатистических атипичных (диспластических) невусов.
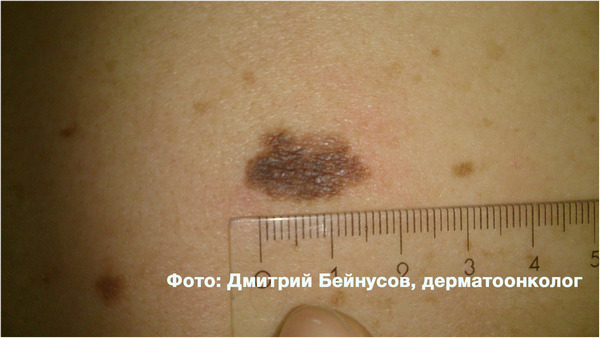
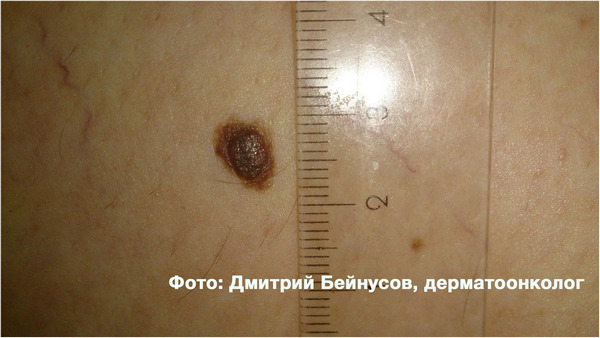
По данным исследований, ежегодный риск злокачественного перерождения атипичного (диспластического) невуса составляет 1:10 000, в то время как для обычного — 1:200 000.
Если у вас на коже есть одно или несколько таких образований — вам необходимо показываться дерматоонкологу не реже 1 раза в год. Если их много, а тем более больше 50 — такой осмотр необходим 1 раз в 6 месяцев или чаще.
Повышенный риск превращения в меланому имеют также врожденные пигментные невусы. Их разделяют на мелкие (до 1,5 см), крупные (от 1,5 до 20 см) и гигантские (более 20 см). Риск превращения в меланому для этого вида невусов равен 1-5% для мелких, 6% для крупных (рекомендовано удаление до возраста 12 лет) и 30% для гигантских (удалять как можно быстрее).
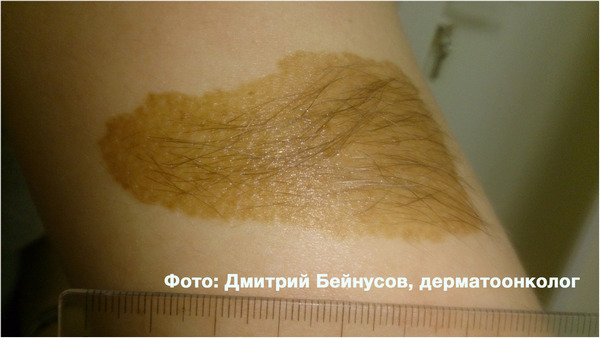
Минимальный риск превращения в злокачественную опухоль, на мой взгляд, имеют папилломы. Это образования, расположенные на тонкой ножке, мягкой консистенции, размером около 1-2 мм.
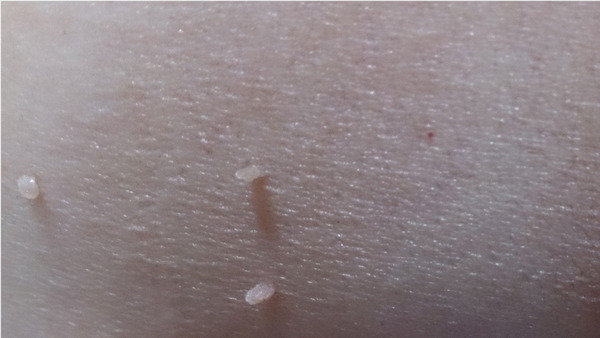
Может ли человек самостоятельно по внешнему виду определить, опасно ли его кожное образование, или обязательно нужен специалист? Существуют ли методы самодиагностики?
Методы самодиагностики существуют, однако необходимо понимать, что их точность значительно ниже, чем при осмотре дерматоонколога.
Наиболее простые правила, которыми стоит руководствоваться, — «ABCDE» и правило «гадкого утенка».
«ABCDE»
«А» (от англ. Asymmetry) — Асимметрия. Если через родинку нельзя провести хотя бы одну ось симметрии — эту родинку необходимо показать дерматоонкологу.
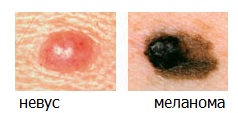
«B» (от англ. Border) — Граница. Неровный, а тем более зубчатый или фестончатый край у родинки — повод для визита к специалисту по новообразованиям кожи.
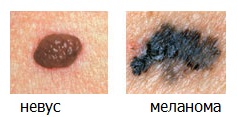
«С» (от англ. Color) — Цвет. Большинство доброкачественных родинок имеют коричневый (реже телесный) цвет. Насыщенный черный цвет или появление красного, голубого или белого цветов может сигнализировать о превращении в меланому.
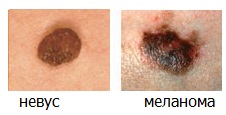
«D» (от англ. Diameter) — Диаметр. Чаще всего размеры меланомы превышают 6 мм.
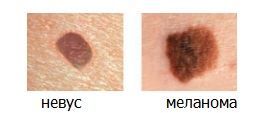
«E» (от англ. Evolving) — Изменение. Любые изменения, которые произошли с родинкой. Наиболее тревожными знаками являются: кровоточивость, изменения формы, размеров, появление чувства жжения, изъязвление, мокнутие, выпадение волос с поверхности родинки, появление стойкого воспаления, образование сухих корочек, появление глянцевой поверхности невуса, исчезновение кожного рисунка с поверхности невуса.
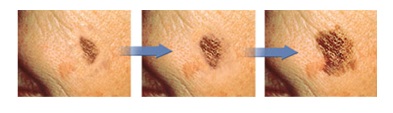
Если хотя бы один из этих пунктов относится к вашей родинке — вам необходимо посетить дерматоонколога.
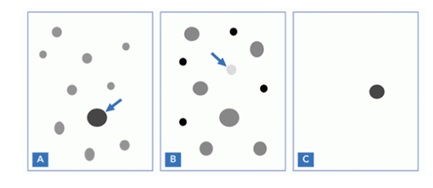
Правило «Гадкого утенка» очень простое. Если родинка стала злокачественной — она будет отличаться от остальных невусов на коже. Такое образование нужно показать онкологу, специалисту по новообразованиям кожи.
В каких случаях появления кожных образований человеку надо «срочно бежать к врачу»? Ведь на теле часто появляется много новых «пятнышек»?
Появление новых родинок само по себе не несет опасности. Важно, чтобы те, которые уже есть, не приобретали «плохих» признаков, которые мы перечислили выше.
Какой метод самодиагностики — самый плохой?
Самое плохое, что человек может сделать после обнаружения у себя подозрительной родинки, — не пойти на следующий день сразу к онкологу, а начать ставить себе диагноз «по интернету». Смотреть фото, подписи к которым не соответствуют реальности, читать страшные истории в изложении людей, не связанных с медициной. Дальше и дальше откладывать визит к врачу, усугублять свой невроз и снижать эффективность необходимого лечения из-за того, что оно будет начато несвоевременно.
Какой метод самодиагностики — самый лучший?
Очная консультация дерматоонколога с дерматоскопией. Во многих городах России уже несколько лет проводится очень полезная акция — День диагностики меланомы. Ежегодно в один из майских дней врачи-специалисты по опухолям кожи проводят бесплатные осмотры всех желающих с целью ранней диагностики меланомы и рака кожи.
Как определить, к кому обращаться — дерматологу или дерматологу-онкологу? Если даже безобидное, на первый взгляд, покраснение может оказаться базалиомой?
На мой взгляд, при малейшем подозрении на меланому или рак кожи первый специалист, к которому стоит обратиться, — онколог, специализирующийся именно на новообразованиях кожи, — дерматоонколог. Если попасть к такому врачу нет возможности — покажитесь онкологу. Если нет онколога — дерматологу.
Что делать, если подходящего врача поблизости нет?
Обратитесь за онлайн-консультацией к дерматоонкологу. Специалисты, которые предоставляют такие услуги, существуют. Важно помнить, что онлайн-консультация не заменяет очной. Точность диагностики в этой ситуации значительно ниже, чем при визуальном осмотре. Онлайн-консультация, на мой взгляд, скорее психологическая мера, когда необходимо успокоиться «прямо сейчас» и получить достоверную информацию от профильного специалиста.
Врачи часто говорят про «опасный тип кожи». Что это за тип кожи и надо ли этим людям систематически наблюдаться у онколога?
Согласно классификации Т. Фицпатрика, существует 6 фототипов кожи (иллюстративный материал по этому вопросу широко представлен в интернете по запросу «фототипы кожи по Фицпатрику»).
Риск меланомы наиболее высокий для первого фототипа и наименьший (но не равный нулю) для шестого типа кожи. Большинство жителей нашей страны принадлежат ко второму или третьему фототипам. Всем людям со вторым фототипом стоит ежегодно наблюдаться у онколога.
Существуют ли доказанные факторы риска, или природа рака кожи неизвестна?
В настоящее время известны следующие доказанные факторы риска меланомы кожи (NCCN 2017):
1. Мужской пол
2. Возраст более 60 лет
3. Диспластический невусный синдром или синдром множественных атипических невусов
4. Большое количество родинок на коже (риск растет прямо пропорционально увеличению числа)
5. Первый фототип кожи по Фицпатрику
6. Солнечные ожоги до волдырей (неоднократные — хуже), частые солнечные ожоги
7. Актинический (солнечный) кератоз, базальноклеточный и плоскоклеточный раки кожи, злокачественные опухоли в детском возрасте
8. Длительное применение препаратов, которые подавляют иммунитет (глюкокортикоидные гормоны)
9. Иммунодефицит (ВИЧ, вирусные гепатиты и пр.)
10. Пигментная ксеродерма (редкое наследственное заболевание)
11. Генетическая предрасположенность
12. Меланома у кровных родственников
13. ПОСЕЩЕНИЕ СОЛЯРИЯ (да, это доказанный фактор риска развития меланомы, здесь нет ошибки)
14. Длительное проживание, сезонная работа или длительный отпуск в южных странах и горной местности
15. Хроническое воздействие ультрафиолетовых лучей при работе на открытом воздухе
Отдельно отмечу, что однократная травматизация и тем более «натирание» одеждой не являются доказанными факторами риска.
Можно ли удалить кожное образование, если оно доставляет только эстетический дискомфорт, или лучше избегать операции без медицинских показаний? Мы часто читаем истории «мой родственник удалил родинку и через полгода умер» или «поранил родинку и развился рак», поэтому часто предпочитают лишний раз ничего не трогать.
Таких историй в интернете действительно немало, однако почти все они при ближайшем рассмотрении не выдерживают никакой критики. Расскажу показательный случай из практики.
На прием приходит женщина, которая очень хочет удалить маленькую папиллому в подмышечной области. Папиллома появилась давно и доставляет выраженный дискомфорт. Однако женщина очень боится, так как ее мама «удалила точно такую же папиллому в этом же месте и через полгода умерла». При подробном расспросе выясняется, что мать умерла вовсе не от меланомы и не от рака кожи, а от рака желудка 4 стадии. Естественно, никакой связи между этими явлениями нет, однако люди всегда склонны связывать события, которые происходят одно за другим.
Как на самом деле звучит наиболее реальный сценарий истории «удалил родинку и умер»? Человеку удаляют злокачественную родинку (меланому), но не отправляют на гистологическое исследование и не проводят широкое иссечение места удаления, как того требуют онкологические стандарты. После этого шансы прожить 5 лет и более имеют только 30% пациентов.
Собственно, ответ на первый вопрос: удалять родинки по косметическим показаниям можно. Однако, пожалуйста, удаляйте родинки только с гистологией. Средняя стоимость гистологического исследования составляет 1-2 тысячи рублей, а лечение меланомы на поздних стадиях может составлять многие миллионы.
Также считаю важным отметить, что тактика «не трогать» — тоже порочная. Если у вас или тем более у онколога есть малейшие сомнения в доброкачественности родинки — ее лучше удалить с гистологией. Рекомендую это потому, что именно гистологическое исследование всей родинки является наиболее точным методом установки диагноза.
Во время беременности и в период грудного вскармливания женщины часто жалуются на появление многочисленных папиллом. Стоит ли их удалять? Многие говорят, что они исчезают самостоятельно после восстановления гормонального фона. Это нормальное явление или стоит обратиться к специалисту? Опасны ли они?
Сначала предлагаю точно определить понятие «папиллома». Это небольшое образование, размерами 1-2 мм, мягкой консистенции, соединенное с кожей тонкой «ножкой». Такие образования действительно могут появляться во время беременности и исчезать после родов. Однако первое происходит значительно чаще второго. Удалять можно, опасности не несут.
Женщинам также доставляют эстетический дискомфорт «маленькие красные точки», гемангиомы. Можно ли их удалять и опасны ли они?
Не опасны, удалять можно, но только с гистологическим исследованием.
Как быть, если удаленные образования (папилломы и кератомы) появляются снова и снова? Можно ли навсегда от них избавиться?
Папилломы и кератомы имеют разную причину появления. Наиболее вероятная причина появления папиллом — снижение иммунитета. Почему появляются кератомы, пока точно не известно. Есть предположения, что это проявление естественного старения организма, либо результат воздействия солнечного света.
В случае стойкого повторного появления папиллом после удаления я обычно рекомендую пациентам проконсультироваться у иммунолога. Способа предотвратить появление кератом, насколько мне известно, пока не существует.
Хирургическое удаление, лазер, жидкий азот, чистотел — какой метод удаления кожных образований считается самым безопасным? Какие точно нельзя использовать?
На мой взгляд, безопасность удаления кожных образований обеспечивает не метод, а навыки врача в сочетании с обязательным гистологическим исследованием.
Тот опыт, который у меня сейчас есть, позволил сформулировать 4 наиболее простых правила для безопасного удаления образований кожи.

Если ваш врач может гарантировать, что удаление произойдет в строгом соответствии с этими пунктами, — метод имеет вторичное значение.
Теперь чуть подробнее о методах удаления. Однозначно не рекомендую удалять образования кожи в домашних условиях растворами для химической деструкции (чистотел и прочие аналоги). Это самый верный способ попасть в историю «удалил родинку и умер» по классическому сценарию, упомянутому выше. При этом способе удаления гистологическое исследование невозможно, и эти методы точно нельзя использовать.
Жидкий азот я также не могу рекомендовать для удаления образований на коже, так как при этом методе родинка чаще всего полностью разрушается. Гистологическое исследование становится невозможным.
Удаление скальпелем считается наиболее безопасным. Оно в подавляющем большинстве случаев исключает неполное удаление образования и неполноценное гистологическое исследование. Недостатком удаления скальпелем является не самый хороший косметический результат при удалении небольших образований кожи.
Удаление лазером и радионожом в последнее время подвергается критике со стороны некоторых авторов. Тем не менее, могу уверенно сказать, что эти методы позволяют удалять образования кожи в строгом соответствии с 4 пунктами, которые я привел выше. Существенный плюс этих методов в руках опытных специалистов — возможность сочетания безопасности удаления с хорошим косметическим результатом.
Предвидя логичный вопрос, отвечаю: в своей практике я удаляю доброкачественные образования кожи методом радиоволновой хирургии. При малейших сомнениях в доброкачественности — рекомендую удаление скальпелем.
Повторю, безопасным удаление делает не метод, а знания и навыки врача. Пожалуйста, посмотрите еще раз на картинку и постарайтесь ее запомнить.
Если человек решился удалить родинку, как выбрать врача и учреждение, где это сделать? Удаление лазером сейчас предлагают даже косметические салоны. Существуют ли правила безопасности при выборе клиники и специалиста?
Наиболее важные и простые правила безопасности я сформулировал на картинке в ответе на предыдущий вопрос.
При соблюдении этих правил шанс попасть в историю «удалил родинку и умер», на мой взгляд, на уровне статистической погрешности. При выборе специалиста рекомендую при всех прочих равных выбирать именно онколога, оптимально — онколога, специализирующегося на образованиях кожи.
Удаляют ли образования в труднодоступных местах? Например, на верхнем веке, если в анамнезе запаянный лазером разрыв сетчатки и миопия.
Мне сложно говорить за других врачей. В своей практике нередко удаляю образования на веках, в этом нет ничего особенно сложного, если есть специальные защитные щитки для глаза. Исключение составляют случаи, когда родинка располагается в зоне роста ресниц. В таких ситуациях рекомендую обратиться к хирургу-офтальмологу.
Если врач говорит «можно не делать гистологию, образование точно доброкачественное», стоит ли настаивать на исследовании?
Позволю себе ответить вопросом на вопрос: а какие могут быть аргументы против гистологического исследования, кроме снижения стоимости удаления родинки? Нет возможности за 30 секунд написать направление? Нет баночки с формалином, чтобы положить туда родинку?
Пожалуйста, не принимайте предложение сэкономить на своем здоровье.
Если врач посмотрел, потрогал родинку, выслушал то, что пациент о ней рассказал, и не использовал дополнительное оборудование — точность такой диагностики не более 80%. Это означает, что в 20% случаев при таком осмотре врач может пропустить меланому, а это, в свою очередь, может привести к смерти пациента. Дерматоскопия, соскоб или пункция повышают точность до 95%, но только гистологическое исследование поможет поставить диагноз на 100%.
Излечим ли рак кожи при достижениях современной медицины?
Рак кожи может привести к смерти в очень запущенных формах при длительном отсутствии лечения. Как правило, это заболевание вполне успешно лечится.
С меланомой все значительно сложнее. Если у больного меланома диагностирована на 1 или 0 стадии, то есть опухоль располагается в верхних слоях кожи, то его шанс прожить 5 лет и более стремится к 100%. Эта вероятность прогрессивно уменьшается вместе с увеличением стадии, то есть степенью распространения опухоли на момент установления диагноза «меланома». На 4 стадии, когда есть метастазы во внутренних органах, цифры неутешительные — только 15-20% больных проживут 5 и более лет после установки диагноза. На последних стадиях меланомы слово «излечение» пока, к сожалению, не употребляется. В то же время мне известно несколько историй, когда человек с 4 стадией меланомы живет без рецидивов и прогрессирования больше 5 лет.
Спасибо, что дочитали до конца. Берегите свое здоровье и вовремя проходите врачебный осмотр!
Подготовила Анна Уткина
Источник
Невусы разных размеров и окрасов присутствуют на теле каждого человека, иногда мешают, но чаще всего не причиняют особого дискомфорта. При некоторых провоцирующих факторах безобидные пятнышки на коже могут привести к меланоме. Насколько они опасны, рассмотрим в данной статье.

Оглавление:
- Показания для удаления
- Список противопоказаний
- Обзор современных методик
- Возможные последствия
Нужно ли удалять родинки?
Удаление родинок происходит только после консультации с дерматологом или онкодерматологом. На основании тщательного осмотра специалист сможет определить вид невуса, выбрать наиболее подходящий метод удаления, чтобы не травмировать здоровые клетки. После операции удаленные ткани отдают на гистологическое и цитологическое исследование, чтобы определить наличие или отсутствие онкологических процессов.
Если родинка не беспокоит, нужно ли ее удалять? Если пятнышко небольшое, то шанс его превращения в злокачественное новообразование очень мал. Причиной перерождения могут стать наследственный фактор, травмы, длительное пребывание на солнце. Но в некоторых случаях следует удалить невус, это делают по эстетическим и медицинским показаниям.
Когда необходимо удаление родинок:
- быстрое увеличение невуса в размерах;
- изменение цвета, структуры, выпадение волос на пигментном пятне;
- наличие воспалительного процесса, шелушения, трещин на невусе или в близлежащих тканях;
- большое количество невусов на теле;
- пигментные пятна, размер которых превышает 1 см – требуют постоянного наблюдения у онколога, врачи настоятельно рекомендуют их удалять;
- висячие родинки, которые могут травмироваться деталями одежды;
- заметные родинки на лице – по эстетическим соображениям.
Висячие родинки часто возникают в пожилом возрасте, их нужно удалять, поскольку процесс появления невусов должен заканчиваться в подростковом периоде – все образования, которые возникают позже, потенциально опасны.

Опасно ли удалять родинки? Процедура удаления невусов практически безопасна, неприятные последствия возникают редко. Не нужно удалять их самостоятельно или прибегать к услугам сомнительных косметологов – любые травмы могут стать причиной рака кожи. При диагностировании меланомы на последних стадиях вылечить ее практически невозможно. Но если заболевание удастся обнаружить на начальном этапе, то процент полного выздоровления составляет более 90 %. Основной фактор, который провоцирует развитие рака кожи – чрезмерное увлечение солнечными ваннами и солярием.
Противопоказания для удаления невусов
Если висячие родинки или плоские невусы не требуют срочного удаления, то лучше делать осенью или зимой. Удаление по эстетическим показаниям можно проводить в косметологических кабинетах, если квалификация специалиста позволяет это. Но лучше избавляться от невусов в специализированных клиниках, где оперируют опытные врачи.
Основные противопоказания:
- менструация, беременность;
- повышенная температура;
- инфекционные поражения кожных покровов в месте расположения пигментного пятна;
- патологии, которые сопровождаются плохой свертываемостью крови;
- тяжелые сердечные заболевания;
- возраст до 12 лет.

Какие родинки нельзя удалять? Доброкачественные родинки, которые появились у ребенка при рождении, требуют контроля, но избавляться от них в раннем возрасте не нужно. При подозрении на злокачественную опухоль, нельзя проводить операцию без предварительной диагностики – это может стать причиной ускоренного роста раковых клеток.
Родинки удалять не стоит, если они просто выглядят некрасиво. Если одежда не травмирует невус, не создает дискомфорт, то врачи рекомендуют воздержаться от операции – процедура безопасна, но абсолютно не обоснована. После любого вмешательства может быть рецидив, что станет причиной увеличения новообразования.
Современные методы удаления
Для удаления родинок используют разные способы, у каждого из которых есть свои преимущества и недостатки. Злокачественные невусы подлежат иссечению вместе с тканями в радиусе 3–5 см, чтобы предотвратить распространение метастаз и рецидив заболевания. После такого вмешательства всегда остаются рубцы и шрамы, поэтому его не применяют для удаления пятен на лице.
1. Удаление невусов лазером – одна из наиболее популярных процедур, делают ее под наркозом или без анестезии. Операция длится 5–7 минут, в процессе невус удаляют послойно. Восстановительный период – 12–14 дней, за это время кожные покровы полностью восстанавливаются, исчезают впадинки, следов не остается. Недостаток – ткани разрушаются полностью, нельзя провести гистологический анализ.

2. Электрокоагуляция – удаление родинок при помощи лечебного электрического тока, во время операции врач контролирует глубину проникновения, чтобы не травмировать здоровые ткани. Процедура подходит для удаления невусов на любой части тела и лице. Метод основан на термическом поражении тканей, после удаления поврежденный участок покрывается сухой корочкой, которая отпадает самостоятельно через 8–10 дней.
Показания для электрокоагуляции:
- бородавки, папилломы, гемангиомы, висячие родинки;
- старческие кератомы;
- остроконечные кондиломы.
Удалить невус при помощи тока можно за 1 сеанс, следы остаются редко – небольшие пятнышки исчезают в течение 1–2 месяцев, заметные рубцы появляются редко. После операции ткани отдают на гистологический анализ. Во время процедуры ток оказывает воздействие на все слои тканей, что приводит к свертываемости крови – способ позволяет безопасно избавиться от родинок на теле, риск инфицирования и кровотечений минимальный.

3. Неопасную родинку можно удалить при помощи криодеструкции – воздействие на ткани жидким азотом при очень низких температурах. Газ разрушает ткани, вызывает их отторжение, кожные покровы восстанавливаются быстро. Метод не используют для удаления невусов на лице, поскольку часто требуется несколько сеансов, чтобы полностью избавиться от родинки. Во время операции не всегда удается контролировать глубину проникновения азота, возможно обморожению здоровых тканей, могут появиться рубцы. Криодеструкция – косметологическая процедура, не подходит, если нужно удалить опасные и злокачественные образования.
4. Радиоволновое удаление – наиболее современный и безопасный метод, при помощи которого можно быстро избавиться от родинок на теле. Он безболезненный и не оставляет следов. Преимущество радиоволны стерилизуют обрабатываемую поверхность, что позволяет избежать заражения.
Нужна ли предварительная подготовка перед операцией? Если невус удаляют по эстетическим показаниям, то специальная подготовка не требуется. При подозрении на злокачественное новообразование необходимо пройти полнее медицинское обследование, сделать клинический анализ крови, коагулограмму, проверить кровь на наличие онкологических процессов. Любые родинки перед удалением следует беречь от воздействия ультрафиолета на протяжении 14–16 дней.
Чем опасно удаление родинок?
Не всегда процесс удаления проходит быстро и без последствий. Иногда возникают неприятные последствия и осложнения, которые могут быть вызваны особенностями строения кожи, низкой квалификацией врача.
Последствия удаления родинок:
- на месте удаленного невуса появляется бугорок – это может свидетельствовать о начальной стадии меланомы;
- при любом уплотнении на коже, которое возникает после операции, следует исключить развитие злокачественного новообразования;
- отечность;
- шрамы, рубцы, пятна более светлого цвета;
- рецидив, метастазы;
- повышение температуры тела;
- во время некоторых операций велика вероятность инфицирования.
Первые 2 последствия опасны, могут стать причиной развития рака кожи. Отечность и температура проходят в течение 2–3 суток. Рубцы и шрамы могут исчезнуть со временем, но, возможно, останутся навсегда.
Чтобы свести к минимуму появление неприятных последствий, во время реабилитационного периода необходимо четко следовать указаниям врача. Место удаленного невуса нельзя мочить 4–5 суток, перед выходом на улицу использовать солнцезащитные средства с SPF-фактором более 60. Корочку нельзя чесать, отрывать самостоятельно. Пользоваться декоративной и лечебной косметикой можно только через 5 дней.
Даже если родинки на лице или теле очень беспокоят, не всегда их можно просто так удалить. Операция несложная, но есть определенные показания и противопоказания. Удалять невусы самостоятельно опасно, могут возникнуть тяжелые и непредвиденные последствия.
Источник