Риск при удалении родинки
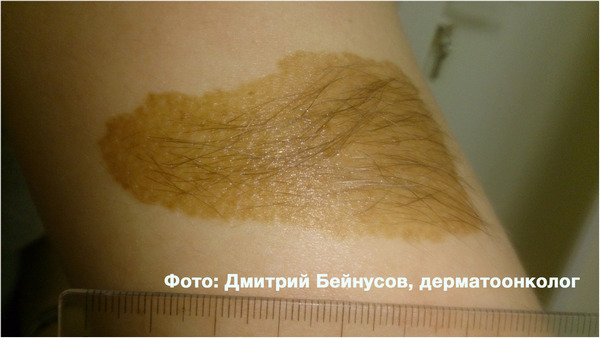
Родинка – это приобретенное или врожденное образование на теле, сопровождающееся сменой цвета кожи (пигментацией). Родимые пятна могут иметь разный диаметр и форму. Для многих пациентов остро стоит вопрос о том, чем опасно удаление родинок? Ведь многие слышали пугающие истории о развитии рака кожи после выведения или повреждения пятна. Действительно ли это так?
Причины появления родинок и показания к удалению
Родимое пятно (родинка, невус) – это доброкачественное образование на дерме человека. Механизм развития родинок заключается в перерождении клеток дермы в меланоциты (кожные клетки, синтезирующие пигмент меланин).
Причины появления невусов:
-
 Влияние ультрафиолета. Длительное нахождение под открытым солнцем не только способствует формированию новых родимых пятен, но и вызывает риск перехода доброкачественных образований в злокачественные. По данным статистики, люди, чья кожа регулярно подвергается влиянию ультрафиолета, чаще болеют онкологическими заболеваниями.
Влияние ультрафиолета. Длительное нахождение под открытым солнцем не только способствует формированию новых родимых пятен, но и вызывает риск перехода доброкачественных образований в злокачественные. По данным статистики, люди, чья кожа регулярно подвергается влиянию ультрафиолета, чаще болеют онкологическими заболеваниями. - Дисбаланс гормонального фона организма. Доказано, что гормональные всплески часто провоцируют появление новых невусов или их исчезновение.
- Травмы кожи ведут к формированию некоторых видов образований.
- Инфекционные заболевания. У детей и подростков пятна часто возникают вследствие поражения организма вирусными или бактериальными инфекциями.
- Наследственная предрасположенность. Если у родителей на коже много родимых пятен, у малыша вероятность развития невусов также велика.
- Другие заболевания. Спровоцировать развитие родинок могут патологии щитовидной, поджелудочной железы, печени, дефицит витаминов, радиационное облучение, гормональные нарушения.
Опасность родинок заключается в их способности перерождаться в злокачественные опухоли. Специалисты советуют внимательно относиться к родимым пятнам, регулярно посещать онколога и дерматолога.
Удаление родимых пятен назначается при наличии следующих показаний:
- Медицинские. Если родимое пятно быстро увеличивается, шелушится, меняет цвет, появляется болезненность кожи – это служит прямым показанием к его удалению.
- Эстетические. Невусы больших размеров на лице и других открытых частях тела вносят в жизнь пациента дискомфорт, вызывают комплексы и стеснение. В таких случаях показано удаление пятна одним из методов.
- Физиологические. Часто невусы находятся в уязвимых местах, подверженных трению одеждой и другим механическим повреждениям. Например, у многих пациентов родимые пятна расположены на голове, которые часто травмируются в процессе расчесывания. Для исключения осложнений в подобных ситуациях родинки устраняются.
Главной опасностью родинок является риск их перерождения в меланому – злокачественное образование, возникающее вследствие скопления меланоцитов. Такие пятна удаляются немедленно.
к оглавлению ↑
Виды образований на коже
Родимые пятна могут быть врожденными и приобретенными. Существует также классификация родинок по их размеру:
- мелкие (до 15 мм);
- средние (до 10 см);
- крупные (от 10 см);
- гигантские (распространяются на больших участках тела).
Мелкие невусы редко приобретают злокачественный характер и не сопровождаются осложнениями. Крупные и гигантские образования часто приобретают злокачественный характер. Опасными считаются приобретенные невусы, возникающие вследствие перемещения пигментных клеток из нижних слоев дермы к ее поверхности. Еще одна классификация разделяет невусы на меланомоопасные и меланомонеопасные образования.
По месту локализации родимые пятна могут быть:
-
 эпидермальными – затрагивают верхний слой дермы;
эпидермальными – затрагивают верхний слой дермы; - интрадермальными – находятся в глубоких кожных слоях;
- пограничными – поражают область эпидермиса и дермы.
В зависимости от особенностей структуры выделяют:
- сосудистые родинки – возникают в результате расширения сосудов, имеют различную форму и размер, могут иметь розовый, красный, коричневый оттенок, при надавливании слегка бледнеют;
- несосудистые – бляшки различного размера множественного или единичного характера, иногда сопровождаются ростом волос, имеют бежевый, коричневый или черный цвет.
В зависимости от формы выделяют невусы со следующими характеристиками:
- плоские – затрагивают верхние слои дермы, не сопровождаются изменением формы или размера;
- лентиго – многочисленные родинки, количество которых стремительно растет в юношеском или старческом возрасте;
- выпуклый невус – небольшое родимое пятно, располагающееся в глубоких слоях дермы, часто сопровождается ростом волос;
- синяя родинка – образование, имеющее голубоватый или синий оттенок, встречается на лице, ягодицах;
- гигантский невус – пятно большого диаметра, которое сопровождается постоянным ростом.
к оглавлению ↑
Какие родинки можно удалять?
Выводить родинки можно не всегда. Если образование не травмируется, не сопровождается ростом, шелушением и другими тревожными симптомами, выводить пятно не рекомендуется. Опасность удаления родинок, без серьезных на то показаний, заключается в риске развития негативных последствий и осложнений после хирургического вмешательства.
Безопасные родимые пятна обладают следующими характеристиками:
-
 незначительный диаметр;
незначительный диаметр; - образование плоское, мало выступает над поверхностью кожи;
- цвет от розового до коричневого;
- сопровождаются ростом волос (не всегда);
- имеют равномерный окрас.
К безопасным невусам относят пятна размером не более 5-7 мм. При этом образования никак не проявляют себя, не сопровождаются ростом и изменением структуры.
Невусы с подозрением на опасность:
Отзыв нашей читательницы – Марины Евстратьевой
Недавно я прочитала статью, в которой рассказывается о НАТУРАЛЬНОМ эффективном средстве Папилайт от бородавок и папиллом. При помощи данного препарата можно НАВСЕГДА избавиться от папиллом и бородавок как ВНУТРИ, так и СНАРУЖИ
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через месяц: у меня исчезли папилломы. Муж за две недели избавился от бородавок на руках. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Читать статью –>
- образования более 10 мм в диаметре;
- приобретенные пятна, появившиеся во взрослом возрасте;
- родинки, меняющие цвет, форму, размер.
Если на теле присутствуют родимые пятна размером более 10 мм важно внимательно следить за их состоянием. За медицинской помощью следует обращаться при развитии следующих признаков:
- Образование увеличивается, имеет несимметричные края. Родимые пятна, которые присутствуют у ребенка с рождения, в большинстве случаев, не взывают опасности. Внимание следует обращать на приобретенные образования без четких границ.
- Появляется чувство зуда и жжения – данные признаки могут свидетельствовать о перерождении родинки в злокачественное образование.
- Поверхность пятна приобретает гладкий, глянцевый характер.
- Родинка трескается, пересыхает, на ней появляются точки или полосы более темного оттенка.
- Возникает мокнущая поверхность.
- Структура образования становится узловатой.
- Покраснение контура пятна – еще один тревожный признак, который нельзя оставлять без внимания.
- Выпадение волос, растущих в области невуса или, наоборот, их появление.
Помимо вышеописанных признаков злокачественные родимые пятна сопровождаются внезапным размягчением, появлением розовых точек или пигментации вокруг невуса, усилением вертикального роста образования. Самостоятельно диагностировать патологию невозможно. Характер невуса можно определить исключительно с помощью специальных анализов. По внешним признакам поставить диагноз тяжело даже опытному врачу.
Удалять родинки следует исключительно в условиях стационара после комплексного обследования больного и постановки диагноза. Использование народных средств недопустимо, так как часто вызывает тяжелые последствия, опасные для жизни и здоровья пациента.
к оглавлению ↑
Способы удаления образований и возможные последствия
Метод удаления зависит от вида, размера и других особенностей родинки. В современной медицинской практике применяют следующие методики:
-
 Хирургическое удаление проводится с помощью скальпеля. На сегодняшний день этот метод применяется только при образованиях крупного размера и глубокого характера, злокачественных опухолях.
Хирургическое удаление проводится с помощью скальпеля. На сегодняшний день этот метод применяется только при образованиях крупного размера и глубокого характера, злокачественных опухолях. - Лазерное лечение – относительно безопасный метод, заключающийся в воздействии лазерных лучей на невус. При удалении не затрагивает здоровые ткани, что исключает шрамы и рубцы на коже. Недостаток – невозможность использования при родинках большого диаметра.
- Радиоволновое удаление выполняется с помощью высокочастотных радиоволн. Считается одним из самых эффективных и безопасных методов.
- Электрокоагуляция подразумевает удаление образования с помощью электрического тока.
- Криодеструкция проводится с использованием низких температур. Недостаток метода – риск повреждения здоровых тканей из-за невозможности контроля глубины воздействия.
Злокачественные новообразования иссекаются хирургическим путем. Лазерная терапия и другие виды удаления в таких случаях оказываются не эффективными.
Опасно ли удалять родимые пятна, и какими могут быть последствия операций? Следует отметить, что исход лечения зависит не только от размеров образования и его вида, но и от профессионализма врача. Проведение операции необходимо доверить специалисту, обладающему достаточными знаниями и опытом в данной области. При соблюдении рекомендаций доктора после удаления невусов негативные последствия возникают редко.
Для лечения и избавления от ПАПИЛЛОМ и БОРОДАВОК многие наши читатели активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
Для исключения вероятности возникновения осложнений важно ухаживать за ранкой после иссечения образования. Для этого нужно соблюдать несколько рекомендаций:
-
 В течение нескольких недель рану обрабатывают антисептиком.
В течение нескольких недель рану обрабатывают антисептиком. - При необходимости используются заживляющие и антибактериальные средства.
- Нельзя сдирать образовавшуюся корочку. Это может привести к кровотечению и инфицированию раны.
- В течение 7-10 дней запрещено принимать горячую ванную, посещать парилки, бани, долго находится под открытым солнцем.
- Не рекомендуется использовать косметические средства в области удаления.
- После отхождения корочки важно исключить травмы образовавшегося розового пятна, так как дерма на этом участке тонкая и легко повреждается.
Частое последствие после выведения невусов – формирование шрамов. В данной ситуации помогут регенерирующие и восстанавливающие средства, которые назначит врач. Удаление глубоких рубцов возможно с помощью пластической хирургии.
Родинки – это природные образования, требующие внимательного обращения и своевременного лечения при наличии показаний. В большинстве случаев после удаления невусов прогноз для пациента довольно благоприятный. Осложнения возникают из-за неправильного или несвоевременного удаления родимых пятен.
Узнать подробнее…
Избавьтесь от бородавок и папиллом… без БОЛИ и операции!
А вы уверены, что не заражены вирусом ПАПИЛЛОМЫ?
По последним данным ВОЗ, 7 из 10 человек заражено вирусом папилломы. Многие живут и мучаются годами, даже не подозревают о разрушающих внутренние органы заболеваниях.
- быстрая утомляемость, сонливость…
- отсутствие интереса к жизни, депрессии…
- головные боли, а также различные боли и спазмы во внутренних органах…
- частые высыпания БОРОДАВОК и ПАПИЛЛОМ…
Все это возможные признаки наличия вируса папилломы в вашем организме. Многие живут годами и не знают, что на их теле есть “бомбы” замедленного действия. Если вовремя не принять меры, то в будущем это может обернуться раком, увеличением количества папиллом и другими проблемами.
Возможно стоит начать лечение уже сейчас? Рекомендуем ознакомиться с новой методикой Елены Малышевой, которая помогла уже многим людям очистить свой организм от вируса папилломы и избавиться от бородавок и папиллом… Читать статью >>>
Рекомендуем прочитать:
загрузка…

Чепига Юлия
Эксперт проекта VidiGribka.ru
Статья помогла вам?
Дайте нам об этом знать – поставьте оценку
Загрузка…
Источник
21 мая — День диагностики меланомы. Как сохранить свое здоровье и что можно сделать для профилактики самой опасной «разновидности» рака кожи, Матронам рассказал Дмитрий Бейнусов, кандидат медицинских наук, преподаватель ЧУ ДПО «Центр дополнительного медицинского образования», практикующий врач дерматоонколог из Санкт-Петербурга.

Дмитрий Бейнусов
Пара важных слов и цифр о злокачественных опухолях кожи
99% того, о чем я скажу далее, будет относиться не столько к раку кожи, сколько к наиболее опасной его «разновидности» — меланоме. Почему? Именно меланома составляет 4% от всех опухолей кожи, однако 80% смертей от этих опухолей вызваны именно меланомой.
Самое важное, что вам нужно запомнить из этой статьи:
1. Каждому человеку необходим полный самоосмотр всего тела 1 раз в полгода.
2. Каждому человеку необходим визит к врачу-дерматоонкологу 1 раз в год.
3. Удаление любых родинок должно обязательно производиться только с гистологией.
— Все образования на коже человек, далекий от медицины, называет «родинками». Какие из них на самом деле могут переродиться в злокачественную опухоль?
— В классификации ВОЗ существует около 300 наименований для обозначения того, что человек, не связанный с дерматоонкологией, называет «родинкой» (невусом). Шанс стать меланомой или раком есть у любого образования на коже, просто у одних он меньше, у других больше. Более того, в большом проценте случаев эти опухоли могут развиваться и на неизмененных кожных покровах.
Наибольший шанс перерождения в меланому имеют диспластические (атипичные) невусы. Международное Агентство по Изучению Рака (МАИР, англ. IARC) в 1990 году дало такое определение атипическому невусу: «хотя бы часть невуса должна быть представлена в виде пятна, в дополнение к этому должны присутствовать хотя бы 3 из нижеперечисленных критериев: (а) нечеткая граница, (б) размер 5 мм и более, (в) в окраске должны присутствовать разные цвета, (г) неровный контур, (д) покраснение кожи».
Вот 2 примера среднестатистических атипичных (диспластических) невусов.
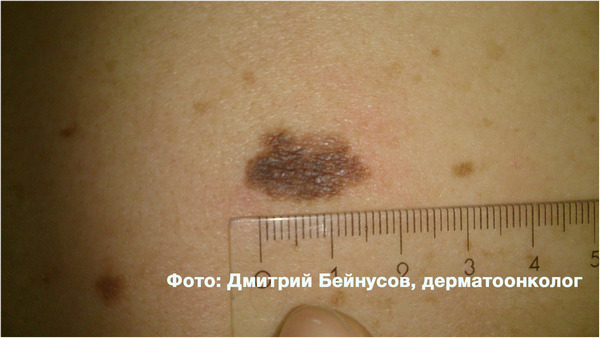
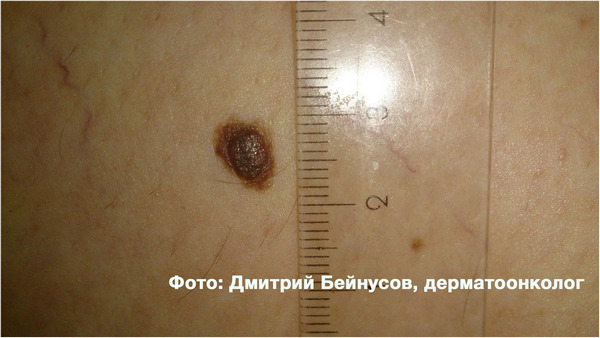
По данным исследований, ежегодный риск злокачественного перерождения атипичного (диспластического) невуса составляет 1:10 000, в то время как для обычного — 1:200 000.
Если у вас на коже есть одно или несколько таких образований — вам необходимо показываться дерматоонкологу не реже 1 раза в год. Если их много, а тем более больше 50 — такой осмотр необходим 1 раз в 6 месяцев или чаще.
Повышенный риск превращения в меланому имеют также врожденные пигментные невусы. Их разделяют на мелкие (до 1,5 см), крупные (от 1,5 до 20 см) и гигантские (более 20 см). Риск превращения в меланому для этого вида невусов равен 1-5% для мелких, 6% для крупных (рекомендовано удаление до возраста 12 лет) и 30% для гигантских (удалять как можно быстрее).

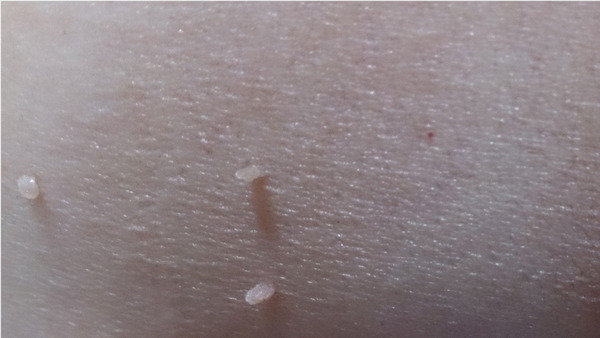
Минимальный риск превращения в злокачественную опухоль, на мой взгляд, имеют папилломы. Это образования, расположенные на тонкой ножке, мягкой консистенции, размером около 1-2 мм.
Может ли человек самостоятельно по внешнему виду определить, опасно ли его кожное образование, или обязательно нужен специалист? Существуют ли методы самодиагностики?
Методы самодиагностики существуют, однако необходимо понимать, что их точность значительно ниже, чем при осмотре дерматоонколога.
Наиболее простые правила, которыми стоит руководствоваться, — «ABCDE» и правило «гадкого утенка».
«ABCDE»
«А» (от англ. Asymmetry) — Асимметрия. Если через родинку нельзя провести хотя бы одну ось симметрии — эту родинку необходимо показать дерматоонкологу.
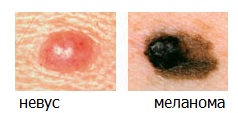
«B» (от англ. Border) — Граница. Неровный, а тем более зубчатый или фестончатый край у родинки — повод для визита к специалисту по новообразованиям кожи.
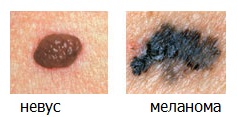
«С» (от англ. Color) — Цвет. Большинство доброкачественных родинок имеют коричневый (реже телесный) цвет. Насыщенный черный цвет или появление красного, голубого или белого цветов может сигнализировать о превращении в меланому.
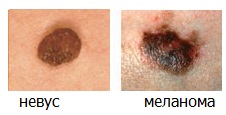
«D» (от англ. Diameter) — Диаметр. Чаще всего размеры меланомы превышают 6 мм.
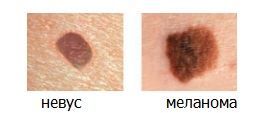
«E» (от англ. Evolving) — Изменение. Любые изменения, которые произошли с родинкой. Наиболее тревожными знаками являются: кровоточивость, изменения формы, размеров, появление чувства жжения, изъязвление, мокнутие, выпадение волос с поверхности родинки, появление стойкого воспаления, образование сухих корочек, появление глянцевой поверхности невуса, исчезновение кожного рисунка с поверхности невуса.
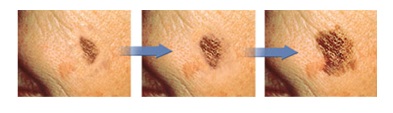
Если хотя бы один из этих пунктов относится к вашей родинке — вам необходимо посетить дерматоонколога.
Правило «Гадкого утенка» очень простое. Если родинка стала злокачественной — она будет отличаться от остальных невусов на коже. Такое образование нужно показать онкологу, специалисту по новообразованиям кожи.
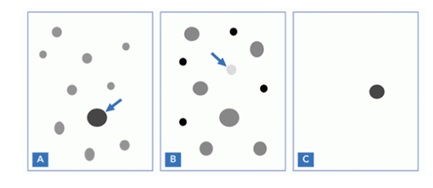
В каких случаях появления кожных образований человеку надо «срочно бежать к врачу»? Ведь на теле часто появляется много новых «пятнышек»?
Появление новых родинок само по себе не несет опасности. Важно, чтобы те, которые уже есть, не приобретали «плохих» признаков, которые мы перечислили выше.
Какой метод самодиагностики — самый плохой?
Самое плохое, что человек может сделать после обнаружения у себя подозрительной родинки, — не пойти на следующий день сразу к онкологу, а начать ставить себе диагноз «по интернету». Смотреть фото, подписи к которым не соответствуют реальности, читать страшные истории в изложении людей, не связанных с медициной. Дальше и дальше откладывать визит к врачу, усугублять свой невроз и снижать эффективность необходимого лечения из-за того, что оно будет начато несвоевременно.
Какой метод самодиагностики — самый лучший?
Очная консультация дерматоонколога с дерматоскопией. Во многих городах России уже несколько лет проводится очень полезная акция — День диагностики меланомы. Ежегодно в один из майских дней врачи-специалисты по опухолям кожи проводят бесплатные осмотры всех желающих с целью ранней диагностики меланомы и рака кожи.
Как определить, к кому обращаться — дерматологу или дерматологу-онкологу? Если даже безобидное, на первый взгляд, покраснение может оказаться базалиомой?
На мой взгляд, при малейшем подозрении на меланому или рак кожи первый специалист, к которому стоит обратиться, — онколог, специализирующийся именно на новообразованиях кожи, — дерматоонколог. Если попасть к такому врачу нет возможности — покажитесь онкологу. Если нет онколога — дерматологу.
Что делать, если подходящего врача поблизости нет?
Обратитесь за онлайн-консультацией к дерматоонкологу. Специалисты, которые предоставляют такие услуги, существуют. Важно помнить, что онлайн-консультация не заменяет очной. Точность диагностики в этой ситуации значительно ниже, чем при визуальном осмотре. Онлайн-консультация, на мой взгляд, скорее психологическая мера, когда необходимо успокоиться «прямо сейчас» и получить достоверную информацию от профильного специалиста.
Врачи часто говорят про «опасный тип кожи». Что это за тип кожи и надо ли этим людям систематически наблюдаться у онколога?
Согласно классификации Т. Фицпатрика, существует 6 фототипов кожи (иллюстративный материал по этому вопросу широко представлен в интернете по запросу «фототипы кожи по Фицпатрику»).
Риск меланомы наиболее высокий для первого фототипа и наименьший (но не равный нулю) для шестого типа кожи. Большинство жителей нашей страны принадлежат ко второму или третьему фототипам. Всем людям со вторым фототипом стоит ежегодно наблюдаться у онколога.
Существуют ли доказанные факторы риска, или природа рака кожи неизвестна?
В настоящее время известны следующие доказанные факторы риска меланомы кожи (NCCN 2017):
1. Мужской пол
2. Возраст более 60 лет
3. Диспластический невусный синдром или синдром множественных атипических невусов
4. Большое количество родинок на коже (риск растет прямо пропорционально увеличению числа)
5. Первый фототип кожи по Фицпатрику
6. Солнечные ожоги до волдырей (неоднократные — хуже), частые солнечные ожоги
7. Актинический (солнечный) кератоз, базальноклеточный и плоскоклеточный раки кожи, злокачественные опухоли в детском возрасте
8. Длительное применение препаратов, которые подавляют иммунитет (глюкокортикоидные гормоны)
9. Иммунодефицит (ВИЧ, вирусные гепатиты и пр.)
10. Пигментная ксеродерма (редкое наследственное заболевание)
11. Генетическая предрасположенность
12. Меланома у кровных родственников
13. ПОСЕЩЕНИЕ СОЛЯРИЯ (да, это доказанный фактор риска развития меланомы, здесь нет ошибки)
14. Длительное проживание, сезонная работа или длительный отпуск в южных странах и горной местности
15. Хроническое воздействие ультрафиолетовых лучей при работе на открытом воздухе
Отдельно отмечу, что однократная травматизация и тем более «натирание» одеждой не являются доказанными факторами риска.
Можно ли удалить кожное образование, если оно доставляет только эстетический дискомфорт, или лучше избегать операции без медицинских показаний? Мы часто читаем истории «мой родственник удалил родинку и через полгода умер» или «поранил родинку и развился рак», поэтому часто предпочитают лишний раз ничего не трогать.
Таких историй в интернете действительно немало, однако почти все они при ближайшем рассмотрении не выдерживают никакой критики. Расскажу показательный случай из практики.
На прием приходит женщина, которая очень хочет удалить маленькую папиллому в подмышечной области. Папиллома появилась давно и доставляет выраженный дискомфорт. Однако женщина очень боится, так как ее мама «удалила точно такую же папиллому в этом же месте и через полгода умерла». При подробном расспросе выясняется, что мать умерла вовсе не от меланомы и не от рака кожи, а от рака желудка 4 стадии. Естественно, никакой связи между этими явлениями нет, однако люди всегда склонны связывать события, которые происходят одно за другим.
Как на самом деле звучит наиболее реальный сценарий истории «удалил родинку и умер»? Человеку удаляют злокачественную родинку (меланому), но не отправляют на гистологическое исследование и не проводят широкое иссечение места удаления, как того требуют онкологические стандарты. После этого шансы прожить 5 лет и более имеют только 30% пациентов.
Собственно, ответ на первый вопрос: удалять родинки по косметическим показаниям можно. Однако, пожалуйста, удаляйте родинки только с гистологией. Средняя стоимость гистологического исследования составляет 1-2 тысячи рублей, а лечение меланомы на поздних стадиях может составлять многие миллионы.
Также считаю важным отметить, что тактика «не трогать» — тоже порочная. Если у вас или тем более у онколога есть малейшие сомнения в доброкачественности родинки — ее лучше удалить с гистологией. Рекомендую это потому, что именно гистологическое исследование всей родинки является наиболее точным методом установки диагноза.
Во время беременности и в период грудного вскармливания женщины часто жалуются на появление многочисленных папиллом. Стоит ли их удалять? Многие говорят, что они исчезают самостоятельно после восстановления гормонального фона. Это нормальное явление или стоит обратиться к специалисту? Опасны ли они?
Сначала предлагаю точно определить понятие «папиллома». Это небольшое образование, размерами 1-2 мм, мягкой консистенции, соединенное с кожей тонкой «ножкой». Такие образования действительно могут появляться во время беременности и исчезать после родов. Однако первое происходит значительно чаще второго. Удалять можно, опасности не несут.
Женщинам также доставляют эстетический дискомфорт «маленькие красные точки», гемангиомы. Можно ли их удалять и опасны ли они?
Не опасны, удалять можно, но только с гистологическим исследованием.
Как быть, если удаленные образования (папилломы и кератомы) появляются снова и снова? Можно ли навсегда от них избавиться?
Папилломы и кератомы имеют разную причину появления. Наиболее вероятная причина появления папиллом — снижение иммунитета. Почему появляются кератомы, пока точно не известно. Есть предположения, что это проявление естественного старения организма, либо результат воздействия солнечного света.
В случае стойкого повторного появления папиллом после удаления я обычно рекомендую пациентам проконсультироваться у иммунолога. Способа предотвратить появление кератом, насколько мне известно, пока не существует.
Хирургическое удаление, лазер, жидкий азот, чистотел — какой метод удаления кожных образований считается самым безопасным? Какие точно нельзя использовать?
На мой взгляд, безопасность удаления кожных образований обеспечивает не метод, а навыки врача в сочетании с обязательным гистологическим исследованием.
Тот опыт, который у меня сейчас есть, позволил сформулировать 4 наиболее простых правила для безопасного удаления образований кожи.

Если ваш врач может гарантировать, что удаление произойдет в строгом соответствии с этими пунктами, — метод имеет вторичное значение.
Теперь чуть подробнее о методах удаления. Однозначно не рекомендую удалять образования кожи в домашних условиях растворами для химической деструкции (чистотел и прочие аналоги). Это самый верный способ попасть в историю «удалил родинку и умер» по классическому сценарию, упомянутому выше. При этом способе удаления гистологическое исследование невозможно, и эти методы точно нельзя использовать.
Жидкий азот я также не могу рекомендовать для удаления образований на коже, так как при этом методе родинка чаще всего полностью разрушается. Гистологическое исследование становится невозможным.
Удаление скальпелем считается наиболее безопасным. Оно в подавляющем большинстве случаев исключает неполное удаление образования и неполноценное гистологическое исследование. Недостатком удаления скальпелем является не самый хороший косметический результат при удалении небольших образований кожи.
Удаление лазером и радионожом в последнее время подвергается критике со стороны некоторых авторов. Тем не менее, могу уверенно сказать, что эти методы позволяют удалять образования кожи в строгом соответствии с 4 пунктами, которые я привел выше. Существенный плюс этих методов в руках опытных специалистов — возможность сочетания безопасности удаления с хорошим косметическим результатом.
Предвидя логичный вопрос, отвечаю: в своей практике я удаляю доброкачественные образования кожи методом радиоволновой хирургии. При малейших сомнениях в доброкачественности — рекомендую удаление скальпелем.
Повторю, безопасным удаление делает не метод, а знания и навыки врача. Пожалуйста, посмотрите еще раз на картинку и постарайтесь ее запомнить.
Если человек решился удалить родинку, как выбрать врача и учреждение, где это сделать? Удаление лазером сейчас предлагают даже косметические салоны. Существуют ли правила безопасности при выборе клиники и специалиста?
Наиболее важные и простые правила безопасности я сформулировал на картинке в ответе на предыдущий вопрос.
При соблюдении этих правил шанс попасть в историю «удалил родинку и умер», на мой взгляд, на уровне статистической погрешности. При выборе специалиста рекомендую при всех прочих равных выбирать именно онколога, оптимально — онколога, специализирующегося на образованиях кожи.
Удаляют ли образования в труднодоступных местах? Например, на верхнем веке, если в анамнезе запаянный лазером разрыв сетчатки и миопия.
Мне сложно говорить за других врачей. В своей практике нередко удаляю образования на веках, в этом нет ничего особенно сложного, если есть специальные защитные щитки для глаза. Исключение составляют случаи, когда родинка располагается в зоне роста ресниц. В таких ситуациях рекомендую обратиться к хирургу-офтальмологу.
Если врач говорит «можно не делать гистологию, образование точно доброкачественное», стоит ли настаивать на исследовании?
Позволю себе ответить вопросом на вопрос: а какие могут быть аргументы против гистологического исследования, кроме снижения стоимости удаления родинки? Нет возможности за 30 секунд написать направление? Нет баночки с формалином, чтобы положить туда родинку?
Пожалуйста, не принимайте предложение сэкономить на своем здоровье.
Если врач посмотрел, потрогал родинку, выслушал то, что пациент о ней рассказал, и не использовал дополнительное оборудование — точность такой диагностики не более 80%. Это означает, что в 20% случаев при таком осмотре врач может пропустить меланому, а это, в свою очередь, может привести к смерти пациента. Дерматоскопия, соскоб или пункция повышают точность до 95%, но только гистологическое исследование поможет поставить диагноз на 100%.
Излечим ли рак кожи при достижениях современной медицины?
Рак кожи может привести к смерти в очень запущенных формах при длительном отсутствии лечения. Как правило, это заболевание вполне успешно лечится.
С меланомой все значительно сложнее. Если у больного меланома диагностирована на 1 или 0 стадии, то есть опухоль располагается в верхних слоях кожи, то его шанс прожить 5 лет и более стремится к 100%. Эта вероятность прогрессивно уменьшается вместе с увеличением стадии, то есть степенью распространения опухоли на момент установления диагноза «меланома». На 4 стадии, когда есть метастазы во внутренних органах, цифры неутешительные — только 15-20% больных проживут 5 и более лет после установки диагноза. На последних стадиях меланомы слово «излечение» пока, к сожалению, не употребляется. В то же время мне известно несколько историй, когда человек с 4 стадией меланомы живет без рецидивов и прогрессирования больше 5 лет.
Спасибо, что дочитали до конца. Берегите свое здоровье и вовремя проходите врачебный осмотр!
Подготовила Анна Уткина
Источник

