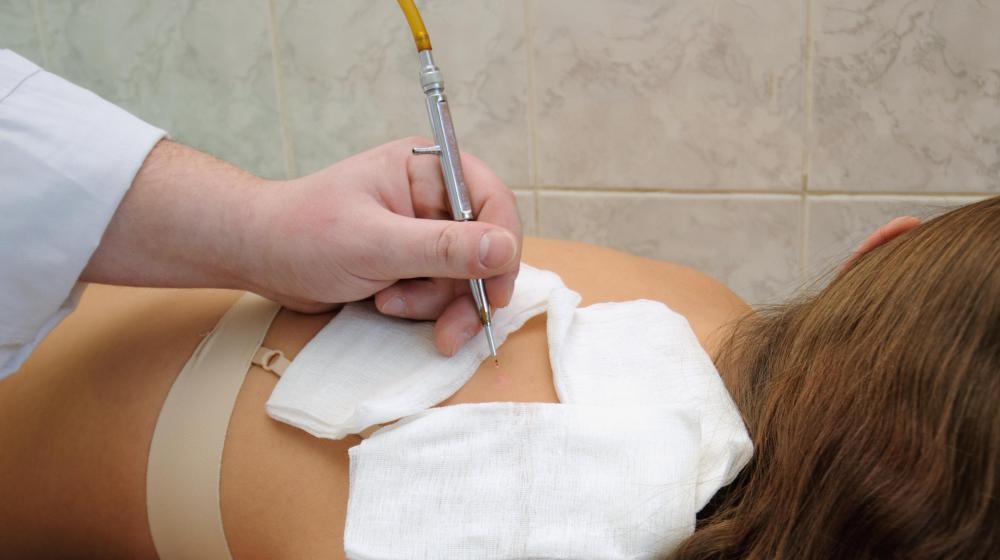
После удаления родинки шелушится кожа
Родинка представляет собой ограниченную область, в которой скапливаются клетки, вырабатывающие меланин. Образования на коже взрослого человека, ребёнка бывают висячие, выпуклые или плоские. Оттенок пятна может быть телесного или темно-коричневого, чёрного цвета. Из-за большого количества меланоцитов невус подвержен неблагоприятному воздействию внешних и внутренних факторов.

Факторы, способствующие возникновению шелушения родинки
Если родинка стала шершавой и рыхлой, это симптом, требующий консультации дерматолога или онколога. При своевременном выявлении меланомы и её удаления можно избежать последствий для здоровья. Основными причинами, в результате которых появляются шершавые родинки на теле у взрослого и ребёнка, являются:
- Влияние солнечных лучей. При длительном пребывании под прямыми ультрафиолетовыми лучами верхний слой невус приобретает шероховатую структуру. При регулярном перегреве пятна становится сухим, поэтому рекомендуется уменьшить или исключить нахождение на солнце, особенно в летнее время.
- Пониженный иммунитет. Наличие хронических заболеваний, которые вызвали ухудшение иммунной системы, провоцирует образование корки на невусе. Родинка шелушится и отслаивается, если её почесать, натереть тесной обувью или одеждой.
- Частое посещение солярия. Искусственный загар интенсивнее влияет на родимое пятно, чем солнечные лучи. Повышается риск отшелушивания поверхности образования и его дальнейшее увеличение.
- Наследственность. Если у родителей видоизменялась структура невуса на лице или шее, у их ребёнка может наблюдаться аналогичное преобразование.
- Повреждение невуса. Если нарост расположен на спине или голове, она подвергается нечаянному расчесыванию, которое приведёт к тому, что нарост начнёт воспаляться и облазить. При расположении невуса на ноге, его можно сбрить при удалении волос или повредить тесной обувью.
- Если возраст человека превышает 45–50 лет. По мере старения организма в нём меняется гормональный баланс, что является причиной нарушения структуры родимого пятна.
- Попадание на область невуса химического вещества способно вызвать ожог или воспаление, в результате которого родинка чешется и шелушится.
- Рентгеновские лучи. Обследование, во время которого подразумевается частое облучение рентгеновскими лучами, спровоцирует нарушение в поверхностной структуре пятна.
- Нарушение гормонального фона. При беременности, лактации, менопаузе, периоде полового созревания в организме происходит перестройка гормонов. Это станет причиной того, что родинка шелушится.
- Злоупотребление спиртными напитками, курение. Токсины, проникающие внутрь со спиртным или табаком, отравляют организм. Отравляющее воздействие сказывается не только на внутренних органах, но и на коже, вследствие чего начнёт родинка крошиться.
- Невусы у человека со светлыми глазами, кожей и волосами подвергаются большему воздействию внешних факторов. В результате множественные невусы на теле человека начнут сохнуть, покрываться корочкой, чесаться.
- Аллергическая реакция на применяемую косметику и средства гигиены. Косметические средства способны вызвать зуд и шелушение. Шершавая родинка сохраняется на протяжении двух недель, после чего симптом самостоятельно исчезает. Условием для этого является прекращение использования косметических средств, которые вызвали аллергию.
Как выглядит родинка, которая шелушится
 Шершавый невус покрывается коркой или шероховатыми хлопьями, которые определяются при ощупывании. На поверхности пятна образовываются трещины. При шелушении выпадают волосинки, которые ранее там находились. Шелушащаяся родинка становится большой.
Шершавый невус покрывается коркой или шероховатыми хлопьями, которые определяются при ощупывании. На поверхности пятна образовываются трещины. При шелушении выпадают волосинки, которые ранее там находились. Шелушащаяся родинка становится большой.
Самостоятельная диагностика
Кроме шершавости, наблюдаются другие опасные признаки, с помощью которых можно самостоятельно определить патологический процесс или перерождение невуса. К ним относятся:
- Выделение из трещин крови или прозрачной жидкости. Симптом свидетельствует о наличии воспалительного или преобразовательного процесса в наросте.
- На поверхности пятна образовываются мелкие тёмные точки.
- Кожа вокруг родинки шелушится и темнеет.
- Исчезают чётко очерченные края родимого пятна. Симптом возникает при начальном этапе перерождения невуса, поэтому это опасный признак меланомы.
- Если на большой родинке исчез кожный рисунок.
- Выпадение с родинки волосинок.
- Если родинка шершавая на ощупь, и присоединяется зуд и жжение. Не рекомендуется трогать образование, это спровоцирует отслаивание нароста, что ведет к воспалительному процессу и кровотечению.
- Заметное увеличение родимого пятна. Опасным симптомом является увеличение нароста в ширину. Если невус стал расти в высоту, это не является поводом для обращения к дерматологу или онкологу. Условием для посещения врача является травмирование увеличившегося невуса, которое спровоцирует его отваливание.
- Область вокруг родимого пятна стала белой. Один из симптомов развития меланомы.
- Выпуклая родинка стала твёрдой. Это свидетельствует о начале процесса перерождения, который при своевременном врачебном вмешательстве не нанесёт вреда здоровью человека.

Если родинка шелушится, но не чешется, необходимо исключить факторы, способные негативно воздействовать на невус. При отсутствии улучшения на протяжении 7–10 дней, следует обратиться к дерматологу или онкологу для прохождения квалифицированного обследования. На основании проведённых анализов и осмотра будет принято решение о применении лечения или удаления образования.
Когда необходимо вести к врачу ребёнка
Родинки появляются у ребёнка с двух лет, численность которых меньше, чем у взрослого человека. Первоначальный вид образования имеет гладкую поверхность, отсутствует выпуклость над уровнем кожи. Родимое пятно у маленького ребёнка не несёт опасности для здоровья. При появлении опасных симптомов, которые свидетельствуют о перерождении невуса в злокачественное образование, необходимо безотлагательно обратиться за осмотром к детскому дерматологу или онкологу. Признаки, требующие врачебного внимания:
- мелкая родинка резко увеличилась в размере;
- ребёнок жалуется на зуд и жжение в области образования;
- поверхность родинки покрылась трещинами;
- появилась сухость на верхнем слое родимого пятна;
- при надавливании ребёнок ощущает боль.
Дети раннего и подросткового возраста подвержены большей опасности преобразования родинки. Объясняется это нежной кожей ребёнка, которая чувствительна к внешним раздражающим факторам, и нарушением гормонального фона, который возникает при половом созревании.
Методы профессиональной диагностики шершавой родинки
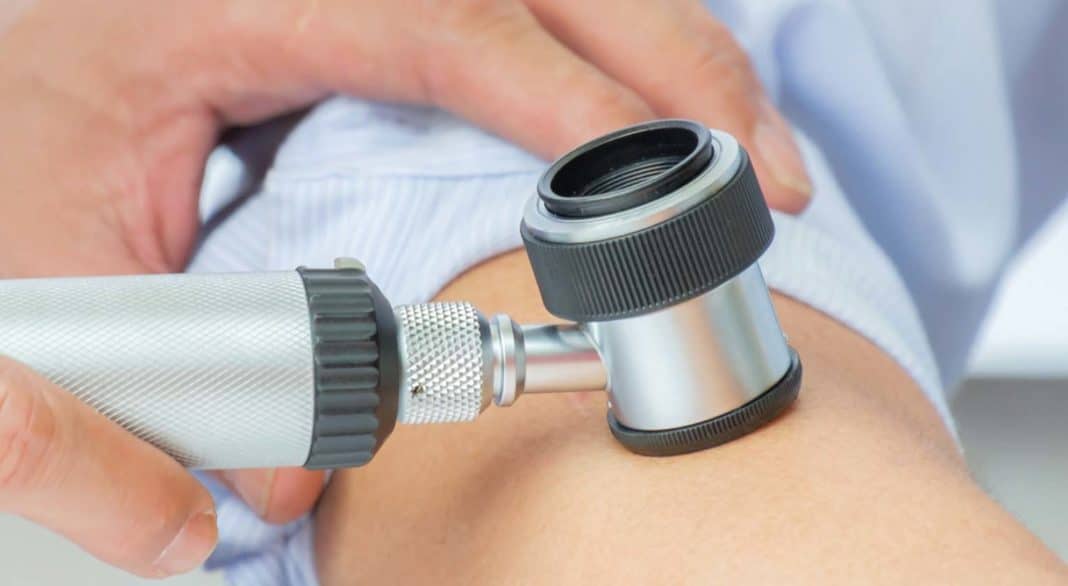 Если человек обнаружил на теле родинку, которая начала шелушиться, кровоточить или болеть, это является поводом для визита онкодерматолога. В кабинете врача пациенту проведут визуальный осмотр, определяя размер, форму, цвет и болезненность пятна. Структура родинки осматривается при помощи дерматоскопа. Это прибор, который способен увеличить образование в десятки раз. Существуют цифровые дерматоскопы, которые передают изображение родимого пятна на монитор. На компьютере установлена специальная программа, которая обрабатывает полученное изображение и выдаёт результат. На основании полученных показателей, врач автоматически узнает степень риска преобразования пятна в злокачественное образование.
Если человек обнаружил на теле родинку, которая начала шелушиться, кровоточить или болеть, это является поводом для визита онкодерматолога. В кабинете врача пациенту проведут визуальный осмотр, определяя размер, форму, цвет и болезненность пятна. Структура родинки осматривается при помощи дерматоскопа. Это прибор, который способен увеличить образование в десятки раз. Существуют цифровые дерматоскопы, которые передают изображение родимого пятна на монитор. На компьютере установлена специальная программа, которая обрабатывает полученное изображение и выдаёт результат. На основании полученных показателей, врач автоматически узнает степень риска преобразования пятна в злокачественное образование.
Если существует подозрение на перерождение невуса, врач направит пациента на гистологический анализ. Он подразумевает взятие части патологического нароста и отправление в лабораторию. По результатам лабораторного исследования определяется наличие или отсутствие онкологического заболевания. Если подтверждается онкология, врач назначает удаления образования. Это помогает избежать развития и распространения метастазов.
Нужно ли удалять

Удаление шелушащегося пятна показано при выявлении преобразовательного процесса в злокачественную опухоль или расположении невуса месте, которое портит внешний вид человека. Существует несколько эффективных методов, с помощью которых можно избавиться от опасного или нежелательного пятна:
- Удаление лазером. Воздействие лазера способствует отпаданию родинки. Среди преимуществ метода выделяют отсутствие шрамов и боли во время процедуры.
- Радиоволновое удаление. С помощью радионожа врач иссекает образование, прижигает сосуды для того, чтобы не возникло кровотечения.
- Криодеструкционный метод. Жидкий азот замораживает клетки и сосуды, вследствие чего невус отпадает. Применяется при образованиях маленького размера.
- Электрокоагуляция. Иссечение происходит при помощи переменного или высокочастотного тока, который прижигает сосуды и ткани, в результате нарост отмирает и отваливается.
- Удаление с помощью скальпеля. Метод применяется при больших образованиях. Недостатком хирургического вмешательства является наличие шрамов и рубцов после операции. Не рекомендуется удалять скальпелем невусы, расположенные на видном месте. Среди преимуществ выделяют низкую стоимость процедуры.
Необходимость удаления и выбор метода определяется врачом на основании проведённого обследования.
Источник
Ежедневно в нашей стране разными методами удаляются сотни, а может и тысячи образований кожи. К сожалению, далеко не всегда заживление проходит идеально. Сегодня я расскажу о возможных косметических последствиях удаления родинок и бородавок. Прочтите эту статью до конца и Вы узнаете как можно избежать проблем после подобных операций (советы отмечены курсивом).
Нормальное заживление после удаления
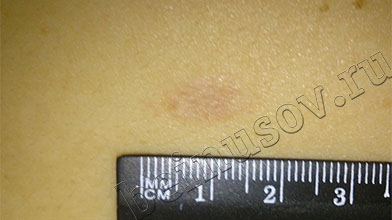
В норме на второй или третий день после удаления родинки на месте операции остаётся тёмная сухая корочка. То же самое происходит, когда Вы поцарапались или порезались. Размер корочки, как правило такой же, как и удалённого образования или больше на 1 мм. Постепенно она отслаивается от кожи и, примерно через 2 недели, отпадает окончательно. На месте удаления остаётся небольшая ямка красноватого цвета, глубиной не более 1-2 мм. На исходе четвёртой недели дно ямки поднимается до уровня окружающей кожи. К концу третьего месяца, в большинстве случаев, покраснение проходит и на коже остаётся едва заметный след от удалённой родинки.
ДО удаления через 3 месяца ПОСЛЕ

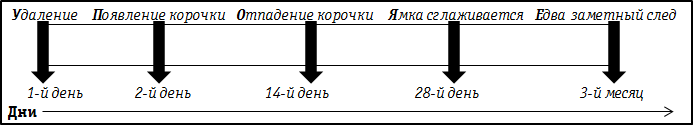
На картинке ниже процесс заживления представлен в виде схемы:

нормальное заживление после удаления называется нормотрофический рубец
Гипертрофический рубец (выпуклость)
Гипертрофический рубец – твёрдое уплотнение красного цвета, возвышающееся над нормальной кожей, вокруг места операции. Может болеть или чесаться, однако эти симптомы всегда со временем проходят. Когда через несколько недель после удаления родинки или бородавки на их месте появляется что-то подобное
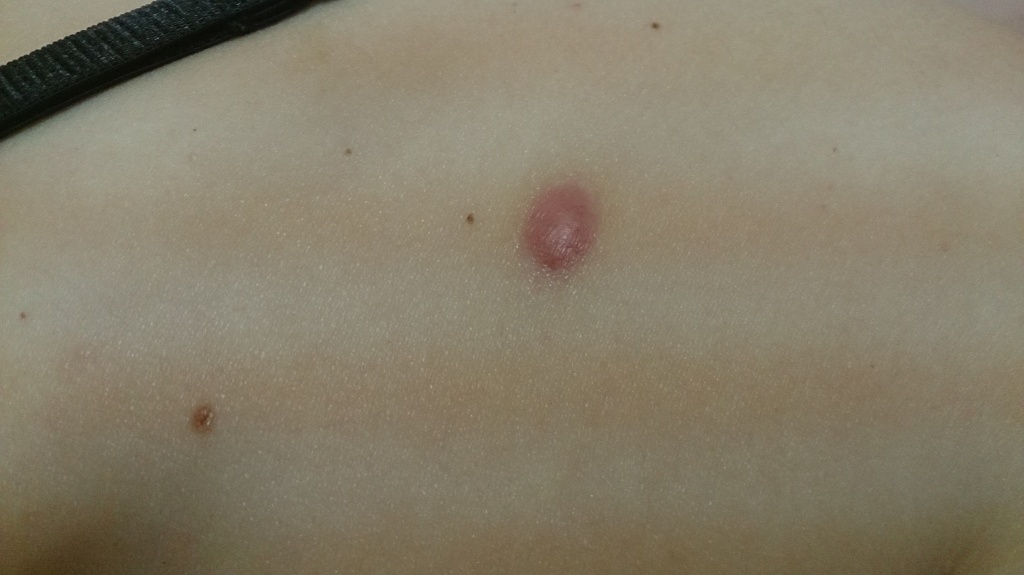
Такой рубец никак не связан с развитием меланомы и рака кожи после удаления родинки.
любой человек, начнёт волноваться. К счастью, никакой опасности, кроме косметического дефекта гипертрофический рубец не представляет. Иногда, через несколько месяцев, он сам по себе становится более плоским, мягким и приобретает цвет нормальной кожи. В некоторых, особо сложных случаях требуется его коррекция, более подробно о которой я напишу чуть позже.
Если Вы заметили у себя развитие такого рубца, пожалуйста, не переживайте – это не навсегда и медики вполне успешно умеют бороться с ним. Только в одном случае Вам лучше показаться врачу, проводившему удаление – если родинка удалена без гистологии. Чтобы снизить вероятность образования рубца – строго следуйте рекомендациям врача и проконсультируйтесь у него повторно, если заметили первые признаки – покраснение и уплотнение. Старайтесь не мочить место удаления до появления корочки и никогда не сдирайте её.
Гипотрофический рубец (углубление)
Другая, достаточно частая, ситуация – Вам удалили родинку, а на этом месте образовалась небольшая ямка. Это состояние называется гипотрофический рубец и означает, что клетки кожи недостаточно поработали над восстановлением её поверхности. В отличие от гипертрофического рубца, этот вариант заживления не так бросается в глаза, как правило, не доставляет беспокойства, не требует коррекции и постепенно сглаживается через 1-2 года.
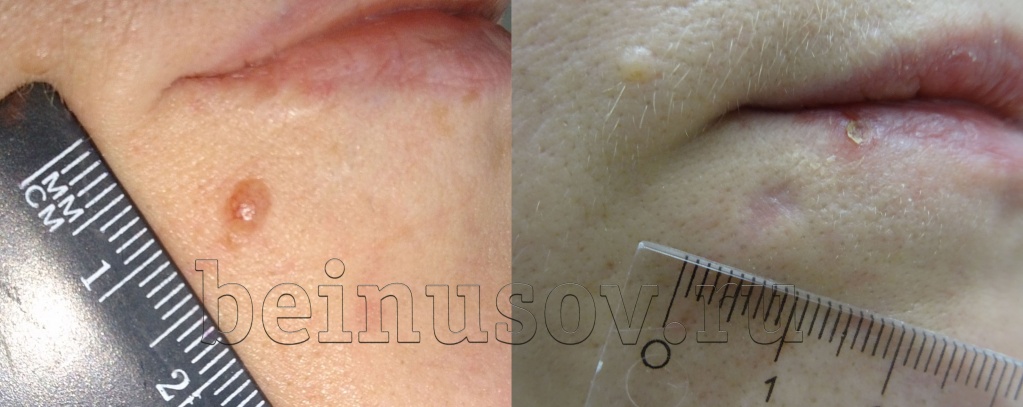
Белое пятно (гипопигментация)
Такое состояние возникает в двух случаях. В первом – если в течение 3-4 месяцев от операции Вы долго загорали на солнце. Во втором случае – если родинка или бородавка располагалась в глубоких слоях кожи, а клетки, которые образуют пигмент, были удалены полностью и не восстановились. Это состояние не опасно для здоровья и может самостоятельно пройти без Вашего участия. Чтобы не развилась гипопигментация постарайтесь защищать место операции от солнца в течение 3-4 месяцев. Если всё-таки не удалось избежать появления белого пятнышка – помните, оно пройдёт само через 1-2 года.
ДО удаления через 3 месяца ПОСЛЕ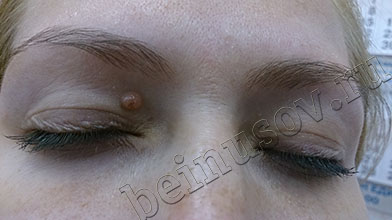

Нагноение
Иногда, при несоблюдении правил хирургии или неправильном уходе за ранкой может развиваться воспаление и последующее нагноение места удаления родинки или бородавки. У этого неприятного состояния есть 4 главных симптома: гной, покраснение, отёк и болезненность. О нагноении можно говорить, только когда присутствуют ОДНОВРЕМЕННО все 4 симптома.
Не стоит думать, что произошло нагноение, когда есть только покраснение вокруг, или небольшая припухлость ранки. Если из-под корочки иногда выделяется прозрачная или желтоватая жидкость – повода для беспокойства тоже нет. Это связано с тем, что только вязкая белая жидкость – гной – является одним из главных признаков нагноения.
Чтобы избежать этого неприятного осложнения после удаления родинки строго следуйте рекомендациям врача, который проводил удаление бородавки или родинки. Особенное внимание стоит уделять обработке ранки антисептиком.

Повторное появление родинки после удаления (рецидив пигментного невуса)
В случае, если родинка удалена не полностью и невусные клетки остались в коже, возможно развитие рецидива. При этом на месте удаления, после отпадения корочки или чуть позже появляется тёмное пятнышко, размером не более 1-3 мм, не выступающее над кожей. По данным немногочисленных исследований этого вопроса рецидив пигментного невуса не приводит к развитию меланомы и рака кожи, в случае, если по гистологии – пигментный невус. Это состояние не требует ничего кроме наблюдения. При желании рецидив можно удалить повторно.
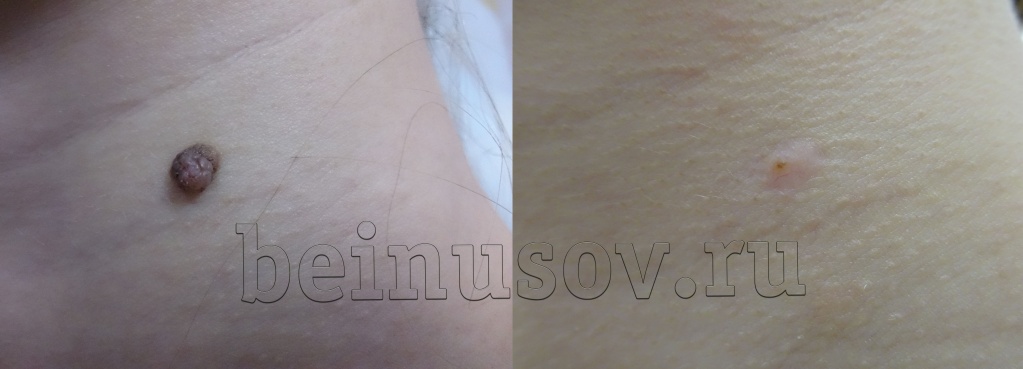
ВАЖНО!!!
Вам удалили родинку без гистологии, без дерматоскопии или даже без осмотра онколога?
На месте удаления возникло пятнышко?
Настоятельно рекомендую иссечь его повторно скальпелем с обязательным гистологическим исследованием.
В такой ситуации нельзя исключить меланому!
Не могу не отметить, что по моему опыту, повторное появление родинки возможно даже при подтверждении её полного удаления гистологическим исследованием. Этот вопрос ещё ждёт своих исследователей.
Резюме, или коротко о главном:
Косметический результат удаления родинки только частично зависит от методики операции и квалификации врача. В остальном все перечисленные выше варианты восстановления кожи зависят от индивидуальных особенностей Вашего организма. Точно предсказать заранее какие из них и в какой степени повлияют на регенерацию Вашей кожи современная наука, к сожалению, не в состоянии.
Косметические результаты удаления родинок в нашей клинике вы можете посмотреть здесь.

Другие статьи:
- Виды родинок
- Радиоволновое удаление родинок – будущее уже здесь!
- Родинка – безобидное «украшение» или риск появления рака кожи и меланомы?
- Дерматоонколог – врач по образованиям на коже!
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Источник
Единственным эффективным методом избавиться от родинки является ее удаление. Делают это по эстетическим соображениям и медицинским показаниям. Операция требуется при постоянной травматизации нароста, в случае изменения его размеров, контуров или цвета. Что же происходит после удаления родинки и как за ней ухаживать, чтобы избежать осложнений?
Популярные способы и уход
В настоящее время существует несколько методов устранения родинок, выбор обычно осуществляется специалистом. Врач учитывает множество факторов — локализацию, вероятность малигнизации, площадь поражения кожного покрова.
Лазер
Самое точное воздействие обеспечивается при использовании лазера. Этот способ в настоящее время является наиболее оптимальным. Специалисты выделяют ряд положительных моментов такой манипуляции:
- местная анестезия делает процедуру практически безболезненной, ее спокойно может перенести даже ребенок;
- продолжительность составляет всего 5—10 минут;
- узконаправленное воздействие луча и возможность контроля глубины действия позволяет не повредить окружающие ткани;
- происходит мягкое и послойное снятие невуса;
- отсутствует кровотечение;
- практически никогда не остается следов после манипуляции;
- минимальный период реабилитации (не более 1—2 недель).
Несмотря на положительные аспекты лазерной деструкции, у нее существуют и некоторые недостатки:
- невозможность провести гистологию родинки после удаления;
- не во всех больницах есть самое современное оборудование;
- для нормального заживления требуется на некоторое время исключить облучение ультрафиолетом, тепловые процедуры.
Обработка области приложения производится любыми антисептиками, не содержащими спирта, иначе может произойти ожог молодой кожи, после которого формируется рубец.
Если все проделано правильно, то образовавшаяся корочка отваливается, а на ее месте некоторое время может оставаться красное пятно. Но оно потом исчезает. Поэтому удаление лазером используется преимущественно для устранения образований на открытых частях тела.
Если на месте удаления образовывается рубец, то можно избавиться от него, воспользовавшись особым пластырем с силиконовой основой. Подходит также мазь Контрактубекс или Дерматикс. Можно для ускорения регенерации наносить Пантенол или аналогичные средства.
Криодеструкция
Для этого способа используется жидкий азот, температура которого составляет минус 180 градусов по Цельсию. Ткань при этом полностью отмирает, сверху происходит образование корочки, под которой дерма постепенно восстанавливается. В области лица процедура не практикуется. Полное заживление может длиться около месяца.
Криодеструкция позволяет удалить даже довольно крупное образование. Во время сеанса место приложения полностью обеззараживается благодаря низкой температуре. Сам процесс удаления протекает быстро, не оставляя следов в виде шрама или рубца. Кроме того, пациент не испытывает болевых ощущений.
К отрицательным аспектам такого метода относятся:
- отсутствие возможности проведения гистологического исследования;
- получение ожога;
- необходимость повторной процедуры.
Нехватка у врача опыта в подобных манипуляциях нередко приводит к повреждению окружающей здоровой ткани.
В первый день рекомендуется использовать для обработки холодового ожога перекись водорода или раствор марганцовки. При чувствительной коже снять зуд поможет антигистаминная или противозудная мазь (Фенистил, Незулин). Чесаться нельзя, так как при этом легко повреждается корочка и несформированная ткань под ней. Некоторое время после манипуляции может сохраняться красное пятнышко, постепенно приобретающее окраску обычного кожного покрова.
Радиоволновая терапия
Радиоволновой способ позволяет обрабатывать любой проблемный участок и одновременно сохранить ткань для исследования. Здоровая часть дермы при этом не нарушается, а шрамов и рубцов не остается.
Способ особенно подходит для вырезания бугорков, которые сильно выступают над поверхностью. Недостатком такой методики является невозможность удаления больших образований. Риск повторения процесса, когда родинка может появиться снова, практически исключается.
После радиоволнового удаления нельзя мочить образовавшуюся корочку и выставлять тело под солнечные лучи. Следует проводить только дезинфекцию: промывать в первые часы антисептиками, смазывать антибактериальными мазями. Врач может назначить Хлоргексидин, марганцовку, Левомицетин, Пантодерм. Нельзя применять косметические средства.
Электрокоагуляция
Эта процедура устраняет различные образования при помощи воздействия сильного тока. При этом происходит коагуляция тканей, появляется корка, которая потом отпадает. Манипуляция производится на любом участке кожи. Достаточно одного сеанса. После этого не образуется раневой поверхности, не наблюдается кровотечения, поскольку сосуды коагулируются вместе с родинкой.
После того как корочка отделяется, шрам на этом месте может оставаться только в исключительных случаях. Чаще всего появляется маленькое пятно, немного светлее обычной кожи, которое со временем пройдет. Если применять электрокоагуляцию или радионож, то удаленная ткань сохраняется. Ее можно исследовать на наличие атипичных клеток.
Процедура назначается при необходимости устранения бородавок, папиллом, гемангиомы, кератомы (в старческом возрасте), осложненной угревой сыпи. Успешно используется при лечении атеромы, сосудистых звездочек, образований после внедрения контагиозного моллюска. Электрокоагуляция эффективна для удаления смешанного типа невуса при подозрении на раковое перерождение. Положительным моментом метода является возможность контролирования глубины воздействия.
Запрещается смачивать корку на месте операции, подвергать инсоляции. Потом ее нужно оберегать от травматизации. Дополнительный уход в виде нанесения местных антибиотиков и антисептиков требуется только в случае присоединения инфекции.
Использование скальпеля
Самым старым способом является вырезание пятна или невуса с помощью обычной хирургической операции. Он проверен временем, его стоимость доступна каждому. Вмешательство проводят под местной анестезией, продолжается примерно около часа. После иссечения образуется рана, которая требует обработки. При глубоком расположении бородавки или родинки образуется ямка. Если удаляется большой невус, то для нормального заживления врач накладывает шов, который снимают через неделю.
Недостатки:
- высокая вероятность появления рубца;
- кровотечение во время и после операции;
- пациент нуждается в реабилитации.
Положительные моменты:
- не нужно искать клинику с дорогостоящим оборудованием;
- операция может провести хирург без дополнительных навыков и продолжительного опыта;
- есть возможность иссекать образование любой глубины и площади поражения.
Важно также, что операция позволяет сохранить ткани в целости, чтобы убедиться в отсутствии онкопатологии по результатам гистологического исследования. Очень важно после этого правильно ухаживать за местом иссечения.
Заживление протекает длительно — от 2 до 4 недель. В это время следует обрабатывать поверхность так же, как и обычную рану:
- промывать антисептиком;
- проводить гигиену кожного покрова вокруг ранки;
- накладывать повязку первые несколько дней для предупреждения проникновения инфекции;
- если ранка подвергается частому трению, потребуется длительное ношение повязки.
Важно также не допускать травмирования и попадания солнечных лучей на весь период заживления.
Возможные последствия
Чаще всего удаление невуса проходит благополучно, но в некоторых случаях могут возникать негативные последствия манипуляции:
- появление воспаления и присоединение инфекции;
- припухлость или новое образование (высокая вероятность развития опухоли);
- отек и гиперемия;
- кровотечение;
- болезненность и неприятные ощущения;
- келоидный рубец;
- уплотнение;
- участок гипо- или гиперпигментации;
- повышение локальной или общей температуры.
В некоторых случаях на месте удаленного пятна может возникнуть новое. Такое явление бывает при неправильно проведенной манипуляции, когда часть мутировавших клеток сохраняется в ткани.
Рецидив требует еще более тщательного обследования и устраняется исключительно путем повторного удаления с обязательным гистологическим изучением. Это особенно важно, если появляется болячка, которая чешется или кровоточит.
Нормальное восстановление после операции
Если вмешательство производится опытным специалистом, то процесс заживления ран протекает нормально. Необходимо только время и правильный уход.
- На первой неделе происходит формирование корочки. Самое главное — не трогать ее. В первые несколько часов ранка может немного кровоточить, особенно если было произведено удаление при помощи скальпеля. Следует избегать ее намокания и случайного повреждения. В некоторых случаях рекомендуется делать промывания легким раствором марганцовки и наносить антибактериальную мазь, выписанную врачом.
- Вторая неделя — у небольшого нароста корка часто отпадает. У более крупных образований она может еще держаться, а кожа под ней — чесаться. Открывшийся слой тоненького эпидермиса требует защиты от солнечных лучей, в это время запрещено и посещение солярия.
- На третьей неделе место операции уже не должно болеть и кровоточить, даже при воздействии на значительную площадь. Покраснение проходит. Если был применен лазерный метод, то к этому сроку все должно быть нормально. Место приложения ничем не отличается от обычного кожного покрова.
- Четвертая неделя считается последней. В этот момент пациент забывает о том, что его когда-то беспокоил невус или родимое пятно. А рана полностью заживает.
Нарушения после удаления
Если в области удаленного образования воспалилось поврежденное место, и начал выделяться гной, присоединившуюся инфекцию лечат антибиотиками. Иногда сочетают Тетрациклиновую мазь с приемом внутрь средств широкого спектра действия. Если ранка начинает самопроизвольно намокать, выделяется светлая жидкость, то участок можно мазать Цинковой мазью, которая подсушивает и уничтожает патогенную микрофлору. Использовать любое средство нужно только после консультации с врачом.
Гипертрофический рубец может остаться в том случае, если пациент самостоятельно сдирает корочку, подвергает место удаления постоянному трению или давлению. В этом случае заживать ранка будет довольно долго и может преобразоваться в шрам. Для устранения келоидного рубца после удаления родинки чаще применяют лазер.
Гипертрофический рубец может выглядеть как углубление в коже с краями, напоминающими кратер. Устраняется такая патология при помощи физиотерапии или косметической операции.
Гипопигментированный участок после удаления невуса может пройти со временем, обычно он не является поводом для беспокойства. Рекомендуется в этом случае избегать солнечных лучей.
Гиперпигментация, или рецидивирующий невус, может возникать после любого способа устранения родинки или пятна. Она напоминает меланому, отличается рваными неровными очертаниями, темным цветом. Дифференциальная диагностика проводится на основании данных гистологии. Для устранения такого явления осуществляют повторное удаление.
Источник