Папилломы у детей до года

Папилломоподобные образования на коже и слизистых оболочках новорожденного встречаются у 10 детей на каждую 1000 родившихся. Их обычно связывают с вирусом папилломы семейства Papoviridae, группы Papillomavirus, или ВПЧ, который поражает от 30% до 80% населения планеты, причем примерно 30% женщин детородного возраста являются носителями этого вируса, а риск перинатального заражения только что родившихся малышей составляет 5%.
Вариабельность данных объясняется отсутствием точной статистики и недлительным пока периодом изучения ВПЧ.
Но всегда ли виноват вирус папилломы человека, и как лечат папилломы у малышей?
Как выглядят папилломы у новорожденных – виды папиллом и места их типичной локализации
Как же выглядит папиллома?
Папиллома – это доброкачественное образование на кожных покровах или слизистых оболочках, имеющее форму сосочка, мягкого бесформенного мешочка на ножке или плотной шишки.
В основном, папиллома имеет цвет той ткани, на которой она возникла, иногда может быть чуть темнее или светлее.
Папиллома может быть единичным образованием или множественным, с локализацией на любых открытых частях тела (кроме волосистой части головы) и слизистых оболочках.
Необходимо иметь в виду, что папиллома или папилломатоз – это не единое заболевание, а комплексная патология, связанная с инфицированием ВПЧ.
Виды папиллом у новорожденных детей и места их локализации
- Нитевидные папилломы, или акрохорды, располагаются единично или группами на любых участках кожи, чаще всего – на щёчках, вокруг глаз и рта, на лбу, шее, веках, подмышками, в складках паховой области. Если они небольшого размера, то могут быть не замечены сразу. Это – очень тонкие и нежные образования, которые могут легко отделиться от кожи при гигиенических процедурах или трении одежды о кожу. На месте сорванной папилломы выступит кровь. Нитевидные папилломы – вид образования данной группы, который наиболее часто бывает врожденным, а не полученным в постнатальном периоде.
- Плоские папилломы (или в простонародье – бородавки) – плотные образования в коже, которые могут немного выступать над поверхностью, но не образуют ножку. Чаще всего плоские папилломы располагаются на лице. Они вызывают зуд и беспокоят малыша болевыми ощущениями. Кроме того, эти папилломы чаще других воспаляются, вследствие расчесывания ребенком кожи.
- Вульгарные папилломы чаще всего локализуются на ягодицах и ладонях. Они округлы по форме и немного возвышаются над кожей. Верхний слой папилломы – довольно плотный, похож на раневую корочку.
- Подошвенная папиллома, как правило, появляется у детей более старшего возраста. Отличаются от других видов образований тем, что располагаются на подошвенной поверхности стопы. Могут сливаться и занимать довольно обширные участки кожи. Довольно болезненные и очень трудно поддаются терапии.
- Эпителиальная гиперплазия формируется на слизистой оболочке рта, нёба, на языке и мягком нёбе. Это – одиночное или множественное сосочковое образование, которое может воспаляться, повреждаться во время приема пищи и болеть.
- Папилломатоз гортани – это узелковые и сосочковые образования, локализующиеся в области голосовой щели и на задней стенке гортани. Из-за постоянного раздражения дыхательных путей может вызывать их отек и быть причиной угрожающего жизни состояния.
- Бородавчатая дисплазия появляется преимущественно у детей с 3 лет и старше. Высыпания локализуются, в основном, на кистях рук, пальцах. Преимущественно множественные, могут сливаться в кластеры. Образования шершавые, округлые, изредка бывают пигментированными. Эти бородавки опасны, так как чаще, чем другие, со временем перерождаются в онкологические опухоли.

Причины папиллом у новорожденных детей и пути передачи инфекции – но всегда ли виновен ВПЧ?
Если вы заметили, в начале статьи мы упомянули папилломоподобные образования. В этом случае мы говорим обо всех дефектах кожи и слизистых оболочек малыша, которые по внешним признакам очень похожи на папилломы, но по сути – являются другими заболеваниями с отличными от ВПЧ причинами.
С чем легко спутать папилломы, в том числе и у новорожденных детей?
- Невусы (родинки), которые часто внешне похожи на папилломы. Врожденные невусы обнаруживаются у 1% всех малышей (патология поражает исключительно представителей европеоидной расы).
- Контагиозный моллюск в постнатальном периоде, который иногда очень точно внешне имитирует папиллому, имея ножку или вытянутую форму. В отличие от папилломы, моллюск чрезвычайно быстро распространяется по коже и гораздо более активно передается другим при любых контактах, в том числе – бытовым путём.
- Меланома – врожденная, или появляющаяся в первые недели после рождения. Внешне может быть похожа на папиллому и точно так же возвышаться над поверхностью кожи или слизистых, но в подавляющем большинстве случаев меланома имеет темную пигментацию. Хотя встречаются и обесцвеченные варианты.
- Врожденные небольшие дефекты кожи с сосочковыми разрастаниями, которые не являются следствием инфицирования ВПЧ.
Чтобы диагностировать вышеназванные заболевания, проявляющиеся папилломоподобными образованиями, и дифференцировать их от истинной папилломы новорожденных, в каждом конкретном случае назначают необходимый комплекс обследования.
Ставить диагноз и назначать лечение должен только специалист!
Факторы, способствующие инфицированию ВПЧ новорожденных детей:
- Острый дефицит иммунитета.
- Погрешности в работе пищеварительной системы.
- Аллергозы.
Вирусное инфицирование ВПЧ может происходить в момент рождения ребенка или в постнатальном периоде.
При этом необходимо иметь в виду, что вирус в организме ребенка может находиться в «спящем» режиме длительное время, и вызвать появление образований на коже и слизистых уже в годовалом возрасте ребенка и даже позже.

Важный фактор профилактики папилломы у новорожденного — до беременности пройти обследование, и при необходимости — лечение!
Ещё совсем недавно практически единственной причиной всех папилломоподобных образований на коже у только что родившихся детей категорично считали заражение вирусом папилломы человека, которое происходит в момент движения ребенка по родовым путям матери и контакт его кожи с её слизистыми.
Однако, не так давно была установлена способность вируса проникать через плаценту во время беременности и провоцировать появление папиллом у плода – а значит, ребенок может быть атакован вирусом и внутриутробно.
Доказательством этого факта стали последние данные медстатистики, согласно которым, рождается довольно много детей, папилломы у которых диагностируются сразу же после рождения. А подтверждением этому стали данные о появлении на свет детей путем кесарева сечения, в анамнезе которых факт контакта с родовыми путями матери был полностью исключен.
В постнатальном периоде вирус может быть перенесен в организм малыша также от медицинского персонала с носительством ВПЧ, через грязные инструменты и предметы обихода – то есть, контактным путем.
Причина папилломатоза – внедрение ВПЧ в эпителиальные клетки. Заболевание заразное, может передаваться, как через непосредственный контакт с кожей или слизистыми больного, так и через бытовые предметы, одежду, воду, необработанные медицинские инструменты.
Как же ВПЧ передается ребенку внутриутробно?
Очень высокая способность ВПЧ передаваться от организма к организму объясняется его очень малыми размерами – вирус может проникать даже через 3-5-ти микронные поры в презервативах (поэтому от вируса ВПЧ – увы! – может не защитить даже этот способ защиты при половом контакте).
Кроме того, существует более 100 разновидностей ВПЧ – из них одни виды более инертны в отношении заражения, другие – более агрессивны.
Установлено, что ВПЧ может «умело» маскироваться в организме и до поры до времени никак не проявлять себя в лабораторных анализах – это так называемая болезнь «непродуктивного типа».
Высокая способность вируса передаваться от одного человека к другому даже через прикосновение или другие предметы, его встраивание в организм таким образом, что он становится частью его клеток, подчиняя себе даже геном, делают ВПЧ просто неуязвимым — и для диагностических методов, и для терапии.
Приходится говорить о довольно распространенных случаях нераспознанного присутствия ВПЧ в организме будущей мамы, а также консервативного лечения при положительных данных диагностики на вирус, которое не приносит ожидаемых результатов.
Поэтому, если ребенок рождается уже с дефектом кожи, вызванным именно ВПЧ, то причина этому одна: внутриутробное заражение от матери, в организме которой присутствует вирус.
Согласно последним данным, внутриутробное заражение ребенка возможно ВПЧ 6 и 11 типов.
О механизме внутриутробной передачи ВПЧ плоду на сегодняшний день данных нет, этот вопрос изучается.
Диагностика ВПЧ у новорожденного – как распознать инфицирование?
В случае, когда речь идет о подготовке к рождению ребенка и профифлактике ВПЧ, чрезвычайно важно специфическое обследование женщины ещё в период планирования беременности, чтобы имелось время пройти курс лечения при положительных данных диагностики.
Лучше, если обследование женщина пройдет минимум за полгода до предполагаемого зачатия. Следует иметь в виду, что полный курс лечения при ВПЧ занимает 4 месяца – именно такой период развития в организме имеет данный вирус.
Итак, женщине могут назначить следующие диагностические процедуры:
- Гинекологический осмотр с целью обнаружения внешних признаков инфицирования – бородавок, остроконечных кондилом.
- Цитологическое исследование мазков из влагалища и уретры может показать патологически измененные клетки, которые присутствуют в случае инфицирования ВПЧ.
- Мазок из влагалища для ПЦР (Полимеразная цепная реакция).
- Скрининговый Digene-тест — цитологическое иследование эпителиальных клеток из цервикального канала, взятых путем соскоба. Показывает, как степень концентрации вируса в организме, так и его онкогенную активность.
- Гистологические исследование образцов ткани, взятых путем биопсии.
Нередки случаи ложноположительных или ложноотрицательных результатов диагностики на вирус папилломы человека, особенно в случае отсутствия внешних симптомов.
В этих случаях при подозрении на присутствие ВПЧ необходим комплекс обследований из нескольких методов, а также повторные обследования через определенный промежуток времени.
Как обследуют ребенка на ВПЧ?

Папилломы в горле новорожденного
При обнаружении характерных папилломоподобных образований на коже новорожденного ребенка диагноз может быть поставлен сразу же, при визуальном осмотре.
Для подтверждения присутствия вируса папилломы человека в организме новорожденного ребенка и в целях дифференциальной диагноситики иногда необходимо выполнить скрининговый ПЦР-тест.
Для подтверждения ларингеального папилломатоза могут назначить диагностическую процедуру прямой ларинготрахеоскопии.
Лечение ВПЧ и папиллом у новорожденного ребенка – нужна ли операция?
Исследование вируса папилломы человека началось не так давно, и медицина ещё не может предложить системной консервативной терапии, которая бы могла полностью устранить ВПЧ в организме.
Специфической терапии со 100%-й гарантией от ВПЧ на сегодняшний день просто нет.
Но лечение даже при положительных результатах обследования на ВПЧ требуется далеко не всегда – чаще необходимо просто наблюдение за ребенком и повторные скрининги через определённые периоды. Тем более, что медицине известны многочисленные случаи самоизлечения от ВПЧ, особенно — в детском и подростковом возрасте.
Безотлагательно лечить папилломы у детей необходимо в следующих случаях:
- Папилломы на коже или слизистых очень быстро разрастаются, иили изменяют цвет на красный или черный.
- Признаки сильной болезненности места папилломы.
- Отек тканей вокруг папилломы, сосудистая сеточка на коже.
- Папиллома расположена в местах, где наиболее высок риск её повредить – возле ануса или в кожных складках, на личике ребенка, вокруг рта и глаз, а также образования на слизистой оболочке рта.
- Папиллома имеет неправильную форму.
- Ларингеальная форма папилломатоза, когда существует угроза перекрытия дыхательных путей папилломными образованиями и отеком.
Современное лечение папилломовирусной инфекции у новорожденных детей имеет 3 основных направления:
- Повышение иммунитета ребенка.
- Противовирусная консервативная терапия.
- Устранение образований на коже и слизистых – папиллом, бородавок, папилломных кластеров.
Стандартной схемы лечения не существует – в каждом случае лечение назначает врач, исходя из возраста ребенка, его состояния, сопутствующих патологий и степени прогрессирования ВПЧ.
При одиночных папилломах ребенку назначают консервативную терапию, включающую в себя:
- Прием иммуномодуляторов.
- Комплекс витаминов.
- Местные аппликации мазями, примочки.
При повышении иммунных реакций ребенка папилломы поддаются регрессу и часто полностью исчезают, без рецидивов в будущем.
Методы хирургического удаления папиллом у ребенка:
- Криоаппликация жидким азотом – безоперационный метод, основанный на деструкции патологических участков кожи. Имеет множество преимуществ перед другими, в частности – он бескровный, выполняется быстро и не оставляет шрамов на коже.
- Иссечение папилломы или кластера с частью прилегающих тканей выполняют классическим методом (при помощи хирургического скальпеля), или же импульсным лазером на красителе. Лазерное иссечение предпочтительнее, так как имеет хорошие результаты в плане быстрого заживления раны, меньшей кровопотери и низкой вероятности типичных постоперационных осложнений. Скальпель применяется только при необходимости забора материала для дальнейшего гистологического исследования.
- Радиохирургия – облучение патологических тканей высокой дозой ионизирующего излучения. В отношении папиллом у новорожденных детей этот метод практически не применяется, но радионож используется для лечения ларингеального папилломатоза.
- Электрокоагуляция в лечении папиллом у детей не применяется.
Надо ли делать ребенку прививки, и какие?
Ни в коем случае нельзя пытаться самостоятельно удалить или прижечь папиллому у новорожденного!
Нельзя также применять народные методы без рекомендации специалиста!
Поделитесь с друзьями:
Источник
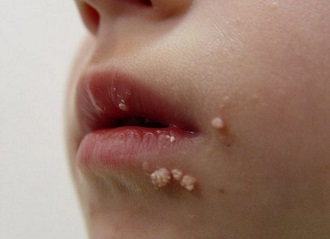
Организм у детей нередко подвержен опасностям, способным причинить существенный ущерб здоровью, в случае несвоевременного оказания помощи. Папиллома в детском возрасте может появиться как результат инфицирования вирусом, передающимся посредством контактирования с зараженным человеком либо носителем. ВПЧ бывает приобретенным и врожденным. Когда беременная мать является носителем, то существует вероятность инфицирования во время родов. Потому важным будет принять необходимые меры, чтобы дезинфицировать родовые пути.
Виды папиллом
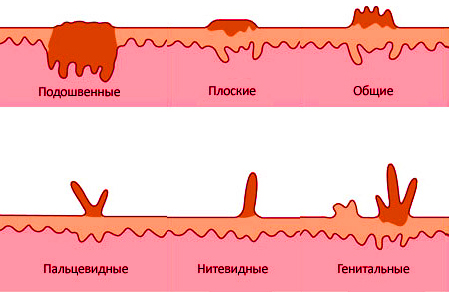
Папилломой является нарост на кожном покрове либо слизистой, зачастую по форме напоминает грибок на тонком основании. Оттенок колеблется от белого до коричневого. Период инкубации, преимущественно — 3 месяца. Самую большую активность ВПЧ начинает проявлять спустя полгода после инфицирования. Наросты способны быть одиночными либо множественными (колониями). Зависимо от места расположения и вида их разделяют на следующие разновидности:
- Вульгарные. Представляют собой незначительные формирования круглой формы. Верхний слой папиллом покрыт ороговевшим кожным покровом. Нарост локализуется на различных частях тела, но наиболее часто их наблюдают на внутренней стороне кистей и на ягодицах.
- Плоские. Незначительные наросты над кожным покровом телесного оттенка. У младенцев иногда чешутся, в результате — это провоцирует раздражение и воспалительные процессы в пораженном участке кожи.
- Подошвенные. Локализуется на подошве. Характеризуются плотной структурой, телесного либо желтоватого цвета. Данные новообразования нужно отличать от обычных мозолей, поскольку внешне обладают схожестью. Внутри бородавки можно наблюдать незначительные точки темного цвета, а в мозоли они отсутствуют.
- Нитевидные. Формируются на лице, шее, под мышками, в паху и вблизи с ним. Представляют собой небольшие сосочки, которые закреплены на верхнем слое кожного покрова посредством тонкого основания, на конце способны несколько расшириться. Стандартный цвет таких новообразований — телесный, но бывает и розовым. Мелкие сосочки способны сами по себе отделяться в процессе трения одеждой, в такой ситуации на коже могут образоваться капли крови.
- Папилломатоз гортани. Является тяжелой болезнью, которая возникает у детей из-за развития вируса внутри органа. Распространенным местом расположения наростов часто бывает голосовая щель, что провоцирует речевые расстройства и сбои в дыхании. Если присоединяется респираторное заболевание — отекают стенки горла, ввиду чего могут появиться трудности с дыханием, а в наиболее сложных ситуациях – удушье. Заболевание свойственно непосредственно для детей в 1 месяц, потому беременной женщине необходимо проявить заботу о здоровье плода и принять меры до родов в целях санации постоянных очагов заражения.
- Эпителиальная гиперплазия. Разновидность заболевания, которая развивается на слизистых в ротовой полости – языке, небе, внутренней поверхности щек. Новообразования представляют собой незначительные нитевидные наросты. Подобный тип способен доставлять существенные неудобства ребенку, потому терапия должна осуществляться без промедлений.
- Бородавчатая дисплазия. Выглядит как красно-коричневые шероховатые пятна на конечностях рук и ног ребенка. Подобная форма болезни наблюдается нечасто, но в определенных ситуациях способна спровоцировать злокачественное протекание.
Вирус папилломы человека бывает приобретенным либо врожденным, нарост у ребенка во многих ситуациях формируется, когда мать выступает носителем либо подвержена данной болезни. В процессе прохождения по родовым путям инфекция попадает внутрь организма младенца и осуществляет свое негативное функционирование.

Если есть подозрение на это заболевание необходимо проконсультироваться с педиатром. Он назначит полную диагностику детского организма, сдачу анализов и установит факторы, которые спровоцировали патологию. Регулярно возникающие новообразования у ребенка сигнализируют о нарушениях внутри организма. Своевременно обнаружив папилломы и проведя необходимую терапию, возможно предупредить появление неблагоприятных последствий у ребенка.
Причины появления наростов
В детском возрасте папиллома появляется лишь из-за инфицирования ВПЧ. Такая инфекция передается детям несколькими способами.
- Вертикальный. Вирус может попасть в организм ребенка в процессе его прохождения по родовым путям беременной матери. В такой ситуации новообразование возможно обнаружить примерно спустя 3-5 недель после родов.
- Контактный и бытовой. Подобный путь актуален в процессе тесного контакта ребенка с вирусоносителем. Провоцирующими факторами бывают игры с зараженными детьми, употребление общих средств личной гигиены, купание в бассейне и т.д.
- Самоинфицирование. В детском возрасте подобное явление наблюдают значительно чаще. В частности это относится к детям в дошкольном возрасте. Обнаружив папиллому на носу либо руке, ребенок начинает ее сдирать либо ковырять. В итоге инфекция, которая находится внутри новообразования, перейдет на здоровую кожу, вызывая формирование новых наростов.
Для заражения кожи у детей характерно следующее:
- Подобной инфекции необходимы тепло и влажность, в которых оптимальнее всего осуществлять жизнедеятельность данного вируса. Бородавка неспособна длительное время находиться вне кожи и гибнет во внешней среде.
- Когда инфекция попала на эпителий ребенка, его частицы «оседают» в клетках кожного покрова и проходят инкубационный период, длящийся примерно 3 месяца. Внешние признаки проявляются и раньше, если детский организм ослаб, либо в данный промежуток времени переносит какую-либо болезнь.
- Инфекция вызывает патологию, которая приводит к формированию новообразований на коже.
Само присутствие внутри организма ребенка ВПЧ не гарантирует формирование наростов. Главные причины появления инфекции заключаются в факторах, ввиду которых слабеет защитная функция организма. Вызвать подобные явления способны:
- Болезни, которые передаются микроорганизмами;
- Вирусные заболевания;
- Респираторные и простудные болезни;
- Расстройства в функционировании желудочно-кишечного тракта;
- Стрессовые ситуации и сильные психоэмоциональные переживания;
- Побочный эффект от употребляемых медикаментозных средств;
- Перемены климата в межсезонье.
От момента заражения инфекцией до образования бородавки проходит довольно продолжительный период времени: 3-5 месяцев либо 3-5 лет. Зачастую симптоматика болезни наблюдается через полгода после инфицирования.
Симптомы заболевания
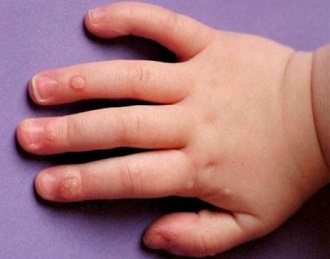 Нужно заметить, что если отсутствует симптоматика болезни, родители часто не предполагают о присутствии вируса в организме ребенка. Это оттягивает посещение специалиста и назначение лекарственной терапии. Обычно, главный признак инфекции — сама бородавка, способная проявиться на каком-либо участке кожи, слизистых.
Нужно заметить, что если отсутствует симптоматика болезни, родители часто не предполагают о присутствии вируса в организме ребенка. Это оттягивает посещение специалиста и назначение лекарственной терапии. Обычно, главный признак инфекции — сама бородавка, способная проявиться на каком-либо участке кожи, слизистых.
Наиболее распространенное место проявления папилломы — кисти рук, предплечье, подмышечные впадины, пальцы, лицо. Новообразования у детей способны поражать полость рта и гортань. В определенных ситуациях бородавки отмечают на органах половой системы, возле анального отверстия.
Наросты бывают разной формы, размеров и оттенка. Преимущественно, они являются единичными либо множественными разрастаниями, сливающимися в определенных ситуациях друг с другом, формируя своеобразную корку, которая возвышается над кожным покровом.
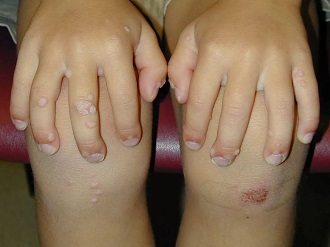 Бывают случаи, когда ребенка тревожит такая симптоматика, как зуд и болезненный дискомфорт. Это происходит из-за расчесывания либо сдирания бородавок, начинающих воспаление и распространение на прочие части тела. При их возникновении на органах половой системы признаки недуга также часто причиняют неудобства. В такой ситуации причина может быть в биологических выделениях (урина, кал), раздражающих чувствительный кожный покров ребенка.
Бывают случаи, когда ребенка тревожит такая симптоматика, как зуд и болезненный дискомфорт. Это происходит из-за расчесывания либо сдирания бородавок, начинающих воспаление и распространение на прочие части тела. При их возникновении на органах половой системы признаки недуга также часто причиняют неудобства. В такой ситуации причина может быть в биологических выделениях (урина, кал), раздражающих чувствительный кожный покров ребенка.
Лечение
Выбирать способ терапии и устранения папилломы необходимо основываясь от размеров нароста, глубины повреждения ткани, локализации, результатов диагностики ребенка. Если существует подозрение на злокачественную природу бородавки, применяются методики, которые позволяют осуществить гистологическое обследование удаленного нароста.
Известно 2 мнения специалистов по терапевтическому курсу данных новообразований у детей:
- в детском возрасте нарост нельзя трогать, а смотреть за ним: происходит ли рост, становится ли больше число бородавок, происходят ли воспалительные процессы. Удаляются лишь многочисленные опухоли и очаги;
- новообразование после его выявления необходимо удалять. Необходимость радикальной терапии специалистами обосновывается тем, что наросты нередко располагаются на тех участках, где запросто можно получить травму и создается риск появления кровотечения, дальнейшего распространения либо озлокачествления.
Родители не должны рассчитывать, что бородавка сойдет сама. Запрещена самостоятельная терапия, использование народных средств, поскольку какое-либо механическое либо химическое влияние способно спровоцировать озлокачествление папилломы или к распространению инфекции на остальные участки тела. Необходимо незамедлительно обращаться к специалисту. На сегодняшний день существуют разнообразные способы эффективной терапии заболевания: оперативный, консервативный и комплексный.
Консервативный метод

Большая часть врачей полагает возможным начинать комплексную терапию болезни при единичных новообразованиях консервативным способом: использование иммуномодуляторов и комплекса витаминов. Консервативной терапией является местное употребление мазей и примочек. В простых ситуациях заболевания вероятно исчезновение наростов, когда приведены в норму реакции иммунной системы.
Как консервативное лечение используются антивирусные средства. Непосредственно лечащий врач выбирает иммуномодуляторы, средства для местного лечения и антивирусные медикаменты, их дозу и продолжительность терапевтического курса.
Зачастую консервативная терапия не заканчивается достижением нужного результата. Специалисты в таких ситуациях могут предложить радикальную методику – удаление папиллом. Они едины во мнении об устранении одиночной бородавки после обнаружения в ситуации появления психоэмоционального дискомфорта у детей ввиду перемен во внешности.
Оперативный метод
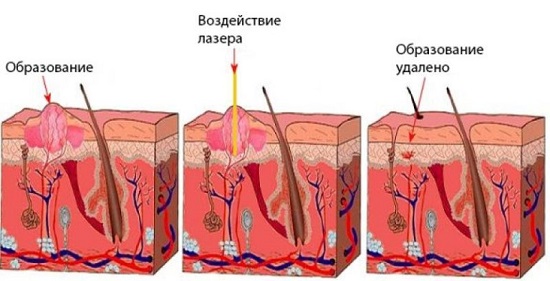
Известны разные способы устранения бородавок. Специалист выбирает нужный для ребенка метод лечения в индивидуальном порядке, зависимо от возрастных показателей, распространенности процесса, присутствия патологии в других органов. Когда новообразование устранено радикальным способом, осуществляется курс антивирусной терапии в целях предупреждения рецидивов.
На сегодняшний день устранение наростов посредством стандартного вырезания хирургическим скальпелем у детей используется совсем нечасто: если существует подозрение на озлокачествление процесса и необходимость в гистологической диагностике вырезанной ткани.
Специалист осторожно и фактически без боли удаляет бородавку одним из таких способов:
- Удаление при помощи медицинского лазера. Данная методика отличается высокой эффективностью, которая позволяет устранить новообразований на какой-либо глубине и различных габаритов. Осуществляется манипуляция под местным наркозом. Параллельно с устранением бородавки медицинский лазер купирует кровотечение. Фактически препятствует появлению неблагоприятных последствий после проведения процедуры. Минусом данной методики будет формирование шрама после манипуляции и вероятность использования лишь когда есть специальные приборы и высококвалифицированные врачи. Существует также ряд противопоказаний для терапии лазером: хронические болезни почек, сердца, желудочно-кишечного тракта, высокая восприимчивость к ультрафиолетовому излучению и воспалительные болезни кожного покрова.
- Удаление посредством использования жидкого азота. Является самой действенной и регулярно применяемой методикой у детей. Используя специальный криоаппликатор, специалист воздействует на новообразование на протяжении полминуты, бородавка начинает разрушаться под влиянием жидкого азота. Формирующаяся эрозия начнет заживление спустя 14 дней. Данная совершенно безболезненная методика обладает существенными достоинствами: отсутствует необходимость в обезболивания в процессе осуществления манипуляции; отсутствует контакт с кровью, а, следовательно, нет вероятности заражения; когда рана заживет не останется шрамов; занимает непродолжительный промежуток времени. В частности оптимален для использования детям дошкольного возраста.
- Электрокоагуляция. Представляет собой устранение бородавки посредством электрического тока высокой частоты. Деструкция новообразования осуществляется под воздействием повышенной температуры внутри ткани нароста. Минусами подобной методики считаются ее ярко выраженная болезненность и продолжительное время заживления раны.
- Радиоволновое удаление. Такой способ считается оптимальным для детей, поскольку отличается абсолютной безопасностью и безболезненностью, годится для кожного покрова различной степени восприимчивости.
- Прижигание. Представляет собой деструкцию новообразования посредством нанесения на нее особой смеси, которая состоит из неорганических и органических кислот. Методика отличается болезненностью, с продолжительным периодом восстановления. После нее остаются шрамы.
При выборе методики устранения папилломы врач должен руководствоваться индивидуальными особенностями ребенка.
Комплексный метод
Врачи полагают, что наиболее целесообразным будет использование комплексной терапии папиллом: устранение наростов хирургическим методом параллельно с использованием антивирусных медикаментозных средств и употреблением иммуномодуляторов. Требуемую терапию ребенку врач должен подобрать в индивидуальном порядке, отталкиваясь от характерных особенностей детского организма, протекания болезни и восприимчивости кожных покровов.
Профилактические меры

Беря во внимание широкую распространенность ВПЧ, избежать заражения крайне трудно. Но, проявив заботу о здоровье малыша, возможно исключить лабораторные признаки болезни. В этих целях нужно придерживаться следующих предписаний:
- С дошкольного возраста нужно сформировать у детей необходимость и привычку активного образа жизни. На собственном примере родители должны вырабатывать у ребенка необходимость осуществлять физические упражнения утром, 2 раза в день производить чистку ротовой полости и постоянно поддерживать чистоплотность. Приучить ребенка придерживаться гигиены (мыть руки, не использовать полотенца из ткани в общественном месте и пр.) также является задачей родителей.
- Поддерживать иммунитет посредством прогулок на свежем воздухе каждый день, благодаря правильному сбалансированному рациону питания (минимальное количество фастфуда, включить в меню достаточное количество овощей и фруктов), исключить психоэмоциональные потрясения.
- Следует постоянно наблюдать за состоянием рук, развить привычку у ребенка постоянно их мыть и тщательным образом вытирать. В жаркое время года чаще протирать кожу с помощью влажных салфеток. Не допускать, чтобы кожные покровы рук пересыхали, а появляющиеся травмы вовремя обрабатывать посредством антисептиков и лечить (во избежание попадания инфекции внутрь организма).
- Наблюдать за нервной системой детей. Стрессовые ситуации и высокая нервозность являются благоприятным фоном попаданию инфекции в организм. Когда ребенок разнервничался, нужно дать ему натуральные успокоительные средства.
- В профилактических целях внутриутробного инфицирования плода будущей матери следует предварительно до планируемой беременности осуществить полную диагностику и терапию (если обнаружено носительство папилломавируса).
Папилломатоз является распространенной болезнью кожных покровов и слизистых, потому не следует поддаваться панике при выявлении новообразований либо прочих наростов на коже у детей. Нужно без промедлений проконсультироваться со специалистом, который поможет установить причину их формирования и порекомендует возможные способы терапии. Игнорировать образование папиллом и оттягивать посещение врача не следует, беря во внимание вероятность их озлокачествления. Из-за этой причины запрещено пробовать самостоятельно излечить ребенка. Поддерживая иммунную систему ребенка и не подвергая его психоэмоциональным нагрузкам, возможно исключить появление такой болезни либо ее рецидивов.
Видео по теме:
Источник


