Меланома 0 5 мм

Существует несколько классификаций злокачественной меланомы, что позволяет более тщательно и дифференцированно подходить к вопросам диагностики и лечения. Не существует совершенных классификаций – при выявлении новых свойств опухоли обнаруживаются новые возможности для прогнозирования рака, поэтому даже самые «удобные» и современные системы обновляются и дополняются.
Кардинальные поправки в классификацию меланом по стадиям внесены в 2010 году. Они были рекомендованы Американской объединённой комиссией по раку (AJCC) благодаря совместным усилиям онкологических центров из разных стран. Данные о меланоме стали включать точный диагноз и прогноз развития болезни.
До этого очень тонкие опухоли классифицировались по уровню инвазии Кларка – количеству слоёв кожи, пронизанных опухолью.
Классификация меланомы по Кларку
Уровни инвазии меланомы по Кларку отражают степень интервенции опухоли в структуру кожи. Выделяют пять уровней опухолей:
- I – все опухолевые клетки располагаются в пределах эпидермального слоя, не прорастая базальную мембрану, что позволяет диагностировать «меланому in situ»;
- II – базальная мембрана, разделяющая эпидермис и дерму разрушается опухолевыми клетками, которые начинают прорастать в верхний, сосочковый слой дермы;
- III – сосочковый слой целиком заполнен атипичными меланоцитами, но в сетчатом слое их не наблюдается;
- IV – клетки меланомы проникают в сетчатый слой дермы;
- V – рост опухолевых клеток наблюдается уже в подкожной жировой клетчатке.
Уровень Кларка теперь рассматривается только в редких случаях, когда митотический индекс не может быть определен.
Толщина опухоли и классификация мутаций
В новейшей классификации меланомы уровни по Кларку имеют гораздо меньшее значение. Наиболее важными факторами в новой системе являются:
- толщина опухоли, известная как толщина Бреслоу (называемая также глубиной Бреслоу);
- появление микроскопических изъязвлений, означающих, что эпидермис, покрывающий большую часть меланомы, не интактный;
- скорость митоза — интенсивность клеточного деления (показатель того, насколько быстро растут раковые клетки).
Классификация меланомы по А.Бреслоу
Современная классификация меланомы по стадиям уделяет особое внимание такой характеристике опухоли, как толщина. Чем тоньше меланома, тем выше шанс на полное излечение. В связи с этим толщина Бреслоу считается одним из наиболее значимых факторов в прогнозировании прогрессирования заболевания. Этот показатель свидетельствует о степени прорастания опухоли в ткань кожи, измеряется он в миллиметрах и отражает расстояние от верхнего края опухоли до максимально глубокого её слоя.
По Бреслоу меланомы различаются по толщине:
- опухоли, имеющие толщину дермального компонента менее 0,75 мм;
- 0,75 мм – 1,5 мм;
- 1,51 мм – 3,0 мм;
- 3,0 мм – 4,0 мм;
- более 4,0 мм.
Наличие микроскопического изъязвления повышает серьёзность опухоли – даже при небольших размерах это может переместить её на более позднюю стадию.
Митотический индекс
Митоз — процесс деления (размножения клеток). Митотическая активность (митотический индекс) определяется под микроскопом, как процент делящихся клеток от 1000 клеток препарата (опухоли).
Наличие митозов демонстрирует рост и активность опухоли, а также дает определенный прогноз развития заболевания.
Американский Объединенный комитет по онкологии добавил показатель частоты митозов в протокол клинической диагностики. Митотический индекс при меланоме был введен в систему оценки на основании того, что данный показатель является независимым фактором, определяющим прогноз.
Показатель митозов заменил другой индекс — уровень проникновения по Кларку для меланом, стадия T1.
Благодаря классификации опухолевых мутаций можно более точно оценивать агрессивность рака.
Наличие, по крайней мере, одного митоза на 1 мм² может повысить тонкую меланому до более поздней стадии с высоким риском развития метастазов.
Классификация меланомы по Бреслоу и Кларку теряет всякий смысл при появлении отдалённых метастазов. Распространённая меланома IV стадии, независимо от степени инвазии и толщины первичного опухолевого субстрата, относится к особой форме рака, радикальное лечение которого не представляется возможным.
Одной из основных методик, позволяющих специалистам из разных стран «общаться на одном языке», является система pTNM. Её используют в качестве международной классификации стадий всех злокачественных заболеваний. Классификация TNM меланомы максимально подробно описывает морфологические изменения опухоли в соответствии со стадией опухолевого роста. Для этой цели используются следующие критерии оценки:
T – tumor – «опухоль»
относится к степени первичной опухоли
N – nodus – «узел»
отсутствие или наличие степени регионального метастазирования в лимфатические узлы
M – metastasis – «метастазы»
отсутствие или наличие отдалённых метастазов
Классификация TNM различает клиническую классификацию (TNM) и патологическую (рTNM). Стадия по TNM устанавливается после удаления опухоли.
Критерии для клинической диагностики TNM
Для постановки диагноза требуется полное удаление меланомы, а также микроскопическое тестирование, клиническая, радиологическая и лабораторная оценка регионарных или отдалённых метастазов. Микротестирование проводится после эксцизионной биопсии с патологической оценкой толщины Бреслоу, уровня Кларка и изъязвления.
Критерии для патологической диагностики TNM
Патологическая диагностика основана на тех же критериях, что и клиническая, с дополнительной информацией, полученной при патологической оценке регионарных лимфатических узлов, после удаления сторожевого лимфоузла или полной лимфаденэктомии и патологического подтверждения метастазов. При этом необходимо регистрировать количество метастазов в лимфатических узлах, а также уровни сывороточного ЛДГ.
Классификация меланомы рТ в современной редакции основана на трёх критериях:
- толщина опухоли (по Бреслоу) – наибольший вертикальный диаметр опухоли в миллиметрах;
- митозы;
- изъязвление первичной опухоли (присутствует или нет).
| Т | Описание первичной меланомы |
|---|---|
| Т0 | Опухоль не определяется |
| Тх | Данных для оценки опухоли недостаточно |
| Tis | Опухоль только в эпидермальном слое кожи |
| Т1 | Частичное проникновение опухоли в сосочковый слой |
| Т1а | Толщина меланомы менее 1 мм, изъязвлений нет |
| Т1b | Толщина меланомы менее 1 мм, изъязвления есть |
| Т2 | Опухоль прорастает сосочковый слой, но не распространяется в сетчатый |
| Т2а | Толщина меланомы 1 – 2 мм, изъязвлений нет |
| T2b | Толщина меланомы 1 – 2 мм, изъязвления есть |
| ТЗ | Прорастание опухоли в сетчатый слой |
| T3a | Толщина меланомы 2 – 4 мм, изъязвлений нет |
| T3b | Толщина меланомы 2 – 4 мм, изъязвления есть |
| Т4 | Опухоль прорастает в подкожную жировую клетчатку |
| T4a | Толщина меланомы более 4 мм, изъязвлений нет |
| T4b | Толщина меланомы более 4 мм, изъязвления есть |
| N | Метастазирование в близлежащие лимфатические узлы |
|---|---|
| Nx | Состояние лимфоузлов оценить не получается |
| N0 | Метастазирования в лимфоузлы не выявлено |
| N1 | 1 метастаз в любом из регионарных лимфоузлов |
| N1а | Метастаз выявляется микроскопическим путем |
| N1b | Увеличение лимфоузла видно невооруженным глазом |
| N2 | В окружающих лимфатических узлах есть 2-3 метастаза |
| N2a | Метастазы выявляются микроскопическим путем |
| N2b | Метастазирование видно невооруженным глазом |
| N2c | Диагностируются мелкие гнезда атипичных меланоцитов, окружающие главный очаг |
| N3 | Метастазы в 4 или больше лимфоузлов, а также транзиторное метастазирование |
| М | Отдаленное метастазирование |
|---|---|
| M0 | Метастазирования в другие органы нет |
| М1 | Метастазирование в другие органы есть |
| M1a | Метастазирование в отдаленные кожные зоны или лимфоузлы |
| M1b | Метастазирование в легкие и иные органы |
| M1c | Метастазирование с увеличением уровня лактатдегидрогеназы |
С учетом особенностей строения и распространения меланом слизистых оболочек для клинического удобства используют следующую упрощенную классификацию по стадиям:
| Стадия меланомы | Характеристики распространённости |
|---|---|
| I | Локализованное заболевание |
| II | Метастазы в регионарные лимфоузлы |
| III | Дистанционные метастазы |
Следует помнить о том, что классификация меланом и других форм эпителиальных раков по ТНМ имеет целый ряд отличий, которые нужно учитывать при постановке диагноза. При классификации рака кожи используются иные критерии определения свойств опухоли.
В таблице представлена сводная информация по классификации меланом кожи:
| Классификация сводных баз SEER (Surveillance, Epidemiology and Results) | По Бреслоу | По Кларку |
|---|---|---|
| in situ | in situ | уровень I |
| локализованный рак | меньше или равно 0,75 мм | уровень II |
| 0,76–1,5 мм | уровень III | |
| больше 1,5 мм | уровень IV | |
| локально распространённый рак | через всю дерму | уровень V |
| поражение региональных лимфатических узлов | см. характеристики малигнизированных л/узлов | |
| отдаленный рак | поражения хрящей, костей, мышц, метастазы кожи и др. | |
Классификация TNM+АJCC
В 6-й редакции AJCC (2002 г.) система оценки меланомы кожи была основательно доработана. Модификация затронула введение дополнительной информации о наличии язв и количестве вовлечённых лимфатических узлов. Размеры первичной опухоли и лимфоузлов не имеют кардинального значения.
| Стадия | Группа | Характеристика |
|---|---|---|
| Tis, N0, M0 | Атипичные меланоциты не выходят за эпидермис | |
| IA | T1a, N0, M0 | Слой опухолевых клеток меньше 1 мм, изъязвлений и метастазов нет |
| IВ | T1b или T2a, N0, M0 | Слой опухолевых клеток меньше 1 мм, есть изъязвления или интенсивность митотического деления превышает 1/мм2. Вариант 2: толщина 1-2 мм, изъязвлений и метастазов нет |
| IIA | T2b или T3a, N0, M0 | Слой опухолевых клеток 1-2 мм, изъязвления есть. Вариант 2: слой опухолевых клеток 2-4 мм, изъязвлений и метастазов нет |
| IIВ | T3b или T4a, N0, M0 | Слой опухолевых клеток 2-4 мм, изъязвления есть. Вариант 2: слой опухолевых клеток превышает 4 мм, изъязвлений и метастазов нет |
| IIС | T4b, N0, M0 | Слой опухолевых клеток толщиной больше 4 мм, изъязвления есть, метастазов нет |
| IIIA | T1a-T4a, N1a или N2a, M0 | Слой опухолевых клеток любой толщины, изъязвлений нет, метастазы выявляются микроскопически только в близлежащих 1-3 лимфоузлах без их увеличения |
| IIIВ | T1b-T4b, N1a или N2a, M0 | Любая толщина, изъязвления есть, метастазы выявляются микроскопически только в близлежащих 1-3 лимфоузлах без их увеличения |
| IIIВ | T1a-T4a, N1b или N2b, M0 | Любая толщина, изъязвлений нет, метастазы только в близлежащих 1-3 лимфоузлах с их увеличением |
| IIIВ | T1a-T4a, N2c, M0 | Любая толщина, изъязвлений нет, транзиторное метастазирование на кожных покровах вокруг очага, но не в лимфоузлы |
| IIIС | T1b-T4b, N1b или N2b, M0 | Любая толщина, изъязвления есть, метастазы только в близлежащих 1-3 лимфоузлах с их увеличением |
| IIIС | T1b-T4b, N2c, M0 | Любая толщина, изъязвления есть, транзиторное метастазирование на кожных покровах вокруг очага, но не в лимфоузлы |
| IIIС | Любая Т, N3, M0 | Любая толщина, метастазы в 4 и более лимфоузлов с их увеличением |
| IV | Любая T, любая N, любая M1 | Метастазы в отдаленных органах, лимфоузлах и участках кожи |
Благодаря поправкам прогноз заболевания может быть оценен с еще большей точностью. Данная классификация включает уровень Кларка только для первичных опухолей толщиной менее 1 мм (стадии IA и IB), поскольку было доказано, что этот показатель имеет низкую прогностическую ценность в случае более толстых меланом.
Источники
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3221385/
https://training.seer.cancer.gov/melanoma/abstract-code-stage/staging.html
https://emedicine.medscape.com/article/2007147-overview
Источник
Я продолжаю собирать статистику по случаям метастазирования меланомы в лимфатические узлы через год и более после удаления первичной опухоли, дабы показать, на сколько важен полноценно-полный первоначальный хирургический этап лечения болезни.
Два ниже описанных случая обнаружил совершенно случайно в одной из групп вконтакте. Людей уже нет.
Как бы цинично это не звучало, но уверен, что именно в таком «формате» достигается максимальный пропагандистский эффект, т.к. можно много писать о необходимости четкого выполнения всех этапов лечения, но когда очередной мегаврач говорит человеку, что при толщине меланомы в 1 мм ничего страшного нет, да еще появляется куча «друзей» и реальных и виртуальных с заверениями в том, что «все будет хорошо», любая теоретическая пропаганда теряет смысл (эта ситуация очень похожа на проблему соляриев, удаления родинок лазерами и вот таких самоубийственных штуковин . Когда из каждого утюга тебе твердят, что все опасения — это происки врагов, то теоретические выкладки становятся совершенно бесполезны).
*Я всегда стараюсь полностью удалять все данные и пациентов, и мест, где происходило лечение, но в данном случае это сделать просто невозможно, из-за наличия «водяных знаков». По этому исходим из того, что документы находятся в открытом доступе
Обе истории добавлены вот сюда: Лечение меланомы. Откуда берутся рецидивы в лимфоузлы через несколько лет после операции .
I Меланома на пояснице. Бреслоу 1 мм, Кларк II
Краткая история (источник https://vk.com/kostyagammhelp):
2011г — удалена меланома на пояснице. Толщина по Бреслоу 1 мм (0,1 см), инвазия по Кларку II, с поражением базального слоя (последняя фраза вытекает из Кларк II, но раз так написано…). Биопсия сторожевых лимфоузлов не проводилась. Адъювантная терапия интерфероном.
2014г — в связи с увеличением «онкомаркера» s100, еще один курс интерферона
2016г — метастаз в аксиллярную область. (через 5,5 лет после удаления первичной опухоли).
*Дальнейшее прогрессирование и лечение, в тему данной статьи не входит
Уточняем путь распространения меланомы, потому что я, как обыватель, не могу точно сказать, что подразумевается под фразой «аксиллярная область», т.е. имеются ли ввиду только лимфатические узлы, или еще и мягкие ткани:
Вопрос по пути распространения снят. Метастаз (зы) только в лимфатическом узле (узлах).
И вот еще один документ, более подробно описывающий процесс лечения:
То, что будет написано далее, можете считать псевдонаучными мыслями, как написал мне тут один комментатор. С документами спорить не возможно, а вот то, что пишу я, не имея медицинского образования, можно учитывать, а можно и пропускать мимо ушей.
1. Метастазирование тонких опухолей. Биопсия сторожевых лимфоузлов.
Это очередной пример того, что меланома толщиной около миллиметра и минимальной инвазией запросто метастазирует в лимфоузлы. Тут даже расписывать особо нечего, т.к. все уже подробно описано в документах, и я хочу обратить ваше внимание на на сам факт появления метастазов, а на сроки, в т.ч. промежуточные.
2. Прошло 3 года с момента операции. Онкомаркёр S100
Давно известно, что s100 при меланоме кожи совершенно бессмысленный онкомаркёр. Дело в том, что он имеет точность 50% (считай нулевую), т.е. его увеличение может происходить при отсутствии каких либо метастатических процессов (т.к. на его изменение влияет не только метастазирование меланомы), и наоборот — появление метастазов может вообще не приводить к изменениям этого показателя . Фактура тут: Меланома. Ответы израильских врачей. Видео.
Вы можете самостоятельно покопаться в инете (только заклинаю — не тыкайте в первые попавшиеся ссылки, т.к. такой галиматьи начитаетесь…. уши завянут. Поищите сайты серьезных лабораторий, или врачей). S100 увеличивается при Альцгеймере, инсульте, разнообразных воспалительных процессах и т.д.
Но давайте себе представим, на секунду, что в нашем случае s100 «среагировал» правильно (именно на меланому) и что-то показал. Что же? Единственное что могло привести к росту белка s100 — это деление клеток (клетки) меланомы, т.е. увеличение метастаза в размерах, либо появление новых мтс.
Тут нужно учесть, что в документах нет ни слова о том, что выявлены метастазы, хотя я уверен, что какие-то обследования пациенту проводились (УЗИ, думаю, делалось).
Т.е., «процесс» через 3 года как-бы пошел, но пошел на столько медленно, что еще два года никаких видимых изменений не было (интерферон ли тормозил развитие метастазов, или все происходило «вот просто медленно и всё», никто вам не скажет), но факт остается фактом: по состоянию на «через три года после операции» метастазы все еще находились в состоянии «микро».
ВОПРОС (промежуточный): что бы было, если бы в этот момент (в 2014г) пациенту провели биопсию сторожевых лимфоузлов, выявили метастазы и сделали лимфодиссекцию? Я уж про 2011г вообще молчу, т.к. на тот момент наша меланома, скорее всего, находилась в лимфоузле вот в таком состоянии: одна клетка меланомы. фото
И вот, по истечению 5,5 лет, «оно» наконец проявилось.
ВОПРОС (итоговый): кто вообще установил срок , до которого можно делать биопсию сторожевых лимфатических узлов, в +/- 6 месяцев? Кто сказал, что ее нельзя провести через 3 года, выявить «спящие» микрометастазы и грохнуть их заблаговременно?
По состоянию на 21.07.2018 у меня в «загашнике» (ссылка на статью есть выше) имеется уже 12 случаев такого метастазирования через очень длительные сроки после удаления меланомы. Я еще полгода буду собирать материал и в феврале 2019 постараюсь все накопленные случаи показать профессору Гутману. Ну и буду задавать тот самый итоговый вопрос.
II Меланома на лопатке. Стадия 2Б
Гистологии у меня нет и можно только предположить, что толщина меланомы была около 4 мм без изъязвления и инвазией III — IV.
Все эти жуткие манипуляции (и главное бессмысленные, т.к. химия в виде адъювантной терапии не рекомендуется даже нашим Минздравом) между апрелем 2013 и сентябрем 2014 можно было заменить двумя операциями — биопсией сторожевых лимфоузлов и лимфодиссекцией. И главное, что БСЛУ можно было сделать и через год, как мы видим, т.к. видимое прогрессирование выявилось только через 1,5 года.
Вот так.
Если у вас есть информация о похожих случаях — присылайте, буду очень благодарен. Меня интересует метастазирование меланомы только в лимфоузлы через несколько лет после удаления. Очень желательно документальное подтверждение (все личные данные в любом случае замазываются).
Ну а я , вооружившись накопленным материалом, вот в таком режиме:
попытаюсь пообщаться с профессором во время очередного профилактического обследования.
Не болейте!
З.Ы Если вы считаете, что мои псевдонаучные мысли ошибочны, то можете смело писать в комментариях (только аргументировано)
Источник
Советы при меланоме
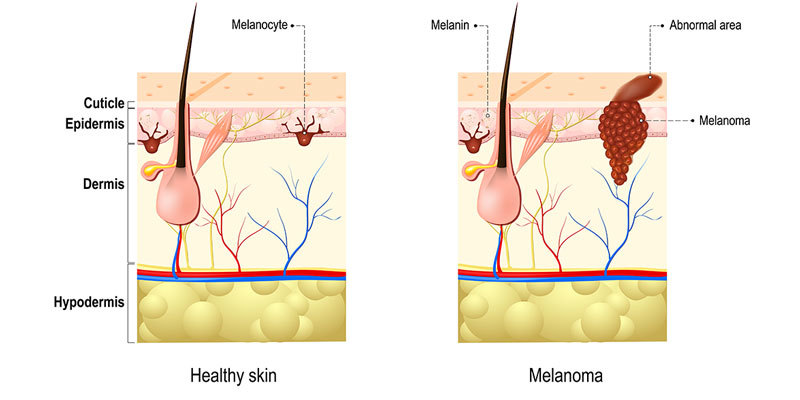
1. Что такое меланома?
Термин меланома подразумевает злокачественную опухоль; термин злокачественная меланома не употребляется. Меланома, наиболее злокачественная из всех опухолей кожи, обычно развивается из уже существующего невуса или родимого пятна, однако может образоваться de novo.
2. Назовите типы родимых пятен. Какие из них наиболее склонны к злокачественному перерождению?
Внутридермальное родимое пятно: наиболее доброкачественная форма. Пограничное: переходный компонент может быть местом образования меланомы. Сложное: сочетание внутридермального и пограничного; промежуточная активность. Шпиц: ранее называвшееся ювенильной меланомой, оно представляет собой эпителиоидный невус из веретенообразных клеток, относительно доброкачественное. Диспластическое: чаще всего озлокачествляется (особенно при синдроме диспластического невуса).
3. Назовите факторы риска образования меланомы.
• Большое количество родимых пятен (более 50 родимых пятен диаметром более 2 см)
• Изменение невуса
• Наследственная предрасположенность к меланоме
• Светлая, слабоиигментированиая кожа
• Белые или рыжевато-коричневые волосы
• Периодические острые тяжелые солнечные ожоги в анамнезе
• Синдром диспластического невуса
• Меланома в анамнезе
Риск также повышен при иммуносупрессии. Малигпизация более вероятна для врожденных невусов, чем для обычных доброкачественных.
4. Что такое синдром семейной меланомы?
Наследственный синдром семейных родимых пятен и меланомы (FAM-M – FAmilial Mole and Melanoma syndrome) характеризуется развитием меланомы у одного или более родственников первой или второй степени родства и наличием более 50 родимых пятен различного размера, некоторые из которых гистологически атипичны. Риск развития меланомы на протяжении жизни у человека с данным синдромом доходит до 100%.
5. Существует ли специфический ген, отвечающий за развитие меланомы при синдроме семейных родимых пятен и меланомы?
При генетических исследованиях у многих людей с синдромом семейных родимых пятен и меланомы обнаружен специфический ген (р16).
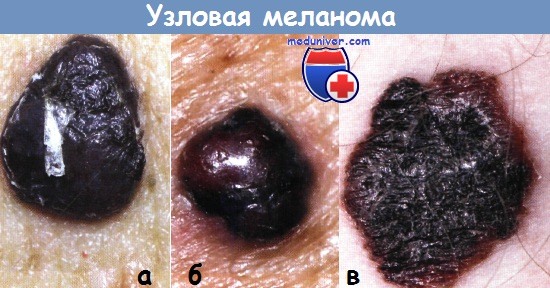
а – Узловая меланома у пациентки 61 года.
Год назад заметила на спине узелок, который медленно увеличивался.
Иссечение, гистология — узловая пигментная меланома с умеренно выраженным полиморфизмом клеточных структур.
Элементами опухоли являются невусоподобные клетки, эпителиоидные, многоядерные гигантские с наличием внутри- и внеклеточно глыбок меланина.
Толщина опухоли — 5 мм, инвазия по Кларку — III, установлена стадия IIB.
б – Узловая меланома у пациента 65 лет, стадия IB, рТ2а, N0, М0.
Очаг поражения появился 7 месяцев назад на неизмененной коже в области спины.
Иссечение, гистология — пигментная меланома, толщина опухоли — 2 мм, инвазия по Кларку — III.
в – Меланома кожи бедра у пациента 62 лет, стадия IB, pT1b, N0, М0.
Год назад был установлен диагноз— первичномножественные метахронные злокачественные опухоли: меланома кожи подключичной области справа, стадия IIА, рТЗа, N0, М0 и базальноклеточный рак спинки носа.
Меланома удалена с помощью широкого иссечения, а базалиома — лазерного выпаривания. Проводилась иммунотерапия.
В течение последующего года возник данный новый очаг меланомы (не метастаз) в области бедра.
6. У кого риск развития меланомы низкий?
У детей младше 10 лет, чернокожих и смуглокожих белых людей, представителей азиатских народов, индейцев и, конечно, у людей, без факторов риска.
7. Где обычно возникает меланома?
На задней части туловища у мужчин и на нижних конечностях у женщин. Она может образоваться в любом участке тела, подвергающемся воздействию солнца. Меланому редко наблюдают на подошвах стоп, ладонях и гениталиях; однако эти участки типичные места развития меланомы у чернокожих больных. Иногда меланома может возникнуть в местах, не покрытых кожей, например, на глазном яблоке, в области ануса и на слизистой рта.
8. Где чаще встречается меланома?
Заболеваемость меланомой выше всего в Австралии, особенно в северной части континента, где светлокожие потомки первых поселенцев подвергаются воздействию тропического солнца.
9. Опишите внешний вид меланомы?
• Асимметрична
• Неровный край
• Цвет: неоднородный; пятнистая окраска; часто очень черный с неровными, коричневатыми участками; красные или розовые пятна; изъязвление при дальнейшем росте (легко кровоточит)
• Диаметр (> 5-6 мм)
10. Назовите типы меланомы и их частоту.
– Поверхностно-распространяющаяся: 75% от всех случаев.
– Узловая: 15% случаев; наиболее злокачественная; четко отграниченная; с глубокой инвазией.
– Лентиго-меланома: 5% случаев; относительно хороший прогноз.
– Лентиго конечностей: 5% случаев; часто у людей с цветной кожей; подошвы, ладони. кожа под ногтями.

11. Какие родимые пятна следует удалять?
Удалять следует растущие и темнеющие невусы, особенно у больных, чувствительных к воздействию солнца. Зуд является ранним признаком злокачественного перерождения. Изъязвление происходит па поздней стадии. Поскольку меланома может быть семейной, то детей, родители которых болели меланомой, следует тщательно обследовать для выявления очень темных невусов.
12. Следует ли выполнять биопсию подозрительных невусов?
Ранее полагали, что инцизионная биопсия любых образований, в которых подозревают меланому, противопоказана. В настоящее время считается, что если трудно удалить крупный подозрительный невус целиком, то достаточно безопасна клиновидная биопсия. Однако наилучший метод — тотальное удаление образования с узкой (1 мм) полоской нормальной кожи с первичной пластикой дефекта. Важно выполнить тщательное гистологическое исследование.
13. Возможны ли спонтанный регресс или даже исчезновение меланомы?
Редко наблюдают регресс или даже исчезновение меланомы. Примечательно, что прогноз для таких больных плохой, несмотря на факт регресса или исчезновения первичного очага, поскольку при этом часто наблюдают метастазы в лимфатические узлы и внутренние органы.
14. В чем заключаются классификации инвазии меланомы по Breslow и Clark?
Clark выделяет пять уровней проникновения меланомы в кожу:
– I уровень: интрадермальная меланома, не метастазируег; пожалуй, ее лучше называть атипичной меланиновой гиперплазией, доброкачественным очагом.
– II уровень: меланома, проникающая сквозь базальную мембрану в папиллярный слой кожи.
– III уровень: меланома, проходящая папиллярный и отодвигающая ретикулярный слой кожи.
– IV уровень: инвазия меланомой ретикулярного слоя кожи.
– V уровень: проникновение меланомы в подкожную жировую клетчатку.
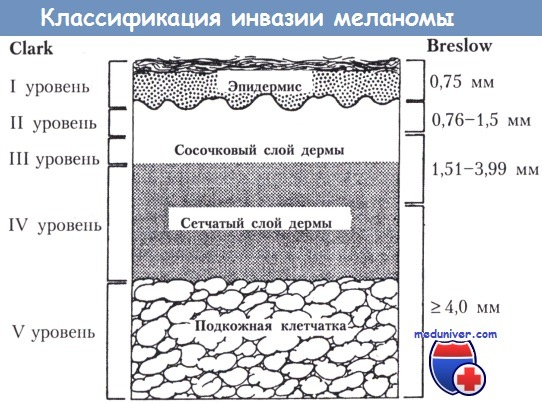
Классификация инвазии меланомы по Clark и Breslow
Для метода Breslow требуется специальная насадка па окуляр стандартного микроскопа — оптический микрометр. Этот метод позволяет более точно определить степень инвазии опухоли. Новообразования делятся на следующие группы: 0,75 мм; 0,76-1,5 мм; 1,51-3,99 мм и 4 мм. Новообразования менее 1 мм представлены меланомой in situ и топкими инвазивными опухолями.
Удаление последних приводит к излечению более чем в 95%. Опухоли от 1,0 до 4,0 мм считаются промежуточными; они могут метастазировать. Новообразования более 4,0 мм представлены опухолями высокого риска, прогноз плохой.
Все меланомы необходимо исследовать обоими методами, поскольку при некоторых опухолях может быть низкая степень инвазии по Breslow в сочетании с более глубокой инвазией но Clark, что говорит о большем риске рецидива и метастазирования. Измерение толщины очень важно; опухоль следует измерять в месте наибольшей толщины. Кроме того, если есть изъязвление, то измерение производят от основания кратера язвы вниз до самой глубокой границы очага.
15. Как часто наблюдают метастазы в лимфатические узлы и отдаленные органы при различных степенях инвазии меланомы?
При меланоме с глубиной инвазии менее 0,76 мм метастазы в регионарные лимфатические узлы наблюдают в 2% случаев, а отдаленные метастазы практически не встречаются. При опухолях толщиной 0,76-1,5 мм метастазы в лимфатические узлы развиваются в 25% случаев, а отдаленные метастазы — в 8% случаев.
При опухолях толщиной 1,5-4,0 мм метастазы в лимфатические узлы наблюдают в 57% случаев; отдаленные метастазы — в 15%. При опухолях более 4 мм частота выявления метастазов в лимфатических узлах составляет 62%, а отдаленных метастазов — около 72%.
16. Каковы особенности подногтевой меланомы?
Подногтевую меланому зачастую принимают за хронический воспалительный процесс, поэтому диагноз обычно устанавливают достаточно поздно. Для нее характерен более старший возраст больных, чем для других форм кожной меланомы. Наиболее часто поражается большой палец ноги. Большинство авторов рекомендуют выполнять ампутацию по плюсно-фаланговому сочленению или проксимальнее и биопсию регионарного сторожевого лимфоузла.
Первичный очаг обычно характеризуется глубокой инвазией, и в подавляющем большинстве случаев при постановке диагноза или при последующем наблюдении выявляют метастазы в лимфатические узлы.
17. Какие заболевания кожи часто имитируют первичную меланому?
• Шпиц-невус (эпителиоидный невус из веретенообразных клеток)
• Атипичный доброкачественный невус
• Галоневус
• Рецидив доброкачественного невуса после неадекватного удаления
• Метастазы меланомы в кожу
• Грибовидный микоз
• Болезнь Педжета (Paget) с локализацией вне молочной железы
• Болезнь Боуэна (Bowen)
• Темный жировой кератоз
• Саркома Капоши (Kaposi)
• Пигментированный базальноклеточный рак
18. Увеличивает ли элективная лимфодиссекция при меланоме вероятность излечения?
Выполнив обзор американских и австралийских исследований, Balch пришел к выводу, что выборочное удаление лимфатических узлов значительно увеличивает актуариальную выживаемость больных с первичной меланомой глубиной от 1,5 до 3,99 мм (промежуточные опухоли III уровня). Однако, согласно отчету Sydney Australia Unit, увеличения выживаемости вследствие выборочного удаления лимфатических узлов при меланомах туловища и конечностей глубиной более 1,5 мм отмечено не было.
Биопсия сторожевого лимфоузла (СЛУ) стала авангардом элективного оперативного лечения после работы Morton, использовавшего лимфосцинтиграфию для выявления путей лимфооттока и СЛУ. Если в СЛУ нет опухолевых клеток, то другие лимфатические узлы не удаляют (если в СЛУ обнаруживают метастаз, то производят полную лимфодиссекцию).
19. Как биопсия СЛУ влияет на лечение меланомы?
Биопсия СЛУ точнее, чем выборочная лимфодиссекция, позволяет хирургу обнаружить поражение лимфатических узлов и проводить соответствующую терапию.
20. Опишите технику биопсии СЛУ.
Исследование СЛУ требует совместных усилий хирурга, рентгенолога и патологоанатома. Лимфосцинтиграфию начинают с инъекции коллоидной серы, меченной радиоактивным технецием (99mTeSC), рядом с очагом первичной меланомы. Примерно через 15 минут выполняют сцинтиграфию, обнаруживают СЛУ и выполняют интрадермальную татуировку кожи над ним. Приблизительно через 4 часа в операционной больному рядом с первичной опухолью вводят синий краситель (1% лимфазурин).
Еще через 10 минут с помощью ручного гамма-счетчика обнаруживают радиоактивное пятно, над этим местом делают небольшой разрез и удаляют СЛУ для дальнейшего гистологического исследования.
21. Можно ли при обычном гистологическом исследовании пропустить микрометастазы? Какие новейшие методы помогают их обнаружить?
Подсчитано, что при обычном гистологическом исследовании срезов лимфатического узла оценивают только 1% от общего объема его ткани. Для выявления микрометастазов вначале использовали клеточные культуры. Сейчас для этих целей проводят анализ обратной транскриптазы (ОТ) и полимеразной цепной реакции (ПЦР). Согласно одному из исследований, рецидив среди больных с положительными гистологическим исследованием и ОТ-ПЦР наблюдали в 60% случаев.
Если результаты обоих исследований были отрицательными, то частота рецидива составляла 2%; у 47% больных результат гистологического исследования был отрицательным, а ОТ/ПЦР — положительным. Частота рецидива составила 10%.
22. Каковы результаты исследований лимфатических узлов, полученных при биопсии СЛУ и лимфодиссекции?
В СЛУ в 13,9% случаев Brobeil с соавт. обнаружили микрометастазы. При очагах более 4,0 мм метастазы поражали 30% лимфатических узлов. При очагах размером 1,5-4 мм метастазы обнаружены в 18% лимфатических узлов, а при очагах размером 1,0-1,5 мм — 7% лимфатических узлов содержали клетки меланомы. При очагах менее 0,76 мм метастазов в лимфатических узлах не выявлено.
Среди больных, которым в связи с положительным результатом биопсии СЛУ выполнена лимфодиссекция, у 8% обнаружены метастазы и в других лимфатических узлах. Во всех случаях, когда при лимфодиссекции обнаружены метастазы в лимфатических узлах, размер опухоли был более 3,0 мм.
23. Влияет ли локализация меланомы на прогноз?
Прогноз при меланоме туловища хуже, чем при меланоме конечностей.
24. Лучше ли прогноз при меланоме у женщин?
По неустановленным причинам у женщин выживаемость определенно выше, что подтверждено в исследованиях больных с одинаковыми возрастом, локализацией, уровнем инвазии по Clark, данными гистологического исследования и толщиной по Breslow.
25. Влияет ли изъязвление меланомы на течение болезни?
Согласно исследованиям, выполненным в Алабаме и Сиднее, 10-летняя выживаемость больных с изъязвленной меланомой I и II стадий составила 50%, а больных с неизъязвленными очагами тех же стадий — 75%. Толщина опухоли и ее изъязвление — два ведущих признака агрессивности первичной меланомы.
26. Если показана лимфодиссекция, то какой ее тип следует выполнить?
Если нет макроскопических признаков поражения лимфатических узлов, за исключением СЛУ, то большинство авторов предпочитают функциональную лимфодиссекцию, поскольку при ней сохраняются важные нервы и сосуды.
27. Показано ли в каких-либо случаях удаление первичного очага и лимфатических узлов единым блоком?
Единое удаление первичного очага и лимфатических узлов выполняют, если первичные опухоли находятся рядом с регионарными лимфатическими узлами, а в СЛУ обнаружены метастазы.
28. Сколько нормальной кожи следует удалить вместе с меланомой?
Меланому in situ удаляют, отступя от ее края на 0,5 мм, тогда как топкую меланому (менее 0,75 мм) удаляют вместе с полоской нормальных тканей (кожи и подкожной клетчатки — до фасции) толщиной 1,0 см. При удалении более толстых опухолей сейчас рекомендуют отступать от их края па 2 см.
29. Ухудшает ли беременность прогноз при меланоме?
Ранее считалось, что беременность уменьшает продолжительность жизни больных меланомой, однако последние исследования не показали достоверных отличий в выживаемости.

30. Отвечает ли меланома на химиотерапию или иммунотерапию?
Применяются различные режимы химиотерапии, иногда в комбинацию включают цитокины, такие как интерферон и интерлейкин. В данной области продолжаются успешные исследования. Интервал стойкой ремиссии достоверно увеличивается при адъювантном назначении интерферона альфа 2В больным с риском рецидива. Такое лечение особенно показано при обнаружении микроскопических метастазов в лимфатических узлах (включая СЛУ).
31. Может ли лучевая терапия помочь в лечении меланомы?
Лучевая терапия ранее считалась неэффективн