Криодеструкция шейки матки впч
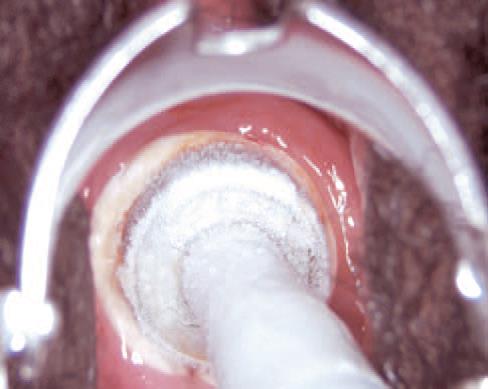
Хирургические операции на шейке матки являются одним из самых эффективных методов восстановления ее анатомической структуры, а также лечения раковых и предраковых процессов, вызванных вирусом папилломы человека (ВПЧ) или наследственной предрасположенностью. Одним из наиболее щадящих методов хирургического лечения шейки матки является криодеструкция, или криотерапия. О ней и пойдет речь в нашей статье.
Что такое криодеструкция шейки матки?
Криодеструкция представляет собой разрушение патологических участков слизистой оболочки шейки матки путем замораживания. Во время операции происходит охлаждение тканей до температуры -90 — -150 градусов Цельсия. Для этого могут использоваться сжиженные газы с низкими температурами кипения – углекислый газ, жидкий азот, фреон, закись азота. Чаще всего применяется жидкий азот. Холод образуется при испарении и переходе жидкости в газообразное состояние при введении ее в криоинструмент (криозонд), наконечник которого непосредственно соприкасается с пораженной поверхностью.
Преимущества и недостатки криодеструкции
Этот метод является щадящим, поскольку:
- не требует обезболивания, так как охлаждение быстро нарушает чувствительность нервных окончаний;
- проходит бескровно (из-за спазма и быстрого тромбоза сосудов);
- при его применении здоровые ткани повреждаются мало, так как можно четко воздействовать на патологический очаг;
- исключается образование рубцов на шейке матки;
- не меняется эластичность тканей слизистой оболочки шейки матки;
- подходит для нерожавших молодых женщин;
- имеет низкую вероятность развития осложнений;
- процедура длится не более 15 минут;
- операция может выполняться в амбулаторных условиях.
Недостатком метода считают невозможность применения при обширных поражениях тканей, длительность восстановительного периода, а также высокую вероятность ожогов здоровой ткани, поскольку во время проведения процедуры довольно сложно регулировать глубину проникновения наконечника.
Показания и противопоказания к криодеструкции
Показаниями к криодеструкции являются:
- эрозии;
- эктопии;
- лейкоплакии;
- дисплазии 1-2 степени;
- кондиломы;
- хронический цервицит;
- полипы и ретенционные кисты цервикального канала;
- эктропион;
- грануляции культи влагалища после проведенной гистерэктомии.
Противопоказан метод при менструации, острых воспалительных заболеваниях половых органов, ИППП, дисплазии 3 степени и раке шейки матки, опухолях яичников, миомах, эндометриозе, выраженных рубцовых деформациях шейки матки, соматических заболеваниях и острых инфекционных процессах. Также запрещено делать криодеструкцию во время беременности, в периоде грудного вскармливания и при лактационной аменорее.
Как проводится криодеструкция шейки матки?
Криодеструкцию рекомендуется делать в первой фазе менструального цикла — на 7-10 день. Перед проведением оперативного вмешательства необходимо сделать мазок на флору, мазки на ИППП, сдать биопсию шейки матки (мазок по Папаниколау) и пройти кольпоскопию. Во избежание возникновения болей внизу живота, сопутствующих процедуре или появляющихся после нее, необходимо за час до операции принять какое-либо нестероидное противовоспалительное средство.
 Сама операция проводится следующим образом:
Сама операция проводится следующим образом:
- шейку матки обрабатывают раствором Люголя для визуализации границ пораженной ткани;
- прижимают наконечник к области, подлежащей удалению;
- активируют хладагент, после чего криозонд на 3-5 минут примерзает к шейке матки;
- производят оттаивание наконечника и извлекают его из влагалища.
В результате такого воздействия пораженная область отторгается, а ее место замещается новой здоровой тканью. Во время процедуры пациентка может ощущать боль внизу живота, небольшое жжение или покалывание.
Возможные осложнения процедуры
Во время проведения операции или сразу же после криодеструкции шейки матки возможно развитие обмороков, брадикардии и других вегетативных реакций. При неправильном выполнении процедуры возможны травмы стенок влагалища, а также неполное удаление патологической ткани. В редких случаях (менее чем у 5% женщин) в послеоперационный период появляются небольшие кровянистые выделения.
Особенности послеоперационного периода
После проведения процедуры в течение получаса развивается отек и воспаление раны, сопровождаемое обильными жидкими выделениями. Выделения после криодеструкции шейки матки могут продолжаться в течение 17-25 дней, а полное восстановление слизистой происходит через 6-8 недель.
После операции следует:
- в течение 3-5 дней применять нестероидные противовоспалительные препараты (напроксен, диклофенак);
- в течение месяца воздерживаться от половых контактов;
- через 4-12 месяцев пройти кольпоскопию и сделать цитологическое исследование.
Примерно через 2 месяца после операции (если ничего не будет беспокоить) рекомендуется посетить врача.
Источник
| ДНК диагностика папилломавирусов (Human Papillomavirus, ВПЧ) с определением типа | от 1 200 руб. |
| Цитологическое исследование соскоба с шейки матки | 708 руб. |
| Криодеструкция шейки матки | 4 510 руб. |
| Лечение патологии шейки матки с использованием радиоволнового скальпеля | 6 600 руб. |
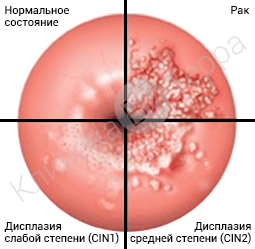
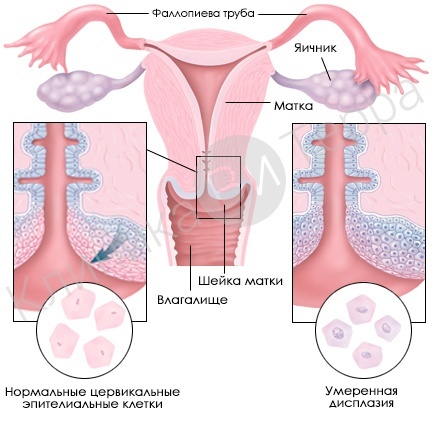
Дисплазия шейки матки — это появление нетипичных (аномальных) клеток на плоском эпителии шейки матки — части женской репродуктивной системы, которая имеет выход во влагалище и может быть осмотрена гинекологом. Термин «дисплазия» означает любые патологические сдвиги клеточной структуры.
Процесс имеет три степени в зависимости от глубины перерождения эпителия:
- Легкая дисплазия диагностируется при поражении 25% клеточного слоя.
- Умеренная дисплазия наблюдается при изменении 50% толщины эпителия.
- Тяжелая дисплазия связана с полным перерождением эпителия, появлением атипичных крупных ядер клеток.
Развитие дисплазии провоцируется папилломавирусом (ВПЧ) — одной из распространенных половых инфекций. Основными проявлениями вируса являются бородавки и остроконечные кондиломы, но внешние признаки зачастую отсутствуют. Проникая в клетки шейки матки, ВПЧ вызывает опасные изменения, которые чаще всего обнаруживаются у молодых женщин. Развитие мягкой дисплазии (с низким уровнем риска) вызывается ВПЧ-6 и 11. Перерождения высокого риска связаны с ВПЧ 16 и 18.
Частная смена половых партнеров, курение и иммунодефицит повышают риск диспластических и онкологических процессов шейки матки.
Симптомы и причины, на что обратить внимание
Бессимптомное развитие дисплазии связано с тем, кто процесс обнаруживается на поздних стадиях, когда требуется серьезное вмешательство. Предпосылками для осмотра шейки матки являются:
- Генитальные бородавки;
- Кровотечения в середине цикла;
- Кровянистые выделения после полового акта;
- Выделения из влагалища с неприятным запахом;
- Боли внизу живота и пояснице.
Полная диагностика позволяет выявить диспластическое перерождение тканей и предупредить опасные последствия.
Диагностика
Перерождение клеток шейки матки различимо только под микроскопом, для чего врач при осмотре берет соскоб с поверхности эпителия при обычном гинекологическом осмотре. Пап-тест или мазок Папаниколау является золотым стандартом диагностики дисплазии. На его основании определяется степень плоскоклеточной интраэпителиальной патологии:
- Низкая степень вызвана активностью вируса ВПЧ, связана с легкой дисплазией шейки матки.
- Высокая степень соответствует умеренной или тяжелой дисплазии, раковым изменениям.
Также атипичные клетки могут иметь неясную природу, которая не позволяет исключить тяжелую дисплазию.
Кольпоскопия дополняет гинекологический осмотр исследованием слизистой шейки матки под компьютерным микроскопом. Обработка поверхности эпителия раствором уксусной кислоты позволяет увидеть все патологические участки, их прогрессию или уменьшение при последующих визитах. Раствор Люголя (йод, йодид калия и вода) окрашивает здоровые ткани шейки матки, очерчивая картину патологии.
Биопсия проводится для окончательного подтверждения диагноза дисплазии шейки матки. Во время кольпоскопии происходит взятие образца эпителия радиоволновой петлей — наиболее современным, безболезненным методом, не имеющим побочных эффектов. После чего ткани изучаются под микроскопом для установления степени распространения дисплазии.
Последствия, если не лечить
Примерно 30-50% случаев выраженной дисплазии без лечения прогрессируют в инвазивный рак. Переход легкой дисплазии к злокачественному перерождению шейки матки происходит на протяжении 10-20 лет. Выявленная в молодом возрасте дисплазия шейки матки имеет больше шансов на полное излечение.
Женщины, которые прошли полный и успешный курс терапии дисплазии шейки матки, по-прежнему имеют риск рецидива и развития злокачественных новообразований. После 20 лет каждая женщина ежегодно обязана проходить цитологическое обследование для своевременного обнаружения патологии и защиты от рака.
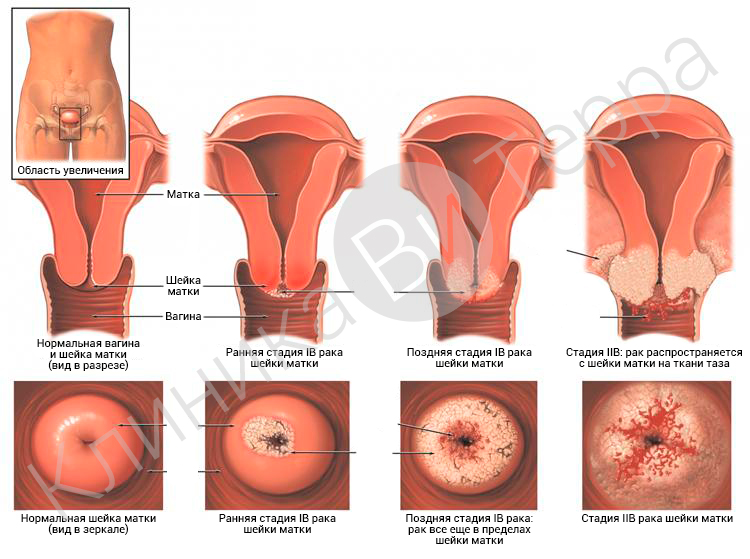
Методики лечения. Современные методы
Хирургические методы остаются наиболее распространенными при удалении аномальных тканей шейки матки. В 90% случае процедура проводится в амбулаторных условиях, а ее технологии постоянно совершенствуются.
Криодеструкция или прижигание атипичного эпителия шейки матки жидким азотом считалась самой простой и безопасной методикой, которая в большинстве случаев давала положительный эффект при лечении эрозии шейки матки или слабой дисплазии. Процедура проводилась без анестезии, но зачастую требовалось ее повторение, поскольку степень обработки тканей сложно поддавалась контролю.
Лазерная терапия считается более щадящей процедурой, не оставляющей шрамов и ускоряющей восстановление тканей. Точное воздействие лазера исключает возникновение рецидива. Лазер прицельно выжигает пораженные ткани, и его воздействие контролируется под кольпоскопом. Подготовка включает обработку эпителия растворами уксусной кислоты и Люголя. Первые две степени дисплазии поддаются лечению лазерной терапией, иногда обработка проводится в два этапа.
Радиохирургическая петлевая эксцизия основана на безболезненном воздействии молекулярного резонанса на ткани слизистой. Клетки в буквальном смысле испаряются, срезы одновременно прижигаются и быстро заживают. Процедура осуществляется в условиях абсолютной стерильности и под местной анестезией. Ткани шейки матки восстанавливаются без ожогов, болей, воспалений. Электроды для лечения дисплазии бывают петлевыми, скальпельными. В случае конизации шейки матки, которая рекомендована при распространении патологических изменений вглубь по цервикальному каналу, используются игольчатые электроды. В отличие от ножевой конизации, проводимой под общим наркозом, радиохирургическая процедура выполняется после укола анестетика в шейку матки.
Раннее выявление, лечение и постоянное наблюдение — три фактора полного избавления от патологии шейки матки в 95% случаев. Своевременное лечение исключает переход болезни из первой стадии во вторую, а из второй — в третью.
Источник


В практике лечение патологических изменении слизистой оболочки шейки матки широкое применение находит метод криодеструкции (криокогуляции). Он основан на использовании низкотемпературного воздействия (замораживания), благодаря которому происходит разрушение клеток на пораженном участке. Для проведения процедуры врач использует сжиженный газ (азот), температура охлаждения которого колеблется от -80 до -150ºС.
Для устранения патологических процессов шейки матки в гинекологическом отделении «АВС-клиники» в Москве криодиструкция проводится опытными гинекологами. Сделать ее женщинам предлагается по целому ряду показаний, связанных с наличием кист, эрозийных и дисплазийных поражений шейки матки, хроническим течением цервицита, лейкопении, эктопии тканей эпителия.
Процедура не сопровождается выделением крови и не провоцирует появления рубцовой ткани. Криодиструкция может проводиться пациенткам без ограничений по возрасту, в том числе женщинам, планирующим беременность. Для ее выполнения не требуется обезболивания. Все манипуляции осуществляются в амбулаторных условиях, без размещения в стационар.
Запишитесь на прием по телефону
+7 (495) 132-16-07
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Преимущества криодеструкции шейки матки
К числу преимуществ, которые характеризуют метод низкотемпературного воздействия на эпителиальные ткани шейки матки, можно отнести:
- безболезненность, связанная с тем, что в процессе охлаждения ткани временно теряют чувствительность;
- отсутствие кровопотери вследствие спазмирования сосудов, возникающего при влиянии холода;
- локальное воздействие на пораженный участок без негативного влияния на соседние здоровые ткани.
Значимое преимущество процедуры состоит в том, что она не влияет на эластичность тканей шейки матки. Благодаря данному обстоятельству метод может применяться для борьбы с серьезными патологиями, возникающими у женщин в репродуктивном возрасте. Врачи в Москве успешно справляются с фоновыми заболеваниями и предраковыми изменениями шейки. При этом они отмечают наличие возрастных особенностей: лучшие результаты терапии предраковых изменений наблюдаются у женщин в молодом возрасте, а фоновые заболевания успешней локализуются у пожилых пациенток.
В качестве недостатка криокоагуляции отмечается длительный восстановительный период, так как заживление участка занимает от 1.5 до 3-х недель. К тому же сделать криодеструкцию нельзя, если наблюдается крупный очаг поражения или при локализации неоплазии на труднодоступном участке.
Показания к проведению криодеструкции шейки матки
Врачи нашей клиники в Москве рекомендуют пациенткам криокогуляцию в случае диагностирования у них следующих патологических состояний:
- эрозийного поражения слизистой оболочки шеечного канала;
- замещения клеток (эктопия) с выраженным осложнением процесса (эктропион);
- ороговения покровного эпителия слизистой оболочки шейки;
- кистозных разрастаний, локализующихся на шейке матки;
- папилломатоза влагалища и вульвы;
- остроконечных кондилом на промежности, вульве или стенках влагалища.
Противопоказания к проведению криодеструкция
Несмотря на легкость и безболезненность вмешательства, перед тем как его сделать в Москве, следует учесть наличие ряда противопоказаний. К их числу нужно отнести:
- беременность;
- циклическое кровотечение (менструация);
- воспалительные заболевания мочеполовой системы в остром периоде;
- инфекционные поражения;
- опухоль яичников;
- наличие рубцового поражения/дисплазии стенок влагалища и шейки матки;
- повреждение крупного размера (свыше 3 см), когда пациентке рекомендуется использовать другой, более эффективный метод борьбы с заболеванием.
Подготовка женщины к процедуре
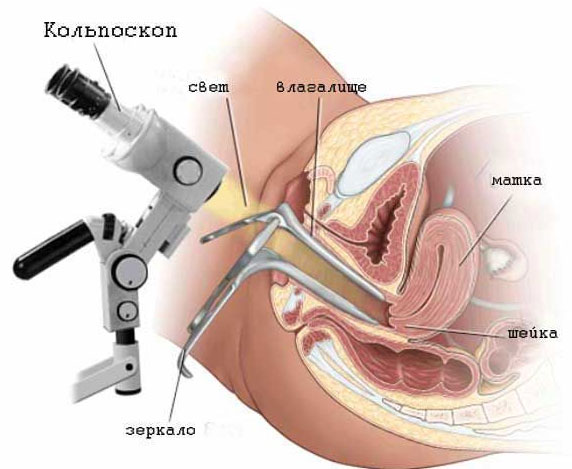
Перед назначением лечебной процедуры женщине необходимо посетить врача-гинеколога и пройти осмотр на кресле. В качестве дополнительного диагностического исследования рекомендуется сделать кольпоскопию, которая позволяет оценить размеры и характер поражения. Если у вас есть уже готовые анализы и медицинские заключения – врачи «Клиники АВС» предлагают их взять с собой. Это поможет вам сэкономить деньги и ускорить процесс назначения процедуры.
После сбора анамнеза и предварительного лечения (если требуется) назначается день для выполнения манипуляции. Для молодых менструирующих женщин лучшим считается интервал с 7 по10 день менструального цикла. Если пациентка находится в периоде климакса, то выбор даты не имеет принципиального значения.
Перед процедурой (за несколько дней) рекомендуется половой покой. Непосредственно перед визитом в клинику важно провести туалет половых органов. За час до процедуры в целях профилактики следует выпить таблетку противовоспалительного лекарства.
Чтобы снять тревогу и волнение, врач объясняет больной специфику процедуры, обращает внимание на ее особенности, акцентируя внимание на возможность появления неприятных ощущений: приливов жара, тянущих болей, которые могут дать о себе знать и после процедуры.
Ход проведения криодеструкции
Криокогуляция отличается легкостью и быстротой выполнения манипуляций. Врач клиники в Москве может сделать ее в течение 15 минут, соблюдая следующую последовательность действий:
- размещение больной на гинекологическом кресле;
- введение зеркал для упрощения дальнейшего вмешательства;
- введение зонда, необходимого для оказания лечебного воздействия на пораженный участок ткани;
- обработка очага жидким азотом до появления характерного белесого оттенка, который сигнализирует о правильности воздействия.
Непосредственно температурное воздействие оказывается в течение не более 5 минут, не вызывая сильного дискомфорта и неприятных реакций. Возможно, что женщина ощутит некоторое покалывание или легкое жжение в начале проведения манипуляции.
Восстановительный процесс после криодеструкции
Реабилитация после заморозки занимает порядка 6 недель, в течение которых происходит полное заживление шейки: обновление эпителия, восстановление здоровой микрофлоры. Для предотвращения появления осложнений в восстановительном периоде важно следовать рекомендациям врача.
Среди особенностей, характерных для восстановительного периода, можно выделить:
- Контроль гигиены интимной зоны. Обязательным становится соблюдение туалета (не реже 2 раз в день). Оптимальное решение – использование специальных средств интимного назначения, не оказывающих агрессивного влияния на кожу и слизистые.
- Исключение стрессовых и нервных нагрузок, ослабляющих иммунную систему.
- Соблюдение диеты и правильного рациона питания, способного обеспечить организм необходимым запасом витаминов.
После криокогуляции (на протяжении 4-х недель) могут наблюдаться характерные выделения из половых путей: водянистые, обильные, без постороннего запаха. Их наличие не считается патологией и отмечается практически у каждой пациентки. Предотвратить появление выделений невозможно, все, что врач предлагает сделать – чаще подмываться и менять прокладки и белье (если появляется такая необходимость).
На стабилизацию менструального цикла после проведения вмешательства уходит до 4 недель. Появление незначительных сбоев и задержек не считается патологией.
Для предотвращения развития осложнений и ускорения регенерации эпителия гинеколог в Москве может назначить применение лекарственных средств местного действия:
- свечей, способствующих локализации микробной активности (с содержанием антибиотиков или противогрибковых веществ);
- иммуностимулирующих средств, способных активировать защитные процессы, например, Виферон;
- лекарственных препаратов, способных улучшить и ускорить процесс заживления (например, Депантол).
Заживляющие средства следует применять непосредственно после воздействия. Спустя некоторое время вводятся препараты интерфероновой группы, влияющие на формирование и укрепление местного иммунитета. Противовоспалительная терапия назначается при наличии показаний уже после контрольного осмотра и получения скрининговых результатов анализа.
Правильно выбранная тактика восстановления после процедуры в сочетании с назначением действенных препаратов помогает пациентке быстрее справиться с последствиями и вернуться к привычному ритму жизни.
Осложнения после проведения криодеструкции
В некоторых случаях, после того, как больной пришлось сделать криодеструкцию, она может столкнуться с непрекращающимися выделениями, интенсивность которых не снижается, а, наоборот, усиливается. Такие ситуацию часто осложняет появление неприятного запаха, что говорит о присоединении инфекции. Лучшим решением в этом случае становится обращение за медицинской консультацией в Москве. Только врач может адекватно оценить проблему и назначить курс восстановительного лечения.
Первоисточник медцентр «Клиника ABC»
Запишитесь на прием по телефону
+7 (495) 132-16-07
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Источник

