Костный мозоль после операции на сердце
В указанные Вами сроки после оперативного вмешательства как правило уже достигается надёжная консолидация, допускающая разумное внешнее воздействие. Процесс, как Вы изволили выразиться, “зарастания” последствий срединной стернотомии практически ничем не отличается от такового при травме. В самом общем случае он следующий:
Цитата: “Сращение травматических переломов костей происходит у большинства пострадавших по хондробластическому типу, т.е. через образование хрящевой костной мозоли. В этом процессе выделяют четыре фазы.
I фаза – катаболизма (до 7-10 дней). Развивается асептическое воспаление окружающих мягких тканей. Массивные кровоизлияния. Нарушается кровообращение в зоне перелома в виде стаза крови. Происходит выброс токсических продуктов в кровь, в окружающих перелом тканях повышается ферментативная активность. В концах отломков кости наблюдается некроз и микроизьеденность поверхности излома, никаких признаков сращения кости еще нет.
II фаза – дифференциации (7-14 день).
Начинается образование и пролиферация клеток первичной фиброзно-хрящевой мозоли: фибробластов, хондробластов, хондроцитов, остеобластов, остеокластов, В хондроидных клетках идет активный процесс биосинтеза макромолекул полимерных углеводов – глюкозамингликанов, в большей степени хондроитинсульфат. В хрящевой ткани его содержится до 70%. Хондроитинсульфат является производным моносахаридов -глюкозамина и галактозамина. Они составляют 90% его углеводных цепей. В межклеточном пространстве идет синтез коллагеновых волокон, формируется метрике будущей костной мозоли. В этой фиброзно-хрящевой мозоли еще нет сосудистого русла, питание клеток идет за счет осмоса из жидкости внесосудистого пространства, которое в зоне перелома в это время в 10 раз больше, чем внутрисосудистое пространство.
III фаза – образования первичной костной мозоли (2-6 неделя).
В хрящевую мозоль из окружающих тканей прорастают капилляры, образуется сосудистая сеть мозоли. В митохондриях хрящевых клеток на молекулах хондроитинсульфата аккумулируются ионы кальция и фосфатов. При активирующем участии цитратсинтетазы и АТФ идет процесс образования фосфата кальция. Молекулы хондроитинсульфата в химической связи с фосфатом кальция выделяются во внеклеточное пространство, где связываются с молекулами коллагена. Важную роль в этом процессе играют ионы магния и кремния, содержание которых в растущей хрящевой ткани очень высоко. В межклеточном пространстве идет рост аморфного фосфата кальция, образуется первичная костная мозоль. Механическая прочность ее недостаточна т.к. еще нет кристаллической структуры кости, недостаточна ее минерализация.
IV фаза – окончательная, минерализации костной мозоли (2-4 месяц).
В первичной костной мозоли во внеклеточном пространстве идет реакция образования комплекса коллагенпирофосфата кальция – хондроитинсульфат. Эти комплексы связываются с фосфолипидами, образуется кристаллический гидроксиапатит. Первичные кристаллы оседают, ориентируясь вокруг коллагеновых волокон так, что их оси образуют угол 41° с осями коллагеновых волокон. Образуются ядра кристаллизации, которые способны извлекать из тканевой жидкости неорганические ионы и, таким образом, увеличиваются в размерах. Происходит первичная минерализация кости. Затем идет образование межкристаллических связей – это вторичная минерализация кости.
Приведенная длительность фаз сращения кости очень условна, варьирует в зависимости от возраста больного, уровня обмена веществ, сопутствующих заболеваний, вида и локализации перелома, его тяжести, от того, как протекает лечение.”
В подавляющем большинстве случаев всё протекает благоприятно. Есть исключения [Ссылки могут видеть только зарегистрированные и активированные пользователи] , но их к счастью мало.
Поскольку Вы не соблаговолии подкрепить словесное описание хотя бы фотографическим изображением, самым разумным выходом видится очная консультация специалиста.
Источник
Дефект грудной клетки после операции, Спустя 3 недели после оперативного лечения ДМПП |
4.4.2009, 14:41 Сообщение | |
Активный участник Группа: Пользователи | Здравствуйте! У нас такая ситуация: 11 марта у нас была операция по устранению ДМПП (12мм). Спустя ровно неделю нас уже выписали домой. Все было хорошо, все наставления врачей соблюдали. Но спустя 3,5 недели после операции внезапно на грудной клетке возник бугорок, который не просто ощущается при прикосновении, но четко виден. На ощупь он твердый, как-будто костной структуры. Вылез слева от операционного шва. Вчера мы были на плановом приеме педиатра, она не смогла даже приблизительно сказать, что это. Предложила сходить к хирургу детскому. Почитав данный форум, я поняла, что зачастую подобные бугорки у деток после операции возникают. Хотелось бы узнать, что это может быть и насколько это опасно. |
4.4.2009, 17:36 Сообщение | |
Супер-МАМА Группа: Пользователь | Цитата(Serdce_na_nojkax @ 4.4.2009, 15:41) Здравствуйте! У нас такая ситуация: 11 марта у нас была операция по устранению ДМПП (12мм). Спустя ровно неделю нас уже выписали домой. Все было хорошо, все наставления врачей соблюдали. Но спустя 3,5 недели после операции внезапно на грудной клетке возник бугорок, который не просто ощущается при прикосновении, но четко виден. На ощупь он твердый, как-будто костной структуры. Вылез слева от операционного шва. Вчера мы были на плановом приеме педиатра, она не смогла даже приблизительно сказать, что это. Предложила сходить к хирургу детскому. Почитав данный форум, я поняла, что зачастую подобные бугорки у деток после операции возникают. Хотелось бы узнать, что это может быть и насколько это опасно. у нас те же трудности, только после последней операции прошло уже пол-года, а бугорок твердый тоже слева от нижнего угла шва, педиатор не мог ничего сказать, а хирург, что так срослись ткани, там стояли дренажи. но сыну это похоже не мешает, но все-таки на следующей встече с нашим кардиологом я еще раз проконсультируюсь. мне, кажется, если ребенок беспокоится, то следует показаться хирургу. |
4.4.2009, 17:51 Сообщение | |
Активный участник Группа: Пользователи | Цитата(Мама Макара @ 4.4.2009, 18:36) у нас те же трудности, только после последней операции прошло уже пол-года, а бугорок твердый тоже слева от нижнего угла шва, педиатор не мог ничего сказать, а хирург, что так срослись ткани, там стояли дренажи. но сыну это похоже не мешает, но все-таки на следующей встече с нашим кардиологом я еще раз проконсультируюсь. мне, кажется, если ребенок беспокоится, то следует показаться хирургу. Детенка бугорок вообще не трогает и не интересует (отсюда и делаю вывод, что не беспокоит). Трогает он больше бабушек-дедушек. Мы с мужем больше склонны думать, что так, действительно, стали срастаться ткани. Сейчас еще узнала, что через 4-5 месяцев после операции какой-то массаж можно делать как раз для грудины. Посмотрим, что в понедельник мне в Бакулеве скажут. |
4.4.2009, 19:00 Сообщение | |
Участник Группа: Пользователи | нам врач сказал, что это “костная мозоль”, предугадать будет она или нет невозможно и убрать ее так же невозможно… |
4.4.2009, 22:50 Сообщение | |
Врач Группа: Врачи | Посмотрите эту тему, ситуация похожая, что и почему может быть, я уже отвечал. |
7.4.2009, 6:59 Сообщение | |
Супер-МАМА Группа: Пользователь Пользователь №: 2134 | Добрый день! Мы ездили в санаторий (3 месяца после операции).Показались кардиохорургам (из Бакулевки). У нас шишечка твердая с горошинку слева от шва вверху. и еще одна чуть ниже. Мне объяснили, что это “лигатура”. Вернее место ее установки. Что-то типа костной мозоли. Через несколько лет рассосется. А вообще надо показаться кардиохирургам или хотя бы кардиологу, который имел дело с подобными нам. |
7.4.2009, 8:27 Сообщение | |
Активный участник Группа: Пользователи | Цитата(Мама Андрюши @ 7.4.2009, 7:59) Добрый день! Мы ездили в санаторий (3 месяца после операции).Показались кардиохорургам (из Бакулевки). У нас шишечка твердая с горошинку слева от шва вверху. и еще одна чуть ниже. Мне объяснили, что это “лигатура”. Вернее место ее установки. Что-то типа костной мозоли. Через несколько лет рассосется. А вообще надо показаться кардиохирургам или хотя бы кардиологу, который имел дело с подобными нам. Здравствуйте! Я вчера звонила в Бакулевку, рассказала про горбик. Мне врач сказал, сходить для успокоения всех и вся родных к хирургу общего профиля в поликлинику (правда еще уточнил, есть ли покраснение в области горбика или нет). Лишний раз ребенка к врачам вывозить не хочется (дорога в ту же Бакулевку у нас всегда составляет минимум 2,5-3 часа). Получается замкнутый круг: педиатр, которому мы показывались, глаза выпучила (похоже, в ее практике впервые ребенок с ВПС), направила и к хирургу, и к кардиологу, и к кардиохирургу. Типа кто-то да поможет. Хорошо, у нас все равно диспансеризация – сходим заодно в кабинент хирурга. но чувствую уже сейчас, что тоже выпучит глаза и еще и на рентген отправит (нам за последний месяц и так уже 2 раза его делали! Ну куда ж еще раз облучать!). В середине июня (тоже через 3 месяца после операции) у нас и так плановый в бакулевке осмотр. |
4.12.2009, 20:29 Сообщение | |
Активный участник Группа: Пользователи | Костная мозоль, деформация грудной клетки, бугорок, ….как только не назовут… у моей дочи тоже есть. чуть левее шва. но диаметром в половину шва. такой большой “бугорочек” показана ЛФК.больше ниче. может я не допонимаю чего то, но как можно подниманием и опусканием рук убрать хрящевую ткань??? скажите, ЛФК-это просто совет от незнания наших педиатров или действительно помогает. когда первый раз показала ребетенка хирургу общего профиля, сказал грудь выростет, не видно будет….больше к нему не ходила…по большому счету, ей не мешает. проблем боюсь в старшем возрасте, в период полового созревания ребенка….девочка ведь, простейший путь к комплексам…вот теперь и хочется мне спросить, возможна ли в таком случае пластическая операция или пусть так будет? |
2 чел. читают эту тему (гостей: 2, скрытых пользователей: 0)
Пользователей:
Источник
Под костной мозолью после перелома подразумевают структуру, которая образовывается в процессе регенеративного процесса костной ткани. Она возникает в результате сложных восстановительных процессов. Чтобы предотвратить серьезные осложнения необходимо знать, как быстро формируется и образовывается костная мозоль после перелома, опасна ли она для здоровья больного.
Что такое костная мозоль
Костная мозоль после перелома образовывается в результате сложного повреждения костной ткани. Формирование происходит в несколько важных стадий. Сначала у пациентов появляется провизорная мозоль, которая нарастает в течение одной недели после получения травмы.
Далее на пораженном месте формируется остеоидная ткань. В течение короткого промежутка времени она формируется в кость, поэтому важно проходить лечение под строгим контролем врача. Костная мозоль образовывается в результате уплотнения хрящевой ткани. Это заключительная стадия и естественный физиологический процесс.
Причины образования костной мозоли
Хрящевая ткань начинает нарастать на поврежденном участке по разным причинам. Наиболее частый фактор – это получение перелома. В таком случае мозоль возникает вокруг сросшейся кости или между многочисленными обломками. Она помает дополнительно соединять сращиваемые участки.
Когда врач осуществляет смещение обломков поврежденной кости при открытой форме перелома, между сегментами остается небольшое пространство. Зазор составляет не менее 1 мм. Когда остается пространство, начинает постепенно формироваться костная мозоль. Через определенный промежуток времени она выходит за пределы сросшейся кости.
Мозоль не является злокачественным образования. Она свидетельствует о том, что перелом сросся надежно. Но, в некоторых случаях мозоль препятствует нормальному передвижению, доставляет дискомфорт. Врач рекомендует сделать удаление или уменьшение размеров.
Еще один фактор, который провоцирует непроизвольное разрастание хрящевой ткани – ринопластика. Врач постепенно стачивает или полностью удаляет определенный сегмент кости, которая сформировалась на носу.
Ринопластику выполняют в том случае, когда есть врожденная форма патологического процесса. Носовая перегородка или другие повреждения на носу в результате травмы могут препятствовать свободному дыханию. Костная мозоль имеет вид небольшой горбинки, и доставляет дискомфорт человеку.

Виды костной мозоли
В зависимости от индивидуальных особенностей организма происходят разные регенеративные процессы. Они зависят от возраста, соматического здоровья, анатомического строения, сложности и характера повреждения кости. Существует несколько разновидностей формирования костной мозоли:
- Периостальная. Ее еще называют внешней. Она возникает в месте срастания костной ткани, где был перелом. Такое утолщение не является патологическим процессом. Оно возникает во время полной неподвижности кости. Представленная форма костной мозоли образовывается при осколочных переломах в мелких костях. Это может быть деформация ключицы.
- Интермедиальная. Этот вид костной мозоли еще называют промежуточным. Нарост разрастается между внешней и внутренней стороной перелома. Когда врач накладывает гипс, он плотно прилегает к коже, поэтому плюсневая кость начинает срастаться в правильном положении. Диагностировать этот вид костной мозоли тяжело при помощи рентгенологического исследования.
- Эндостальная. Костная мозоль формируется с внешней стороны кости. В этом участке отсутствуют сосуды, поэтому нарост постепенно утолщается и выпирает. Дефект возникает в результате перелома плюсневой кости, ключицы, лучевой голени, ребер.
- Параоссальная. Этот вид костной мозоли формируется в трубчатой костной ткани, если у больного диагностировали перелом руки, ноги, ключицы, плюсневой кости. Такой нарост обладает минимальными размерами, если он образовывается при переломе губчатой кости. Это пятка и запястье. В результате перелома трубчатой кости в месте сращивания медленно рассасываются остеокласты.
Увеличенная мозоль требует срочного хирургического вмешательства. Пациенту нужно пройти длительную реабилитацию.
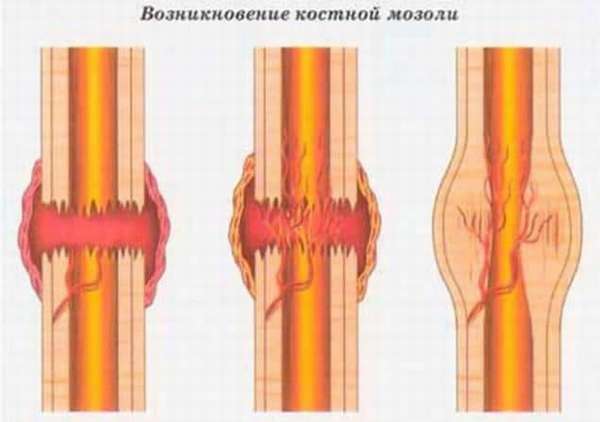
Этапы формирования нароста
Костная мозоль не болит, а внутри отсутствуют признаки воспалительного процесса. Формирование нароста является одним из этапом во время восстановления кости. Можно выделить следующие этапы:
- На кости появляется периостальные и эндостальные типы мозолей. Для них не характерны воспалительные процессы.
- Периостальные мозоли проходят самостоятельно.
- Формирование интермедиарных мозолей.
- Если пациенту назначено правильное лечение мозоли самостоятельно рассасываются и исчезают.
- Регенерация поврежденной кости.
После получения травмы в пораженном месте образовывается аутолиз. Мягкие ткани по разным причинам имеют свойства погибать. В результате активируются и мигрируют лейкоциты, формируется сильная отечность. Эти симптомы возникают сразу после получения травмы и перелома.
Сильная болезненность возникает на четвертый день. Потом клинические проявления постепенно проходят, и формируется хрящевая ткань, которая в дальнейшем заменяется костной мозолью. Эти балки становятся причиной возникновения компактного вещества. Система кровообращения полностью восстанавливается.
Клинические проявления
Для постановки точного диагноза пациенту потребуется пройти комплексное обследование. Но, о формировании костной мозоли сигнализируют следующие клинические проявления:
- в месте срастания костной ткани возникает болезненность (в большинстве случаев она носит постоянный характер),
- кожа становится красной, возникает легкая или сильная отечность,
- резко повышается температура тела в области перелома,
- организм пытается бороться с состоянием, поэтому его защитные функции постепенно ослабевают,
- развитие остеопороза и возникновение симптомов этой болезни.
В месте перелома кости возникает гнойное образование. Оно требует срочного лечения, а в некоторых случаях и хирургического вмешательства. Все эти симптомы свидетельствуют о том, что кости срастаются неправильно и процесс заживления раны затягивается. Больной может столкнуться с неприятными осложнениям и последствиями.
Особенности образования костной мозоли на разных видах кости
Существует несколько общепринятых факторов, которые влияют на образование костной мозоли:
- своевременное и правильное оказание медицинской помощи,
- размер поврежденной кости,
- возрст,
- состояние нервной системы,
- работа обмена веществ,
- функционирование железы внутренней секреции.
Согласно статистическим данным, костная мозоль образовывается спустя 6-8 месяцев после получения травмы. Существуют ситуации, когда этот срок может увеличиваться. Особенности образования костной мозоли на разных видах кости:
- Перелом ключицы. Образование формируется через 2,5 месяца. Когда ключица срастается, мозоль начинает самостоятельно рассасывается. Бывают пациенты, у которых нарост не исчезает.
- Перелом пальца на ноге. Трещины при такой травме возникают между пальцами ног или на фалангах. Костная мозоль начинает формироваться в течение 2 месяцев. Чтобы не повредить нарост и не спровоцировать его дальнейшее развитие, необходимо соблюдать все рекомендации лечащего врача, а также носить удобную обувь.
- Перелом носа или ринопластика. Этот тип костной мозоли возникает у больных чаще, чем в остальных случаях. Размер нароста зависит от сложности и характера повреждения кости, мягких тканей и хрящей.
- Перелом ребра. Костная мозоль возникает в течение 4-5 месяцев. Она полностью исчезает через 12 месяцев. Первое время пациент может ощущать болезненность и дискомфорт.
- Перелом пятки. Костная мозоль начинает формироваться через 3 месяца после получения травмы.
Этот нарост возникает в результате нарушения костной и мягкой ткани. Если врач сделал операцию и удалил определенную часть костной ткани, то в период реабилитации обязательно формируется мозоль. Сначала она имеет мягкую структуру, а впоследствии перерастает в кость.
Лечение
После диагностики костной мозоли требуется выполнить соответствующее лечение. Назначать схему терапии должен квалифицированный врач. Он в обязательном порядке учтет место перелома, его разновидность. Травма кости бывает спиральной, косой, поперечной и оскольчатой.
Существует несколько методик лечения:
- Медикаментозная. Пациенту назначают прием медикаментов. Дополнительно делают процедуры термотерапии, электрофореза, магнитотерапии.
- Хирургическое вмешательство. Врач удаляет нарост хирургическим путем.
Главная цель врача – остановка увеличения нароста, а также уменьшение его объема. Когда пациент сдаст все анализы, пройдет рентгенологическое исследование, специалист выберет оптимальный вариант лечения. Больному показан строгий постельный режим, терапия в стационарных условиях.
Врач пересмотрит рацион больного. В ежедневное меню включают большое количество овощей, фруктов, кисломолочных продуктов. Дополнительно прописывают прием витаминных комплексов. Чтобы предотвратить развитие нароста костной мозоли в месте перелома, необходимо своевременно выполнять все необходимые процедуры.
В каких случаях необходимо удаление
Если костная мозоль начинает болеть или доставлять дискомфорт, врач может принять решение о ее удалении. Она может снизить двигательную способность, устранить внешние проявления, если кожа стала бугристой.
Хирургическое вмешательство является радикальной методикой устранения костной мозоли. Операция показана при резком повышении температуры тела, возникновении дискомфортных ощущений, периодических болей в области перелома.
Важно помнить, что хирургическое вмешательство не гарантирует остановку дальнейшего распространения и увеличения костной мозоли.
Осложнения
Если пациент не обращается за помощью к врачу при переломе, или хирургическое вмешательство проведено не правильно, после формирования костной мозоли она начинает интенсивно увеличиваться в размерах. Нарост нередко появляется в неудобном месте, поэтому доставляет пациенту дискомфортные ощущения.
Чтобы предотвратить прогрессирование патологических процессов, необходимо минимизировать все негативные факторы. Если лечение начато несвоевременно, существует высокая вероятность развития псевдоартроза.

Профилактика
Чтобы предотвратить развитие костной мозоли и ее дальнейшее увеличение, необходимо позаботиться о профилактических мероприятиях. Пациенты должны придерживаться следующих рекомендаций:
- при возникновении первых признаков костной мозоли нужно сразу обращаться за помощью к врачу,
- после операции или получения травмы, необходимо соблюдать строгий постельный режим,
- исключение физической активности,
- нельзя принимать горячую ванну, запрещено посещать баню и сауну,
- ограничение длительного пребывания на солнце.
В период реабилитации необходимо заботиться о собственном состоянии, соблюдать все рекомендации врача, чтобы поврежденные ткани быстрее восстановились. При появлении первых признаков и симптомов нужно записаться на прием к травматологу, а также хирургу. Если соблюдать все рекомендации и правила, можно избежать серьезных осложнений и негативных последствий.
Источник

