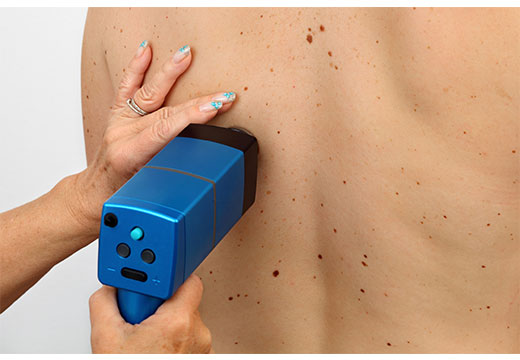
Когда можно удалить родинку

Самый частый повод обращения к дерматоонкологу – проблема удаления родинок. Многие с детства знают, что лучше лишний раз не трогать родимое пятно, поэтому вопрос его выведения для большинства людей представляют собой большую проблему. Так что же представляет собой родинка? В первую очередь, это доброкачественное образование на коже, которое встречается в различных вариациях: плоские, выпуклые, на ножке, покрытые волосами, светлые, темные и др. Стоит ли бояться родинок и нужно ли их удалять?

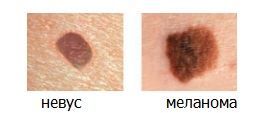
В самом деле, опасность родинок, или как их еще называют невусов, заключается в том, что в определенный период времени они могут перейти в разряд злокачественной опухоли – меланомы. Развитие меланомы на поздних стадиях очень опасно для человека, и прогноз в этом случае неутешительный. Однако выявленная на ранней стадии меланома поддается лечению с благоприятным исходом.
Когда можно удалять родинки
Насколько опасны, и когда лучше удалять родинки, решает только доктор. Способов удаления родимого пятна несколько, и все они заключаются в полном удалении образования. Перед принятием решения о процедуре, многие задаются вопросом – можно ли удалять родинки летом или лучше выбрать для этого другое время года? Принципиальной разницы в этом нет, но все же лучше это сделать в осенне-зимний период. Многие женщины ходят устранить родимые пятна на теле перед началом купального сезона, но в этом случае стоит помнить, что после удаления родинки нежелательно загорать на солнце около месяца. В Интернете можно найти информацию по времени удаления кандиломы на теле, основываясь на лунном календаре. Научного подтверждения правдоподобности данного утверждения не существует, но многие люди придерживаются этих данных.
Прежде чем принимать решительные действия по удалению родимого пятна, нужно разобраться какие родинки вообще стоит удалять, а какие оставить в покое.
- Спокойная родинка. Невусы отличаются между собой не только размерами и формами, но и глубиной проникновения невусных клеток в толщу эпидермиса. Если клетки располагаются не глубоко, то родимое пятно практически не выступает от поверхности кожи и характеризуется темным цветом. Чем глубже проникли невусные клетки в кожу, тем больше выступает кандилома. Цвет ее уже не такой темный, и равномерный рост волосяного покрова кожи не нарушен. Такие родинки не меняют свой цвет и размер на протяжении многих лет и не должны вызывать беспокойства. Такие образования обычно не удаляют. Исключением является присутствие таких образований на лице.
- Подозрительные невусы. Беспокойство должны вызвать следующие факторы: постоянно меняющийся цвет образования, родинка появилась в зрелом возрасте и по размерам превышает 1 сантиметр. При первых признаках изменения структуры образования следует незамедлительно обратиться к врачу. После тщательного обследования, врач принимает решение удалять родинку, или оставить ее в покое. Если кандилома находится на месте трения с одеждой, в подмышечной и паховой области, такую родинку лучше удалить.
- Опасные родинки. К ним относятся невусы больших размеров, также образования, которые постоянно соприкасаются с одеждой. Опасные кандиломы могут кровоточить, чесаться, воспаляться. Для предотвращения перехода доброкачественной опухоли в разряд злокачественной, эти родинки лучше удалить.
Методы удаления родинок
Несмотря на предупреждения врачей, многие люди пытаются самостоятельно избавиться от невусов. Для этого применяется масса способов: шелковая нить, отрезание образования ножом или лезвием, примочки из чистотела. Это не только малоэффективно, но и опасно. На месте удаленной кандиломы может начаться воспалительный процесс или родинка вырастет снова. Поэтому, если Вы все же приняли решение избавиться от родимого пятна, нужно обратиться к врачу. К народным целителям в этих случаях обращаться не стоит, процедуру выведения должен проводить грамотный специалист.

В настоящее время существует несколько способов удаления доброкачественных опухолей:
- Электрокоагуляция. Этот метод используется для уничтожения родимых пятен небольшого размера при воздействии на них высокочастотным током. Образование срезается, и ткани сразу же спаиваются. Это позволяет избежать инфицирования ранки из-за отсутствия кровотечения. Корочка отпадает через неделю, оставляя небольшой след на коже.
- Лазерное удаление. Наиболее популярный способ избавления от нежелательных невусов на теле. Соседние ткани в момент проведения процедуры не затрагиваются, поэтому никаких следов на коже после проведения мероприятия не остается. Пациенту в этом случае назначается местное обезболивание.
- Радиоволновое устранение образования. Метод используется не часто, основан на использовании радиоволн высокой частоты.
- Хирургическое вмешательство. Оперативное удаление наиболее часто используется при лечении больших невусов, родинок подозрительного происхождения. Скальпелем убирается не только сама родинка, ни и близлежащие ткани. Ранка заживает долго и требует постоянного ухода. Хирургический метод не применяется для устранения родинок на лице.
Какой бы способ не был выбран, выведение кандиломы должно осуществляться только после изучения природы образования.
Симптомы, при которых необходимо удаление родинки
Некоторые люди опасаются выводить невусы, боясь негативных последствий. Однако существуют ситуации, при которых удаление просто необходимо:
- Появление на образовании корочки;
- Гнойные выделения из родимого пятна;
- Выпадение волосяного покрова;
- Сильный зуд и шелушение кожи;
- Кровоточивость;
- Быстрый рост и появление соседних родинок.
Все перечисленные симптомы являются веским поводом посетить онколога, ведь заболевание намного лучше поддается лечение, если его своевременно диагностировать.
Чтобы избежать появления меланомы, врачи рекомендуют придерживаться определенных правил:
- Обязательно проверять «подозрительные» родинки в начале и конце лета. Если за три месяца с ними произошли какие – то видоизменения, нужно срочно обратиться к врачу;
- Не находиться на солнце в дневное время с 12 до 15 часов. В этот промежуток времени ультрафиолетовые лучи наиболее опасны, и даже самые хорошие крема не смогут защитить кожу от их воздействия;
- Нельзя заклеивать невусы пластырем, это создает парниковый эффект;
- Не подвергать детскую кожу прямым солнечным лучам;
- Жаркие страны рекомендуется посещать в сентябре и октябре.
При соблюдении мер предосторожности, можно оградить свою кожу от негативного действия солнечных лучей.
Любые образования на коже человека требуют постоянного наблюдения. Старые кандиломы, не меняющие свою структуру и размеры на протяжении длительного периода времени не должны вызывать опасения. Насторожить должны те родинки, которые начинают менять свою форму, кровоточить, чесаться и приносить другие неприятные симптомы. В этом случае следует незамедлительно обратиться к врачу. Он на основании лабораторных исследований выявит причину изменений и назначит соответствующее лечение. Такие новообразования подлежат срочному выведению с кожи. Когда можно удалять родинки пациент решает самостоятельно, врачи в этом случае рекомендуют придерживаться более холодного периода времени. Это связано с тем, что ранка после процедуры будет защищена от попадания пыли и прямых солнечных лучей.
Похожие записи
Источник
Появление родинок на теле – это процесс, обусловленный рядом факторов. Образования преимущественно носят доброкачественный характер. При расположении на лице могут стать причиной косметологического дефекта. Второй момент – дискомфорт. Его провоцирует невус, который появился в местах постоянного трения. Рекомендовано врачебное вмешательство. Выбирать время года для удаления родинки будет врач. В целом ограничений нет, но специалисты рекомендуют это сделать до лета, чтобы в дальнейшем без опасений загорать.

Влияние поры года на заживление родинок после операции
На процесс заживления раны после удаления образование не влияет время года, если человек выполняет рекомендации врача, обрабатывает раны. Длительность реабилитационного периода зависит от метода избавления от невуса:
- Хирургическое вмешательство считается наиболее травмоопасным. Скальпелем иссекается родинка и здоровые ткани вокруг образования. Это сокращает риск рецидива, перерождения в меланому.
- Более щадящим, быстрым, эффективным считается лазерное удаление. Луч удаляет ткани, но есть риск того, что атипичные клетки, склонные к малигнизации останутся. Уход за местом воздействия после процедуры минимальный. Дерматолог даст рекомендации по использованию препаратов (перекись водорода, антибактериальные мази).
- Криодеструкция предполагает воздействие низких температур, постепенное отмирание клеток родинки. После манипуляции остается заметный шрам. Если образование расположено на лице, шее, лучше подобрать другую процедуру или в дальнейшем воспользоваться услугами пластического хирурга.
- Электрокоагуляция – практически бескровный, метод воздействия электрическими импульсами на невус. Реабилитационный период составляет до 2-х недель.
После процедуры удаления спустя несколько дней рана затягивается. Запускается процесс восстановления. Корочка отпадет через две недели. Глубокая рана требует больше времени для заживления. Под корочкой формируется молодая кожа. Ее следует оберегать от воздействия ультрафиолета, поэтому специалисты советуют планировать операции в осенне-зимний период. Посещать солярий запрещено.
Кожа приобретает естественный цвет примерно через 20 дней. На протяжении пяти недель после процедуры периодически возникает ощутимый дискомфорт в месте удаления родинки. На восстановление кожного покрова требуется до 6 месяцев.
Климатические условия не влияют на успешное заживление при соблюдении правил ухода за кожей. В первые дни рана обрабатывается антисептиками, меняется стерильная повязка. По показаниям принимаются антибактериальные препараты.
Человек, проживающий в стране с теплым климатом, должен дополнительно пользоваться средствами защиты от ультрафиолета. Иначе может начаться процесс пигментации молодой кожи. Останется заметный след на месте удаленного образования.
Некоторые предпочитают пользоваться лунным календарем, определяя благоприятное время для процедуры удаления невуса. Медицина не дает этому научное обоснование.

В какое время года лучше удалять
Специалисты советуют проводить процедуру в осенне-зимний период. Идеально подходит начало зимы – декабрь. Это связано с запретом длительного пребывания под прямыми солнечными лучами в период реабилитации. Для процедуры подходит ранняя весна – март-апрель, когда солнечная активность минимальна. Летом человек вынужден подбирать соответствующую одежду, отказаться от отдыха на пляже.
Самостоятельно в домашних условиях убирать невусы категорически запрещено.
На осмотре врач определит характер образования – родинка или папиллома. В период беременности удаляют невусы, что находятся в местах возможного травмирования во время родовой деятельности: в области промежности, на половых губах. Образование на соске лучше убрать, можно повредить во время лактации.
Существует мнение, что нельзя удалять родинку летом, но в случае острой необходимости процедура проводится. У специалистов есть ряд рекомендаций, соблюдая которые реабилитационный период пройдет успешно, заметных следов не останется:
- находиться в тени (в помещении) в период пиковой солнечной активности – с 10.00 до 15.00 на протяжении 14 дней после проведения процедуры;
- загорать на открытом солнце, в солярии запрещено две недели;
- при необходимости выхода на улицу следует подобрать соответствующую одежду (брюки, кофту с длинными рукавами), широкополую шляпу (если родинка удалена на лице);
- использовать назначенные дерматологом лекарственные препараты, соблюдая гигиенический режим.
Какие погодные и климатические условия влияют на малигнизацию
Родимое пятно доброкачественного характера может превратиться в злокачественное образование. В большей степени такой трансформации подвержены папилломы, человеку следует знать отличия родинок и бородавок.
Среди погодных условий главный фактор, провоцирующий малигнизацию – прямое, длительное, регулярное воздействие солнечных лучей. Ультрафиолет в больших количествах вреден для кожи.
Людям с большим количеством родинок на теле запрещено загорать, это одно из противопоказаний, помогающих предотвратить развитие рака кожи. Следует подобрать средства, где есть уровень защиты от солнца.
Искусственный загар опасен для новообразований. От регулярных посещений солярия следует отказаться.
Длительное проживание человека во влажном климате, где много паразитов может негативно сказаться на состоянии здоровья. Многочисленные укусы насекомых, после которых возникает зуд, приведет к расчесыванию невуса. В условиях повышенной влажности нельзя исключать нагноения родинки, распространение инфекции. Во таком климате более длительный процесс заживления. При первой возможности следует показаться врачу, особенно, когда заметно, что форма и размер невуса начали меняться. Присутствует зуд, покраснение, повышение температуры тела.
Факторы, которые влияют на заживления
На скорость заживления раны после процедуры влияет способ удаления родинки, соблюдение правил ухода во время реабилитационного периода.
Если использован лазер, восстановительный период достигает 2 недель. За это время полностью исчезает след проведенного вмешательства. Кожа обрабатывается антисептиком без содержания спирта.
Для остальных методов удаления невуса длительность заживления дольше. Рану нужно обрабатывать антисептиками, назначенными дерматологом мазями. Соблюдение гигиенического режима – главное условие успешного восстановления, после которого останутся минимальные следы проведенного вмешательства.
Важным моментом, влияющим на заживление, является воздействие ультрафиолета. Человеку запрещено загорать, посещать солярий. Если правила проигнорированы, могут возникнуть негативные последствия. Возникнет пигментация, рана воспалиться, потребуется дополнительный осмотр врача.
Лучше удалять родинки весной, зимой, но если возникает крайняя необходимость, не имеет значения время года. Успешность восстановления зависит от соблюдения человеком советов врача. При возникновении неприятной симптоматики следует обратиться в больницу. Заниматься самолечением, удалять родинку в домашних условиях категорически запрещено.
Статья одобрена редакцией
Источник
21 мая — День диагностики меланомы. Как сохранить свое здоровье и что можно сделать для профилактики самой опасной «разновидности» рака кожи, Матронам рассказал Дмитрий Бейнусов, кандидат медицинских наук, преподаватель ЧУ ДПО «Центр дополнительного медицинского образования», практикующий врач дерматоонколог из Санкт-Петербурга.

Дмитрий Бейнусов
Пара важных слов и цифр о злокачественных опухолях кожи
99% того, о чем я скажу далее, будет относиться не столько к раку кожи, сколько к наиболее опасной его «разновидности» — меланоме. Почему? Именно меланома составляет 4% от всех опухолей кожи, однако 80% смертей от этих опухолей вызваны именно меланомой.
Самое важное, что вам нужно запомнить из этой статьи:
1. Каждому человеку необходим полный самоосмотр всего тела 1 раз в полгода.
2. Каждому человеку необходим визит к врачу-дерматоонкологу 1 раз в год.
3. Удаление любых родинок должно обязательно производиться только с гистологией.
— Все образования на коже человек, далекий от медицины, называет «родинками». Какие из них на самом деле могут переродиться в злокачественную опухоль?
— В классификации ВОЗ существует около 300 наименований для обозначения того, что человек, не связанный с дерматоонкологией, называет «родинкой» (невусом). Шанс стать меланомой или раком есть у любого образования на коже, просто у одних он меньше, у других больше. Более того, в большом проценте случаев эти опухоли могут развиваться и на неизмененных кожных покровах.
Наибольший шанс перерождения в меланому имеют диспластические (атипичные) невусы. Международное Агентство по Изучению Рака (МАИР, англ. IARC) в 1990 году дало такое определение атипическому невусу: «хотя бы часть невуса должна быть представлена в виде пятна, в дополнение к этому должны присутствовать хотя бы 3 из нижеперечисленных критериев: (а) нечеткая граница, (б) размер 5 мм и более, (в) в окраске должны присутствовать разные цвета, (г) неровный контур, (д) покраснение кожи».
Вот 2 примера среднестатистических атипичных (диспластических) невусов.
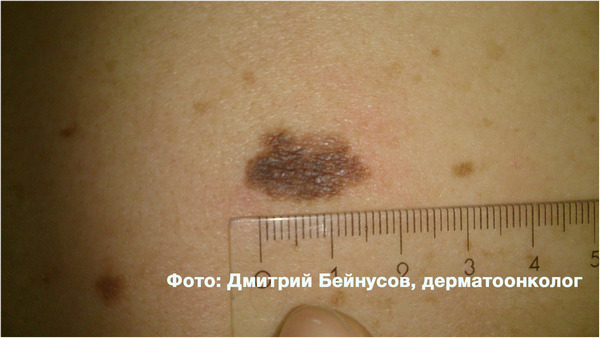
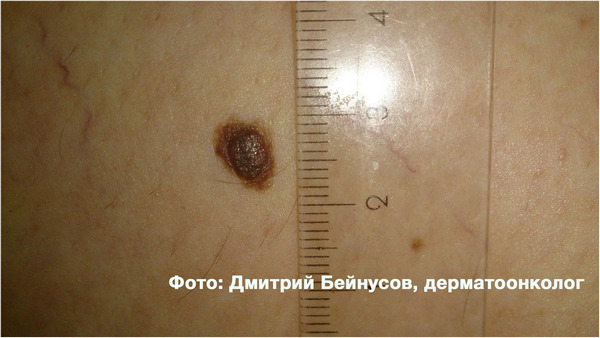
По данным исследований, ежегодный риск злокачественного перерождения атипичного (диспластического) невуса составляет 1:10 000, в то время как для обычного — 1:200 000.
Если у вас на коже есть одно или несколько таких образований — вам необходимо показываться дерматоонкологу не реже 1 раза в год. Если их много, а тем более больше 50 — такой осмотр необходим 1 раз в 6 месяцев или чаще.
Повышенный риск превращения в меланому имеют также врожденные пигментные невусы. Их разделяют на мелкие (до 1,5 см), крупные (от 1,5 до 20 см) и гигантские (более 20 см). Риск превращения в меланому для этого вида невусов равен 1-5% для мелких, 6% для крупных (рекомендовано удаление до возраста 12 лет) и 30% для гигантских (удалять как можно быстрее).
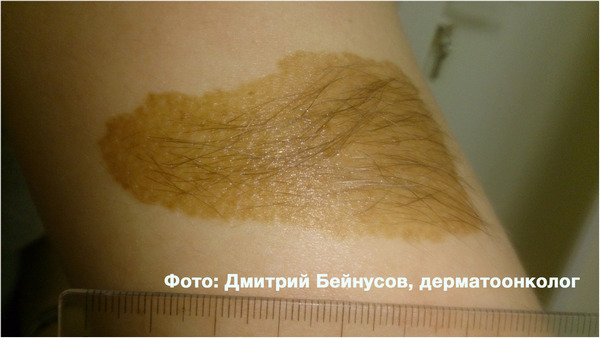
Минимальный риск превращения в злокачественную опухоль, на мой взгляд, имеют папилломы. Это образования, расположенные на тонкой ножке, мягкой консистенции, размером около 1-2 мм.
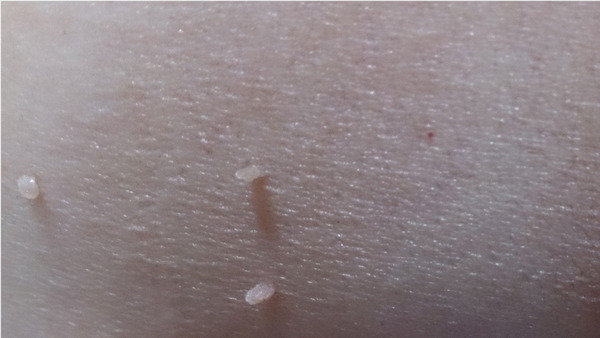
Может ли человек самостоятельно по внешнему виду определить, опасно ли его кожное образование, или обязательно нужен специалист? Существуют ли методы самодиагностики?
Методы самодиагностики существуют, однако необходимо понимать, что их точность значительно ниже, чем при осмотре дерматоонколога.
Наиболее простые правила, которыми стоит руководствоваться, — «ABCDE» и правило «гадкого утенка».
«ABCDE»
«А» (от англ. Asymmetry) — Асимметрия. Если через родинку нельзя провести хотя бы одну ось симметрии — эту родинку необходимо показать дерматоонкологу.
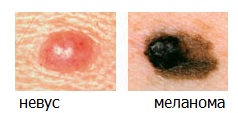
«B» (от англ. Border) — Граница. Неровный, а тем более зубчатый или фестончатый край у родинки — повод для визита к специалисту по новообразованиям кожи.
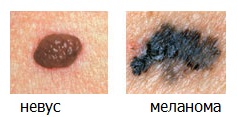
«С» (от англ. Color) — Цвет. Большинство доброкачественных родинок имеют коричневый (реже телесный) цвет. Насыщенный черный цвет или появление красного, голубого или белого цветов может сигнализировать о превращении в меланому.
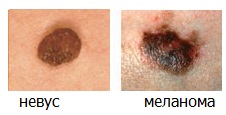
«D» (от англ. Diameter) — Диаметр. Чаще всего размеры меланомы превышают 6 мм.
«E» (от англ. Evolving) — Изменение. Любые изменения, которые произошли с родинкой. Наиболее тревожными знаками являются: кровоточивость, изменения формы, размеров, появление чувства жжения, изъязвление, мокнутие, выпадение волос с поверхности родинки, появление стойкого воспаления, образование сухих корочек, появление глянцевой поверхности невуса, исчезновение кожного рисунка с поверхности невуса.
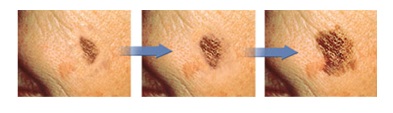
Если хотя бы один из этих пунктов относится к вашей родинке — вам необходимо посетить дерматоонколога.
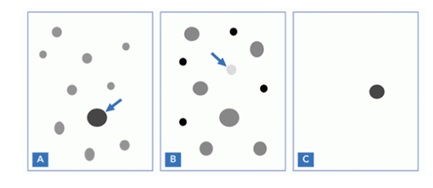
Правило «Гадкого утенка» очень простое. Если родинка стала злокачественной — она будет отличаться от остальных невусов на коже. Такое образование нужно показать онкологу, специалисту по новообразованиям кожи.
В каких случаях появления кожных образований человеку надо «срочно бежать к врачу»? Ведь на теле часто появляется много новых «пятнышек»?
Появление новых родинок само по себе не несет опасности. Важно, чтобы те, которые уже есть, не приобретали «плохих» признаков, которые мы перечислили выше.
Какой метод самодиагностики — самый плохой?
Самое плохое, что человек может сделать после обнаружения у себя подозрительной родинки, — не пойти на следующий день сразу к онкологу, а начать ставить себе диагноз «по интернету». Смотреть фото, подписи к которым не соответствуют реальности, читать страшные истории в изложении людей, не связанных с медициной. Дальше и дальше откладывать визит к врачу, усугублять свой невроз и снижать эффективность необходимого лечения из-за того, что оно будет начато несвоевременно.
Какой метод самодиагностики — самый лучший?
Очная консультация дерматоонколога с дерматоскопией. Во многих городах России уже несколько лет проводится очень полезная акция — День диагностики меланомы. Ежегодно в один из майских дней врачи-специалисты по опухолям кожи проводят бесплатные осмотры всех желающих с целью ранней диагностики меланомы и рака кожи.
Как определить, к кому обращаться — дерматологу или дерматологу-онкологу? Если даже безобидное, на первый взгляд, покраснение может оказаться базалиомой?
На мой взгляд, при малейшем подозрении на меланому или рак кожи первый специалист, к которому стоит обратиться, — онколог, специализирующийся именно на новообразованиях кожи, — дерматоонколог. Если попасть к такому врачу нет возможности — покажитесь онкологу. Если нет онколога — дерматологу.
Что делать, если подходящего врача поблизости нет?
Обратитесь за онлайн-консультацией к дерматоонкологу. Специалисты, которые предоставляют такие услуги, существуют. Важно помнить, что онлайн-консультация не заменяет очной. Точность диагностики в этой ситуации значительно ниже, чем при визуальном осмотре. Онлайн-консультация, на мой взгляд, скорее психологическая мера, когда необходимо успокоиться «прямо сейчас» и получить достоверную информацию от профильного специалиста.
Врачи часто говорят про «опасный тип кожи». Что это за тип кожи и надо ли этим людям систематически наблюдаться у онколога?
Согласно классификации Т. Фицпатрика, существует 6 фототипов кожи (иллюстративный материал по этому вопросу широко представлен в интернете по запросу «фототипы кожи по Фицпатрику»).
Риск меланомы наиболее высокий для первого фототипа и наименьший (но не равный нулю) для шестого типа кожи. Большинство жителей нашей страны принадлежат ко второму или третьему фототипам. Всем людям со вторым фототипом стоит ежегодно наблюдаться у онколога.
Существуют ли доказанные факторы риска, или природа рака кожи неизвестна?
В настоящее время известны следующие доказанные факторы риска меланомы кожи (NCCN 2017):
1. Мужской пол
2. Возраст более 60 лет
3. Диспластический невусный синдром или синдром множественных атипических невусов
4. Большое количество родинок на коже (риск растет прямо пропорционально увеличению числа)
5. Первый фототип кожи по Фицпатрику
6. Солнечные ожоги до волдырей (неоднократные — хуже), частые солнечные ожоги
7. Актинический (солнечный) кератоз, базальноклеточный и плоскоклеточный раки кожи, злокачественные опухоли в детском возрасте
8. Длительное применение препаратов, которые подавляют иммунитет (глюкокортикоидные гормоны)
9. Иммунодефицит (ВИЧ, вирусные гепатиты и пр.)
10. Пигментная ксеродерма (редкое наследственное заболевание)
11. Генетическая предрасположенность
12. Меланома у кровных родственников
13. ПОСЕЩЕНИЕ СОЛЯРИЯ (да, это доказанный фактор риска развития меланомы, здесь нет ошибки)
14. Длительное проживание, сезонная работа или длительный отпуск в южных странах и горной местности
15. Хроническое воздействие ультрафиолетовых лучей при работе на открытом воздухе
Отдельно отмечу, что однократная травматизация и тем более «натирание» одеждой не являются доказанными факторами риска.
Можно ли удалить кожное образование, если оно доставляет только эстетический дискомфорт, или лучше избегать операции без медицинских показаний? Мы часто читаем истории «мой родственник удалил родинку и через полгода умер» или «поранил родинку и развился рак», поэтому часто предпочитают лишний раз ничего не трогать.
Таких историй в интернете действительно немало, однако почти все они при ближайшем рассмотрении не выдерживают никакой критики. Расскажу показательный случай из практики.
На прием приходит женщина, которая очень хочет удалить маленькую папиллому в подмышечной области. Папиллома появилась давно и доставляет выраженный дискомфорт. Однако женщина очень боится, так как ее мама «удалила точно такую же папиллому в этом же месте и через полгода умерла». При подробном расспросе выясняется, что мать умерла вовсе не от меланомы и не от рака кожи, а от рака желудка 4 стадии. Естественно, никакой связи между этими явлениями нет, однако люди всегда склонны связывать события, которые происходят одно за другим.
Как на самом деле звучит наиболее реальный сценарий истории «удалил родинку и умер»? Человеку удаляют злокачественную родинку (меланому), но не отправляют на гистологическое исследование и не проводят широкое иссечение места удаления, как того требуют онкологические стандарты. После этого шансы прожить 5 лет и более имеют только 30% пациентов.
Собственно, ответ на первый вопрос: удалять родинки по косметическим показаниям можно. Однако, пожалуйста, удаляйте родинки только с гистологией. Средняя стоимость гистологического исследования составляет 1-2 тысячи рублей, а лечение меланомы на поздних стадиях может составлять многие миллионы.
Также считаю важным отметить, что тактика «не трогать» — тоже порочная. Если у вас или тем более у онколога есть малейшие сомнения в доброкачественности родинки — ее лучше удалить с гистологией. Рекомендую это потому, что именно гистологическое исследование всей родинки является наиболее точным методом установки диагноза.
Во время беременности и в период грудного вскармливания женщины часто жалуются на появление многочисленных папиллом. Стоит ли их удалять? Многие говорят, что они исчезают самостоятельно после восстановления гормонального фона. Это нормальное явление или стоит обратиться к специалисту? Опасны ли они?
Сначала предлагаю точно определить понятие «папиллома». Это небольшое образование, размерами 1-2 мм, мягкой консистенции, соединенное с кожей тонкой «ножкой». Такие образования действительно могут появляться во время беременности и исчезать после родов. Однако первое происходит значительно чаще второго. Удалять можно, опасности не несут.
Женщинам также доставляют эстетический дискомфорт «маленькие красные точки», гемангиомы. Можно ли их удалять и опасны ли они?
Не опасны, удалять можно, но только с гистологическим исследованием.
Как быть, если удаленные образования (папилломы и кератомы) появляются снова и снова? Можно ли навсегда от них избавиться?
Папилломы и кератомы имеют разную причину появления. Наиболее вероятная причина появления папиллом — снижение иммунитета. Почему появляются кератомы, пока точно не известно. Есть предположения, что это проявление естественного старения организма, либо результат воздействия солнечного света.
В случае стойкого повторного появления папиллом после удаления я обычно рекомендую пациентам проконсультироваться у иммунолога. Способа предотвратить появление кератом, насколько мне известно, пока не существует.
Хирургическое удаление, лазер, жидкий азот, чистотел — какой метод удаления кожных образований считается самым безопасным? Какие точно нельзя использовать?
На мой взгляд, безопасность удаления кожных образований обеспечивает не метод, а навыки врача в сочетании с обязательным гистологическим исследованием.
Тот опыт, который у меня сейчас есть, позволил сформулировать 4 наиболее простых правила для безопасного удаления образований кожи.

Если ваш врач может гарантировать, что удаление произойдет в строгом соответствии с этими пунктами, — метод имеет вторичное значение.
Теперь чуть подробнее о методах удаления. Однозначно не рекомендую удалять образования кожи в домашних условиях растворами для химической деструкции (чистотел и прочие аналоги). Это самый верный способ попасть в историю «удалил родинку и умер» по классическому сценарию, упомянутому выше. При этом способе удаления гистологическое исследование невозможно, и эти методы точно нельзя использовать.
Жидкий азот я также не могу рекомендовать для удаления образований на коже, так как при этом методе родинка чаще всего полностью разрушается. Гистологическое исследование становится невозможным.
Удаление скальпелем считается наиболее безопасным. Оно в подавляющем большинстве случаев исключает неполное удаление образования и неполноценное гистологическое исследование. Недостатком удаления скальпелем является не самый хороший косметический результат при удалении небольших образований кожи.
Удаление лазером и радионожом в последнее время подвергается критике со стороны некоторых авторов. Тем не менее, могу уверенно сказать, что эти методы позволяют удалять образования кожи в строгом соответствии с 4 пунктами, которые я привел выше. Существенный плюс этих методов в руках опытных специалистов — возможность сочетания безопасности удаления с хорошим косметическим результатом.
Предвидя логичный вопрос, отвечаю: в своей практике я удаляю доброкачественные образования кожи методом радиоволновой хирургии. При малейших сомнениях в доброкачественности — рекомендую удаление скальпелем.
Повторю, безопасным удаление делает не метод, а знания и навыки врача. Пожалуйста, посмотрите еще раз на картинку и постарайтесь ее запомнить.
Если человек решился удалить родинку, как выбрать врача и учреждение, где это сделать? Удаление лазером сейчас предлагают даже косметические салоны. Существуют ли правила безопасности при выборе клиники и специалиста?
Наиболее важные и простые правила безопасности я сформулировал на картинке в ответе на предыдущий вопрос.
При соблюдении этих правил шанс попасть в историю «удалил родинку и умер», на мой взгляд, на уровне статистической погрешности. При выборе специалиста рекомендую при всех прочих равных выбирать именно онколога, оптимально — онколога, специализирующегося на образованиях кожи.
Удаляют ли образования в труднодоступных местах? Например, на верхнем веке, если в анамнезе запаянный лазером разрыв сетчатки и миопия.
Мне сложно говорить за других врачей. В своей практике нередко удаляю образования на веках, в этом нет ничего особенно сложного, если есть специальные защитные щитки для глаза. Исключение составляют случаи, когда родинка располагается в зоне роста ресниц. В таких ситуациях рекомендую обратиться к хирургу-офтальмологу.
Если врач говорит «можно не делать гистологию, образование точно доброкачественное», стоит ли настаивать на исследовании?
Позволю себе ответить вопросом на вопрос: а какие могут быть аргументы против гистологического исследования, кроме снижения стоимости удаления родинки? Нет возможности за 30 секунд написать направление? Нет баночки с формалином, чтобы положить туда родинку?
Пожалуйста, не принимайте предложение сэкономить на своем здоровье.
Если врач посмотрел, потрогал родинку, выслушал то, что пациент о ней рассказал, и не использовал дополнительное оборудование — точность такой диагностики не более 80%. Это означает, что в 20% случаев при таком осмотре врач может пропустить меланому, а это, в свою очередь, может привести к смерти пациента. Дерматоскопия, соскоб или пункция повышают точность до 95%, но только гистологическое исследование поможет поставить диагноз на 100%.
Излечим ли рак кожи при достижениях современной медицины?
Рак кожи может привести к смерти в очень запущенных формах при длительном отсутствии лечения. Как правило, это заболевание вполне успешно лечится.
С меланомой все значительно сложнее. Если у больного меланома диагностирована на 1 или 0 стадии, то есть опухоль располагается в верхних слоях кожи, то его шанс прожить 5 лет и более стремится к 100%. Эта вероятность прогрессивно уменьшается вместе с увеличением стадии, то есть степенью распространения опухоли на момент установления диагноза «меланома». На 4 стадии, когда есть метастазы во внутренних органах, цифры неутешительные — только 15-20% больных проживут 5 и более лет после установки диагноза. На последних стадиях меланомы слово «излечение» пока, к сожалению, не употребляется. В то же время мне известно несколько историй, когда человек с 4 стадией меланомы живет без рецидивов и прогрессирования больше 5 лет.
Спасибо, что дочитали до конца. Берегите свое здоровье и вовремя проходите врачебный осмотр!
Подготовила Анна Уткина
Источник