Источники формирования костной мозоли
Механическое повреждение тканей в зоне
перелома вызывает асептическое
воспаление, которое проходит определённые
фазы – альтерации, экссудации и
пролиферации. Возникают гиперемия,
серозное пропитывание тканей, эмиграция
лейкоцитов с образованием отёка тканей,
что проявляется клиническими признаками
отёка в месте перелома (увеличением
объёма мягких тканей, появлением
уплотнения). Одновременно с отёком
происходит процесс альтерации – разрушения
с участием остеокластов, некроза погибших
или повреждённых клеток мягких тканей
и кости – остеокластоз. Со 2-3-го дня
начинается процесс образования
мезенхимальной ткани, который продолжается
в течение 10-14 дней (I стадия сращения
перелома).

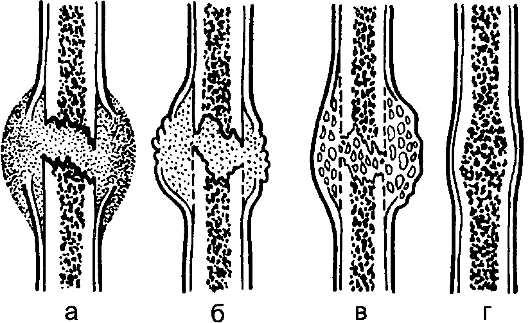
Рис. 70. Этапы формирования
костной мозоли: а – гематома при переломе,
расположенная между костными отломками;
б – грануляционная мозоль; в – фиброзно-костная
(фиброзно-хрящевая) мозоль; г – окончательная
костная мозоль.
Источник формирования клеточных
элементов – клетки периоста, эндоста,
соединительной ткани, окружающей место
перелома, гаверсовых каналов (каналов
остеона), костного мозга (рис. 70).
Развившаяся юная мезенхимальная ткань
заполняет дефект в кости, пространство,
занятое гематомой – как между, так и
вокруг костных отломков, удерживая
последние. В зоне новообразованной
ткани происходят сложные биохимические
процессы, определяющие условия регенерации
тканей. Так, накопление ацетилхолина и
гистамина определяет гиперемию –
расширение сосудов и в связи с этим
улучшение местного кровотока; накапливается
кислая, а затем щелочная фосфатаза,
увеличивается накопление фосфора и
кальция за счёт как декальцинации
костных отломков, так и поступления с
кровью. В этой стадии идёт процесс
активного образования сосудов за счёт
капилляров периоста и эндоста, гаверсовых
каналов, костного мозга и формирования
грануляционной ткани. Вновь образованные
сосуды как бы прошивают образовавшуюся
первичную костную мозоль. Постепенно
происходит процесс образования остеоидной
ткани. Первоначально костный дефект
заполняется фибробластами, сосудами
(гранулирующая ткань), остеобластами;
за счёт развития последних образуется
остеоидная ткань, составляющая мягкую
(первичную) костную мозоль, формирование
которой продолжается 5 нед, этим
заканчивается II стадия сращения
переломов, начавшаяся с 10-14-го дня.
Регенерат, образующийся между отломками
в зоне перелома и вокруг них, принято
называть костной мозолью. Она состоит
из нескольких слоёв. В зависимости от
источника формирования ткани различают
следующие слои:периостальный,
эндостальный, интермедиальный, или
про- межуточный, развившийся из элементов
гаверсовых каналов и занимающий
пространство между пери- и эндостальными
слоями. Четвёртый слой –параоссальный,
охватывающий снаружи все слои мозоли,
развивается из окружающих мягких тканей.
Указанные слои представляют собой
единую костную мозоль, в основе которой
лежит остеоидная ткань. Наибольшее
значение в процессе сращения переломов
принадлежит надкостнице, из которой
формируется периостальная мозоль.
Дальнейшая перестройка мозоли – переход
процесса регенерации в III стадию
(обызвествление остеоидной ткани),
продолжается до 3-4 мес. К началу этого
периода происходит обратное развитие
сосудов, полностью исчезает отёк,
нормализуется кровоток, все проявления
воспаления исчезают.
Развитие костной ткани и сращение
отломков далее могут идти по типу
заживления костной раны первичным или
вторичным натяжением. Если костные
отломки плотно сопоставлены и фиксированы
при размерах щели между отломками от
50 до 500 мкм, образованная между отломками
остеоидная ткань сразу подвергается
обызвествлению – это заживление наиболее
благоприятное и заканчивается в более
короткие сроки. При нём происходит
сращение отломков (за счёт эндостального
и интермедиального слоёв костной мозоли)
с образованием тонкой линейной полосы
сращения. Этот вид заживления происходит
по типу первичного натяжения.
При идеальном сопоставлении и плотном
соприкосновении костных отломков (как
это бывает, например, при вколоченных
переломах) скелетогенные клетки периоста
и эндоста образуют костные балочки,
т.е. идёт сразу процесс костеобразования
– первично, минуя фиброзно-хрящевую фазу
образования кости. В таких случаях
костная мозоль бывает малых размеров
или вообще не выражена.
Другой вариант сращения переломов –
заживление вторичным натяжением,
происходит через образование из
остеоидной ткани гиалинового или
волокнистого хряща, который постепенно
трансформируется в костную ткань. Этот
процесс более длительный.
Переход заживления в III стадию
сопровождается образованием вторичной
костной мозоли с отложением в остеоидной
ткани извести, т.е. продолжается процесс
костеобразования параллельно архитектурной
перестройке новообразованной кости.
Процесс рассасывания костных отломков,
избыточной остеоидной ткани с помощью
остеокластов происходит постоянно. В
ходе перестройки костной мозоли она
замещается трабекулами, восстанавливается
костномозговой канал. Завершение
консолидации перелома через образование
костной мозоли характерно для трубчатых
костей. При переломе плоской кости
(черепа, таза, грудины, лопатки) такая
костная мозоль не образуется. Отломки
срастаются за счёт образования
соединительной ткани. Указанные различия
объясняются особенностями эмбриогенеза
трубчатых и плоских костей.
Источник
Механическое повреждение тканей в зоне перелома вызывает асептическое воспаление, которое проходит определённые фазы — альтерации, экссудации и пролиферации. Возникают гиперемия, серозное пропитывание тканей, эмиграция лейкоцитов с образованием отёка тканей, что проявляется клиническими признаками отёка в месте перелома (увеличением объёма мягких тканей, появлением уплотнения). Одновременно с отёком происходит процесс альтерации — разрушения с участием остеокластов, некроза погибших или повреждённых клеток мягких тканей и кости — остеокластоз. Со 2-3-го дня начинается процесс образования мезенхимальной ткани, который продолжается в течение 10-14 дней (I стадия сращения перелома).
Рис. 70. Этапы формирования костной мозоли: а — гематома при переломе, расположенная между костными отломками; б — грануляционная мозоль; в — фиброзно-костная (фиброзно-хрящевая) мозоль; г — окончательная костная мозоль.
Источник формирования клеточных элементов — клетки периоста, эндоста, соединительной ткани, окружающей место перелома, гаверсовых каналов (каналов остеона), костного мозга (рис. 70).
Развившаяся юная мезенхимальная ткань заполняет дефект в кости, пространство, занятое гематомой — как между, так и вокруг костных отломков, удерживая последние. В зоне новообразованной ткани происходят сложные биохимические процессы, определяющие условия регенерации тканей. Так, накопление ацетилхолина и гистамина определяет гиперемию — расширение сосудов и в связи с этим улучшение местного кровотока; накапливается кислая, а затем щелочная фосфатаза, увеличивается накопление фосфора и кальция за счёт как декальцинации костных отломков, так и поступления с кровью. В этой стадии идёт процесс активного образования сосудов за счёт капилляров периоста и эндоста, гаверсовых каналов, костного мозга и формирования грануляционной ткани. Вновь образованные сосуды как бы прошивают образовавшуюся первичную костную мозоль. Постепенно происходит процесс образования остеоидной ткани. Первоначально костный дефект заполняется фибробластами, сосудами (гранулирующая ткань), остеобластами; за счёт развития последних образуется остеоидная ткань, составляющая мягкую (первичную) костную мозоль, формирование которой продолжается 5 нед, этим заканчивается II стадия сращения переломов, начавшаяся с 10-14-го дня.
Регенерат, образующийся между отломками в зоне перелома и вокруг них, принято называть костной мозолью. Она состоит из нескольких слоёв. В зависимости от источника формирования ткани различают следующие слои:периостальный, эндостальный, интермедиальный, или про- межуточный, развившийся из элементов гаверсовых каналов и занимающий пространство между пери- и эндостальными слоями. Четвёртый слой —параоссальный, охватывающий снаружи все слои мозоли, развивается из окружающих мягких тканей. Указанные слои представляют собой единую костную мозоль, в основе которой лежит остеоидная ткань. Наибольшее значение в процессе сращения переломов принадлежит надкостнице, из которой формируется периостальная мозоль.
Дальнейшая перестройка мозоли — переход процесса регенерации в III стадию (обызвествление остеоидной ткани), продолжается до 3-4 мес. К началу этого периода происходит обратное развитие сосудов, полностью исчезает отёк, нормализуется кровоток, все проявления воспаления исчезают.
Развитие костной ткани и сращение отломков далее могут идти по типу заживления костной раны первичным или вторичным натяжением. Если костные отломки плотно сопоставлены и фиксированы при размерах щели между отломками от 50 до 500 мкм, образованная между отломками остеоидная ткань сразу подвергается обызвествлению — это заживление наиболее благоприятное и заканчивается в более короткие сроки. При нём происходит сращение отломков (за счёт эндостального и интермедиального слоёв костной мозоли) с образованием тонкой линейной полосы сращения. Этот вид заживления происходит по типу первичного натяжения.
При идеальном сопоставлении и плотном соприкосновении костных отломков (как это бывает, например, при вколоченных переломах) скелетогенные клетки периоста и эндоста образуют костные балочки, т.е. идёт сразу процесс костеобразования — первично, минуя фиброзно-хрящевую фазу образования кости. В таких случаях костная мозоль бывает малых размеров или вообще не выражена.
Другой вариант сращения переломов — заживление вторичным натяжением, происходит через образование из остеоидной ткани гиалинового или волокнистого хряща, который постепенно трансформируется в костную ткань. Этот процесс более длительный.
Переход заживления в III стадию сопровождается образованием вторичной костной мозоли с отложением в остеоидной ткани извести, т.е. продолжается процесс костеобразования параллельно архитектурной перестройке новообразованной кости. Процесс рассасывания костных отломков, избыточной остеоидной ткани с помощью остеокластов происходит постоянно. В ходе перестройки костной мозоли она замещается трабекулами, восстанавливается костномозговой канал. Завершение консолидации перелома через образование костной мозоли характерно для трубчатых костей. При переломе плоской кости (черепа, таза, грудины, лопатки) такая костная мозоль не образуется. Отломки срастаются за счёт образования соединительной ткани. Указанные различия объясняются особенностями эмбриогенеза трубчатых и плоских костей.
Читайте также: Как носить компрессионные чулки зимой
Целью исследовательской работы, описанной в статье, является исследование действия инновационного препарата «Остеомед» на скорость формирования костной мозоли при переломах. В эксперименте приняли участие 300 человек (112 мужчин и 188 женщин) с наиболее часто встречающимися переломами. Возраст пациентов: от 18 до 62 лет.
Все исследуемые были разделены на 3 группы:
- Пациенты, принимающие препарат «Остеомед» по 3 таблетки 2 раза в день (122 человека).
- Пациенты, которые принимали импортный препарат (карбонат кальция) по 1 таблетке 2 раза в день (103 человека).
- Пациенты, не принимавшие никаких препаратов (75 человек).
Рентгенологический контроль проводился 2 раза. Первый раз, в день, когда пациентам накладывали гипс, а второй — через 3 недели после снятия гипса. Исследование включало пациентов со средним сроком лечения 4 недели.
После ряда экспериментов ученые пришли к следующим выводам:
- У пациентов 3-й группы образование костной мозоли наблюдалось только через 5 недель.
- У пациентов 2-й группы, принимавшей импортный препарат, прослеживалось слабое восстановление. Костная мозоль начинала образовываться лишь спустя 4-5 недель лечения.
- У пациентов первой группы, принимавших «Остеомед», восстановление отмечалось уже к 4-й недели лечения. Реабилитацию этих больных можно было начинать уже через 3 недели после травмы.
Можно сделать вывод, что приём препарата «Остеомед» улучшает процессы восстановления костной ткани. Благодаря этому костная мозоль при переломах формируется быстрее, что способствует сокращению сроков лечения и позволяет ускорить реабилитацию.
ГБОУ ДПО «Пензенский
институт усовершенствования
врачей Минздравсоцразвития РФ»
Авторы: М.Д. Прохоров,
д.м.н., профессор A. И. Кислов, д.м.н.,
профессор В.И. Струков ,
Д.Г. Елистратов,
Т.А. Купцова, Е. Никанова,
С. Тюганов, К. Тарханова
Потери общественно полезного труда, вызванные повреждениями костей, в масштабах страны (даже при очень приблизительном подсчете) выражаются в колоссальных цифрах — многих десятках миллионов рабочих дней. И если специалисты смогли хотя бы на треть ускорить процессы сращения костей, они принесли бы людям и обществу огромную пользу. По статистике в настоящее время только в одном городе Пензе ежегодно в больницы обращаются в среднем около 50 000 травматологических больных с различными видами травм. Из них около 60% травмы, не требующие госпитализации (переломы без смещения или с незначительным смещением), около 40% — травмы, требующие госпитализации, в том числе с целью оперативного лечения — 10%.
Диплом за разработку препарата «Остеомед» — мировое открытие в лечении остеопороза
В последнее время отмечается тенденция к увеличению сроков иммобилизации переломов, в связи с замедленной консолидацией, что увеличивает сроки реабилитации пациентов и сроки нетрудоспособности пациентов.
Известно, что при сращениях переломов костей происходит ряд сложных как местных, так и общих биологических изменений. Выделяют 5 фаз восстановления костной ткани.
Первая фаза — образование зародышевой (мезенхимальной) ткани. Начинается непосредственно после травмы. В области перелома кости из гематомы (отечной жидкости и фибрина) образуется своеобразный желеподобный «первичный клей».
Вторая фаза — дифференциация клеточных элементов гематомы и образование волокнистых структур с образованием клеточно-волокнистых тканей, на основе которых в дальнейшем откладывается костное вещество.
Третья фаза — осаждение костной ткани. В коллагеновых волокнах соединительно-тканной мозоли начинают возникать очаги уплотнения с образованием сплошной массы вследствие осаждение белка, на основе которого образуются примитивные костевидные балочки, сначала единичные, а затем в виде густой сети.
Четвертая фаза — образование и обызвествление костной мозоли. Окостевание мозоли происходит в основном за счет кальция крови, куда он поступает из всей костной системы, в т.ч. непосредственно из соседних с переломом участков кости.
Пятая фаза — перестройка мозоли с замещением незрелых костных структур более зрелыми и адаптация к условиям нагрузок. Костная мозоль перестраивается соответственно функциональным требованиям, происходит рассасывание одних структур и создание и укрепление других. Перестройка окончательной мозоли продолжается месяцы и даже годы, что зависит от положения сращенных отломков, величины мозоли и соответствия оси конечности функциональным требованиям нагрузок на кость.
Награда за инновационный проект «Остеомед»
В различных литературных источниках указывается, что восстановление перелома кости может нарушаться на любом этапе формирования костной мозоли, при гематоме больших размеров, плохом стоянии обломков, остеопорозе, дефиците кальция в организме, что часто связано с неправильным образом жизни (курение, алкоголь, малоактивный образ жизни, малое время нахождения на солнце), неправильным питанием (недостаточное потребление продуктов, содержащих кальций и фосфор). Все эти факторы влияют на процессы консолидации и плотность костей . В связи с изложенным большой научный и практический интерес имеют работы, направленные на изучение механизмов нормализации или ускорения процессов сращения костей, создание на этой основе лекарственных препаратов.
Целью нашей работы было исследование эффективности нового кальцийсодержащего остеопротектора на скорость формирования костной мозоли при переломах.
Материал и методы исследования
Для изучения были отобраны 300 пациентов (мужчин — 112 , женщин — 188) в возрасте от 18 до 62 лет с наиболее часто встречающимися переломами — перелом дистального метаэпифиза лучевой кости и перелом наружной лодыжки голеностопного сустава.
Пациенты разделены на 3 группы:
- 1 группа (122 пациента) — пациенты принимали «Остеомед» ( 1 таблетка содержит цитрат кальция — 200 мг, гомогенат трутневого расплода — 100 мг) по 3 таблетки 2 раза в день;
- 2 группа (103 пациента) — пациенты принимали импортный карбонат кальция (1 таблетка содержит карбонат кальция — 1250 мг, витамин D 3 — 200 ME) по 1 таблетке 2 раза в день;
- 3 группа (75 пациентов) — не принимали препараты кальция .
Всем проводился рентгенологический контроль до наложения гипса и через 3 недели после снятия гипса. Все пациенты получали продукты с высоким содержанием кальция. Для исследования были выбраны средние сроки иммобилизиции переломов — 4 недели.
Результаты исследования:
- У пациентов, не принимавших препараты кальция (3-я группа), образование костной мозоли прослеживалось только на 5-й неделе;
- У пациентов, принимавших импортный карбонат кальция (2-я группа), отмечалась слабая консолидация; образование костной мозоли прослеживалось только на 4—5-й неделе иммобилизации.
- У пациентов, принимавших «Остеомед», консолидация отмечалась с 4-й нед.; этим больным можно было уже через 3 нед. после травмы приступать к реабилитации и через 1 мес. после травмы — к работе.
Пациенты, принимавшие импортный карбонат кальция, могли приступить к реабилитации только через 4 нед. после травмы, а к работе — через 1,5 мес.
Пациенты, не принимавшие препараты кальция, приступили к реабилитации только через 1,5 мес. после травмы, а к работе — через 2 мес.
Итак, прием препарата «Остеомед» при переломах улучшает процессы костной консолидации, способствует уменьшению сроков иммобилизации, что позволяет раньше начать реабилитацию и приступить к работе.
«>
Источник
Восстановление кости после травмы представляет собой сложный биологический процесс, который начинается сразу после перелома.
Патологоанатомические изменения при переломах и их сращение можно разделить на 3 периода:
а) изменения, связанные непосредственно с травмой и развитием асептического воспаления;
б) период костеобразования;
в) период перестройки костной мозоли;
В момент перелома и в первые дни после него в зоне травмы отмечаются кровоизлияния, гибель клеток соединительной ткани, развитие асептического воспаления. Наблюдается серозное пропитывание тканей, эмиграция лейкоцитов, клинически проявляющееся отеком тканей.
Одновременно с отеком происходит процесс альтерации – разрушения, некроза погибших или поврежденных клеток мягких тканей и кости. Кровь, излившаяся из поврежденных внутрикостных и мышечных кровеносных сосудов, травматическая отечная жидкость образуют вокруг костных отломков экстравазат, который свертывается уже со второго дня.
Одновременно с очищением зоны перелома от погибших клеток и тканей, со 2-3 дня начинается процесс образования мезенхимальной ткани, который продолжается в течение 10-14 дней (первая стадия сращения перелома).
Развившаяся юная мезенхимальная ткань заполняет дефект в кости, пространство, занятое гематомой как между, так и вокруг костных отломков и фиксирует последние.
В зоне новообразованной ткани происходят сложные биохимические процессы, определяющие условия регенерации тканей. Накопление ацетилхолина и гистамина определяет гиперемию – расширение сосудов, в связи с этим улучшается кровоснабжение, увеличивается накопление кислой и щелочной фосфатазы, увеличивается накопление фосфора и кальция за счет, как декальцинации костных отломков, так и поступления с кровью.
В этой стадии идет процесс активного образования сосудов за счет капилляров периоста и эндоста, гаверсовых каналов, костного мозга и формирования грануляционной ткани. Вновь образованные сосуды прошивают образовавшуюся первичную костную мозоль. Происходит образование остеоидной ткани.
Первоначально костный дефект заполняется фибробластами, сосудами, остеобластами; за счет развития последних образуется остеоидная ткань, составляющая мягкую (первичную) костную мозоль, формирование которой продолжается 5 недель (фиброзно-костная мозоль), этим заканчивается вторая стадия сращения переломов, начавшаяся с 10-14 дня.
Регенерат, образующийся между отломками в зоне перелома и вокруг них, принято называть костной мозолью, которая состоит из нескольких слоев в зависимости от источников формирования ткани.
Выделяют 4 источника образования костной мозоли.
Костная мозоль образуется благодаря пролиферации клеток эндоста, каналов остеона, гаверсовых каналов, надкостницы и соединительной ткани, окружающей место перелома. Каждый из этих источников костеобразования дает начало развитию особого слоя костной мозоли.
С периферии к центру выделяют параоссальный, периостальный, интермедиарныйиэндостальный слои костной мозоли. Все слои развиваются одновременно.
Параоссальныйслой костной мозоли развивается из окружающих место перелома мягких тканей.
Развитие периостального слоя костной мозоли начинается с первых дней перелома: происходит размножение клеток камбиального слоя надкостницы и уже к 5-6 дню дефект между костными отломками заполняется большим количеством фибробластов, сосудов, остеобластов – это самый массивный слой мозоли. Интермедиарный слой формируется из клеточных элементов костных канальцев (гаверсовых каналов) костных отломков .
Эндостальный слой – самый внутренний слой костной мозоли. Развивается из клеток эндоста, костного мозга периферического и центрального костных отломков.
Затем происходит дальнейшая перестройка мозоли – переход процесса регенерации в третью стадию – обызвествления остеоидной ткани – продолжается 3-4 месяца. Происходит обратное развитие сосудов, исчезает отек, исчезает воспаление – образуется вторичная костная мозоль.
На процесс заживления кости влияет несколько факторов:
1. Общие факторы. Более медленное сращение костей наблюдается у людей пожилого и старческого возраста, что обусловлено снижением у них репаративной способности тканей, а также у лиц, страдающих хроническими заболеваниями (туберкулез, амилоидоз, сахарный диабет, ожирение);
2. Анатомо-физиологические особенности костей оказывают влияние на сращение переломов: репаративная способность плоских костей ниже, чем трубчатых;
3. Местные факторы, снижающие регенерацию костей и замедляющие сращение переломов:
а) тяжелая травма, обширные повреждения мягких тканей, надкостницы, кости;
б) расстройство кровообращения в зоне перелома вследствие повреждения или заболевания сосудов;
в) нарушение иннервации в зоне перелома вследствие повреждения или заболевания нервов;
г) внутрисуставные переломы
д) неполная репозиция или недостаточная фиксация отломков;
е) развитие инфекционных осложнений
ж) интерпозиция тканей – нахождение между отломками костей мышц, фасций, апоневроза.
Таким образом, репаративную регенерацию костей можно условно представить в виде следующих стадий:
I стадия сращения перелома – образование мезенхимальной ткани (2 недели)
II стадия – образование мягкой (первичной) мозоли (5-6 недель)
III стадия – образование вторичной костной мозоли (3-4 месяца)
IV стадия – функциональная перестройка кости (до 1 года).
Клиническая диагностика перелома основывается на анализе клинических симптомов, анамнестических данных и ряда вероятных и достоверных признаков в области перелома.
К вероятным признакам относятся боль и припухлость, деформация, нарушение функции;
к достоверным – патологическая подвижность конечности в необычном месте (вне сустава) и крепитация отломков.
О нарушении функций судят по сохранению активных движений. Как правило, сразу же после травмы больной не может двигать конечностью или ее частью из-за выраженных болей.
Патологическая подвижность – достоверный признак перелома. Выявлять ее нужно осторожно, чтобы не повредить окружающие перелом ткани. Крепитацию отломков определяют руками. Фиксируют конечность выше и ниже перелома и смещают ее то в одну, то в другую сторону. Появление хруста трущихся друг о друга отломков является абсолютным признаком перелома. Из-за травматизации тканей к выявлению двух последних симптомов следует прибегать в исключительных случаях.
При клиническом обследовании больного с переломом измеряют длину конечности, определяют пульсацию периферических сосудов, кожную чувствительность, активные движения пальцев руки или ноги для выяснения возможного повреждения сосудов и нервов конечности.
Рентгенологическое исследование для определения целостности кости играют важную роль в диагностике. Этот метод позволяет определить наличие повреждения кости, линию перелома и вид смещения отломков. Рентгеновские снимки выполняют не только при подозрении на перелом, но и при клинически ясном диагнозе.
1. Рентгенограмма должна производиться в 2 проекциях: прямой и боковой;
2. Отчетливо видна структура костной ткани;
3. Следует захватить один из близлежащих суставов;
4. Не должно быть артефактов;
5. Должна быть маркировка(правая, левая);
6. У детей снимать симметричный сегмент.
По рентгенограммам определяют виды смещения отломков:
1) смещение отломков по длине с захождением одного за другой с укорочением конечности и расхождением отломков;
2) смещение отломков по ширине с соприкосновением;
3) смещение под углом, открытым внутрь, наружу, кпереди, кзади;
4) смещение отломков по периферии (ротационное) определяется по рентгенограмме, захватывающие два сустава в двух проекциях.
Источник
