Голубая вуаль на родинке
Атипичная пигментная сеть – это признак, который характерен для меланоцитарных образований. Различают типичную пигментную сеть, которая характеризуется равномерными ячейками, равномерной толщиной линий и плавными, размытыми к периферии границами.
Под атипичной пигментной сетью подразумевают состояния, когда в одном меланоцитарном образовании присутствует несколько типов различающихся пигментных сетей, либо решётки сети неравномерны, неравномерная толщина линий или линии резко обрываются границей.
Такая пигментная сеть считается атипичной и её удельный вес, в диагностике ранней меланомы, имеет большое значение, потому что бывает так, что в меланомах инсито, атипичная пигментная сеть является единственным признаком озлокачествления, допустим, диспластического невуса.
Бело-голубая вуаль является важным патогномоничным для меланомы признаком. Она представляет собой гистологическое скопление меланофагов и растущую опухоль в глубине дермы. Пульпаторно определятся, как несколько возвышающееся образование над поверхностью кожи. Дерматоскопически выглядит как однородная бело-голубая структура.
Наличие в пигментном образовании бело-голубой вуали с высокой достоверностью говорит о том, что это может быть меланома кожи, а сочетание этого признака с одним из малых признаков, либо с типичной пигментной сетью делает такой диагноз вероятным порядка в 95 % случаев.
Ещё один признак опухолей и меланоцитарных и немеланоцитарных — это типичная сосудистая структура. Для меланомы наиболее характерна сосудистая структура в виде точечных и глобулярных сосудов, вот как на этом слайде, либо в виде линейных сосудов, в виде штрихов, расположенных по периферии. Наличие таких сосудов, даже без пигментных образований, говорит о том, что необходимо такую опухоль удалять.
Для некоторых других опухолей характерны другого типа сосуды. Например, развитые древовидные сосуды характерны для базальноклеточного рака.
На этом слайде представлена меланома кожи, в которой наличествуют всего два признака: бело-голубая вуаль и глобулярные структуры, так называемые точки и глобулы.
Бело-голубая вуаль оценивается в два балла, глобулярные признаки оцениваются в один балл, совокупность этих двух признаков уже оценивается в три балла, такое образование должно быть удалено. В данном случае это образование гистологически верифицировано как меланома кожи.
Другой симптом, симптом лучистости или симптом штрихов характерен в целом для растущих образований. Вообще этот симптом ассоциирован с ростом пигментного меланоцитарного образования и выглядит как, вот такие лучики по периферии образования, встречается в доброкачественных некоторых образованиях, в частности в шпиц невусе, но характерен и для меланомы кожи. Здесь сочетаются два признака в данном образовании: симптом лучистости и неравномерность пигментации.
Такой самостоятельный признак, как регрессивная структура также может быть встречен и в диспластических невусах и в меланоме. Имеет значение, во-первых, размер этих структур, какой процент в опухоли они занимают и сочетание, конечно, с другими признаками, в частности с большими признаками, ну и неравномерная пигментация, как вот представлено на этом изображении.
Одним из частых вопросов, который возникает при разговоре о дерматоскопии, это вопрос о том: «А нужна ли она нам вообще?» Дело в том, что когда у пациента есть единичное образование, подозрительное на меланому кожи, самое логичное решение, которое существует, это образование удалить и выполнить гистологическое исследование.
Действительно диагностическая точность гистологического исследования достигает 100 %, и не всегда понятно: зачем нам нужны такие сложные методы, зачем нам нужны дополнительные исследования, если можно просто взять и образование удалить. Действительно при единичном образовании это так, когда мы имеем нечто минимально подозрительное на меланому кожи, действительно эксцизионная биопсия с гистологией — это оптимальный выход.
Однако жизнь нам иногда подкидывает гораздо более сложные случаи, в частности на данном слайде представлен пациент с большим количеством пигментных образований, на поверхности кожи которого выявлено синхронно 9 меланом кожи. Вот эта поверхностно распространяющаяся меланома кожи с узловым компонентом, это просто поверхностно распространяющаяся меланома кожи, эта картина на фоне других меланоцитарных образований, которая в большом количестве присутствует на коже у пациента.
На следующем слайде тот же пациент, вид сбоку, ещё 2 меланомы кожи. Под номером 3 – поверхностно распространяющаяся, под номером 6 – типичная узловая меланома кожи. И вид этого же пациента со спины.
Под номерами 5 и 7 совсем ранние меланомы кожи поверхностно распространяющиеся. Наиболее крупное пигментное образование на спине, которое находится лотеральнее меланомы под номером 7, не является меланомой кожи. Это доброкачественное образование. Также видны множественные невусы этого пациента. Эта картина первично множественной синхронной меланомы у него возникла на фоне фан-синдрома.
Естественно, что в таких случаях для того, чтобы рационально вычленить, что нужно удалить у этого пациента, а что не нужно, дерматоскопия оказывает нам неоценимую поддержку.
Другой пациент с синдромом множественных диспластических невусов, без семейного анамнеза. На поверхности кожи, которого определяется единичная малозаметная частично регрессировавшая меланома, которую при общем осмотре, без использования какого-либо дополнительного оборудования, не всегда можно заметить, не каждый врач обратит на неё внимание, а поскольку она такого чёрного цвета, кто-то может примет её за камедон, или за какое-то другое образование.
Тем не менее, при дерматоскопии видно структуру, наличие участков регресса, бело-голубые структуры, характерные для мланомы кожи, гистологически это тоже было верифицировано, как меланома кожи.
Ещё один клинический пример, когда дерматоскопия может нам оказывать важную поддержку. Представлена девочка, шести лет, с гигантским невусом, умершая от меланомы кожи. Таких детей с гигансткими невусами достаточно много в популяции. В течение жизни они подвергаются значительному риску развития меланомы кожи. Их наблюдают, выполняют множество биопсий анестезионных отдельных участков невуса, при подозрении на перерождение какого-либо из участков невуса в меланому.
Техническое удаление такого гигантского невуса конечно невозможно. На поверхности кожи у девочки видно рубцы от многочисленных биопсий, большая часть из которых не была связана с верификацией меланомы кожи, то есть выполнялась, по сути, напрасно. И при всём, при этом, такое проведение регулярной биопсии не позволило своевременно предотвратить развитие заболевания у данного ребёнка.
Наблюдение с использованием дерматоскопа таких детей тоже, конечно, нам не может гарантировать то, что мы всё выявим во время, но хотя бы может нас максимально к этому приблизить. Регулярное обследование таких детей, допустим, с периодичностью раз в полгода, дерматоскоп может помочь нам увидеть те признаки заболевания, которые описывались выше, какое-то динамическое изменение в образовании, и выполнять иссечение всё-таки по показаниям.
Другой случай – два образования лицевой локализации, но в одном случае — это меланома по типу злокачественного лентиго, а в другом случае — это меланома подобная форме себорейного кератоза. Удаление такого образования, особенно если это удаление выполнено у женщины, связано с формированием серьёзного косметического дефекта. А в том случае, если эта меланома затрагивает, например веко, то и серьёзную функциональность этого дефекта.
В то же время себорейный кератоз является абсолютно доброкачественным образованием, а меланома по типу злокачественного лентиго – злокачественным. Внешне они практически неотличимы. Правильная диагностика с помощью дерматоскопии такого образования, может нам помочь избегнуть избыточного и не нужного лечения для пациента с доброкачественной формой.
Ещё один пациент с узловой формой базальноклеточного рака кожи возникшего на фоне невуса Ядассона. Как раз на дерматоскопическом снимке виден характерный признак именно базальноклеточного рака, наличие древовидных сосудов. Такие образование, мы обычно в своей практике, дифференцируем с беспигментными формами меланомы, и конечно, когда мы видим то, что это всё-таки базальноклеточный рак, то такое понимание нам даёт возможность избегнуть избыточного лечения у такого пациента.
Таким образом, показания к дерматоскопии в целом следующие, то есть это сложные клинические ситуации, наличие синдрома множественных диспластических невусов и фан-синдрома, когда у пациента на коже присутствуют много меланоцитарных образований, и мы вынуждены понимать, что из них нам нужно удалять, а что не нужно удалять:
- это синхронные метахронные меланомы на фоне того же состояния – синдрома множества диспластических невусов,
- это гигантские невусы у детей,
- это локализация образований на участках, где удаление связанно с формированием серьёзного косметического или функционального дефекта с тем, чтобы предварительно провести более менее точную диагностику.
Нам необходима дерматоскопия в тех случаях, когда нужно оценивать пациента в динамике, как пациентов с гигантскими невусами, так и пациентов с синдромом множественных диспластических невусов, где мы предполагаем развитие меланомы в течение жизни. В случаях не типичных меланом также дерматоскопия может быть нам полезна.
Итак, роль дерматоскопии в диагностике пигментных образований, это определение показаний к эксцизионной биопсии, в тех случаях, когда рутинное её выполнение не желательно. Эффективность дерматоскопической диагностики, конечно, зависит от опыта клинициста, этот метод использующего, и во всех случаях сомнительной трактовки, а такие случаи бывают и бывают довольно часто, показана всё-таки эксцизионная биопсия.
Источник
Инструментальная диагностика меланомы. Дифференциация
Для выявления в подозрительных очагах признаков, указывающих на мелапому, используется дерматоскопия, позволяющая принять решение о биопсии. В проспективном исследовании 401 очага применение дерматоскопии увеличило чувствительность критериев ABCDE от 66,6% до 80%, а специфичность – от 79,3% до 89,1%.
В исследовании эффективности дерматоскоиии с участием 60 врачей (35 врачей общей практики, 10 дерматологов и 16 дерматологов-ординаторов) неподписанные стандартные фотографии сорока очагов оценивались с помощью критериев ABCD, дерматоскопического алгоритма Menzies, дерматоскопического «правила семи признаков» и дифференциально-диагностического алгоритма, при этом чувствительность была выше, чем при оценке невооруженным глазом. Врачей проинструктировали относительно каждого из методов дерматоскоиии. Анализ стандартных фотографий невооруженным глазом обеспечил чувствительность 61% и специфичность 85% при диагностической точности 73%. Дерматоскопические фотографии повышали чувствительность (68% для дифференциально-диагностического алгоритма, 77% – для правила ABCD, 81% – для «правила семи признаков» и 85% – для дерматоскопического алгоритма Menzies). Специфичность при этом не возрастала. В своевременной диагностике мелапомы чувствительность является более важным параметром, чем специфичность. При уменьшении специфичности могло бы возрасти количество биопсий, но биопсия сама по себе является наиболее специфичным исследованием для дифференцировки меланомы и доброкачественных пигментных очагов.
Дерматоскопическими местными признаками меланомы являются следующие:
• Атипичная ретикулярная пигментная сеть (включая разветвленные полоски).
• Полосы по типу псевдоподий и радиалыю расходящихся отростков.
• Атипичные точки и округлые крапинки (глобулы).
• Отсутствие пигментной сети.
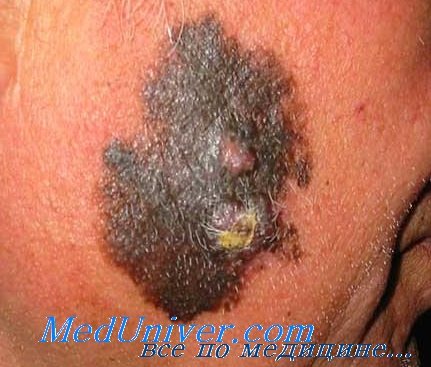
• Пятно по типу кляксы (смещенное относительно центра).
• Голубовато-белая вуаль/сине-серые крапинки в пятнистых участках (регресс).
• Вело-голубая вуаль над выступающими участками.
• Атипичные структуры сосудов.
• Бесструктурные участки светло-коричневого и коричневого цвета по периферии.
«Золотым стандартом» диагностики меланомы является биопсия кожи на полную толщину. В случае небольших размеров очага предпочтительна полная эксцизия. Если очаг слишком большой для эксцизии в амбулаторных условиях, проводится инцизионная биопсия самого темного и утолщенного участка. Частичная эксцизия меланомы в качестве первого этапа диагностики является безопасной процедурой и не увеличивает риск метастазирования. Первоначальная частичная эксцизия может дать информацию о глубине инвазии меланомы, которую используют при определении расстояния от края очага до границ эксцизии, необходимого для полного удаления опухоли. Если гистологическое заключение после частичной эксцизии противоречит клиническому диагнозу, следует выполнить более полную биопсию, либо направить пациента к хирургу для проведения дальнейших мероприятий.
При подозрении на меланому необходимо избегать поверхностной тангенциальной биопсии, поскольку может быть утрачена важная информация о глубине опухолевой инвазии. Однако широкая и глубокая тангенциальная биопсия позволяет получить более полноценный материал для патоморфологического исследования, чем единичная трепагюбиопсия. При подозрении на лентиго-меланому риск ошибочного диагноза после выполнения такой биопсии достаточно высок. Некоторые специалисты рекомендуют широкую и глубокую тангенциальную биопсию лентиго-меланомы, поскольку при обширном очаге на лице эксцизия на полную толщину может привести к неприемлемым косметическим последствиям, особенно если заболевание окажется доброкачественным.
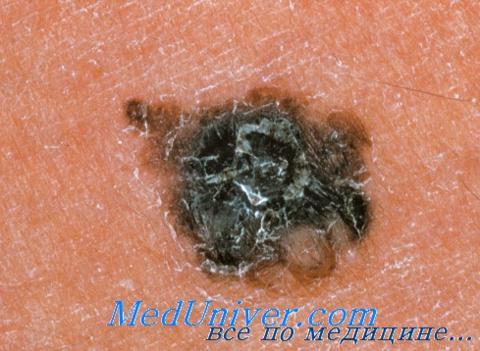
Дифференциальная диагностика меланомы
Невусы любого вида, включая врожденные, могут имитировать меланому. Поскольку врожденные невусы нередко отличаются особенно крупными размерами и асимметричной формой, необходимо выяснить, когда возник пигментированный участок. В отдельных случа ях меланома развивается во врожденном невусе, поэтому при любых изменениях такого образования необходима биопсия.
• Диспластические невусы, называющиеся также атипичными родинками, как и другие виды невусов, могут имитировать меланому. Если атипичный невус вызывает подозрение на меланому, проводится биопсия на полную толщину или глубокая тангенциальная биопсия. Периодические осмотры с фотографированием очагов в ходе наблюдения подходит только для наименее подозрительных диспластических невусов.
• Очаги себорейного кератоза обычно выглядят «наклеенными» на кожу и имеют поверхностные трещины и веррукозный (бородавчатый) вид. Это доброкачественные образования, не являющиеся предраковыми. В некоторых случаях очаги могут иметь асимметричную форму, темный цвет, неровные границы и различные оттенки пигментации. При отсутствии уверенности в диагнозе проводится биопсия.
• Актиническое лентиго часто проявляется в виде светло-коричневых пятен на лице и тыльной поверхности кистей. Большой изолированный очаг актинического лентиго на лице может имитировать лентиго-меланому. В этом случае проводится широкая и глубокая тангенциальная биопсия наиболее подозрительного участка.
• Дерматофибромы представляют собой фиброзные узлы, которые чаще всего образуются на руках и ногах. Они могут быть любого цвета – от цвета кожи до черного и часто имеют коричневый ободок. Щипковый тест и большинстве случаев приведет к «вдавливанию» очага.
• Пигментированная базальноклеточная карцинома (БКК) может напоминать меланому, однако пигмент при базальноклеточной карциноме часто рассеян по всему очагу, а сам очаг имеет другие признаки, характерные для базальноклеточной карциномы, в частности, перламутровый оттенок и валикообразные края.
– Также рекомендуем “Лечение меланомы. Рекомендации”
Оглавление темы “Поражения кожи”:
- Кожный рог. Диагностика и лечение
- Базальноклеточная карцинома. Причина и диагностика
- Лечение базальноклеточной карциномы. Рекомендации
- Плоскоклеточная карцинома. Причины появления и диагностика
- Лечение плоскоклеточной карциномы. Рекомендации
- Меланома. Клиника и формы
- Инструментальная диагностика меланомы. Дифференциация
- Лечение меланомы. Рекомендации
- Кольцевидная гранулема. Причина появления и диагностика
- Лечение кольцевидной гранулемы. Рекомендации
Источник
Дерматоскопия новообразований кожи (родинок) широко применяется в практике дерматологов. В чем заключается суть этого метода?
Метод дерматоскопии
Впервые дерматоскопия родинок начала применяться в восьмидесятых годах прошлого века. Ее доступность, простота и информативность обеспечила популярность среди практикующих врачей.
В основе метода лежит осмотр кожи под увеличением (in vivo). Это позволяет оценить изменения следующих структур:
- Эпидермиса (его цвет и структуру).
- Дермо-эпидермального соединения.
- Дермы (ее сосочкового слоя).
Исследование кожных образований проводится при помощи дерматоскопа. Это специальный прибор, который освещает поле визуализации и увеличивает, что позволяет рассмотреть глубже расположенные структуры кожи. Также дерматоскоп устраняет отражение света эпидермисом. Это достигается плотным прижатием прибора к очагу поражения после предварительного смазывания кожи иммерсионным маслом или водой.
Дерматоскопия родинок позволяет оценить ряд базовых признаков, которые указывают на доброкачественный или злокачественный характер новообразования. К ним относят:
- цвет;
- форму;
- пигментную сеть (негативную и псевдосеть);
- симметрию;
- радиальную лучистость;
- ромбовидные и кольцевидно-зернистые структуры;
- глобулы и точки;
- зоны гиперпигментации и отсутствия структуры;
- сосуды.
Методика проведения исследования
Проведение дерматоскопии невозможно без следования определенным правилам. На первом этапе врач должен определиться с природой новообразования, установить его происхождение – меланоцитарное или немеланоцитарное, сосудистое. Если опухоль пигментирована, нужно придерживаться дифференциально-диагностического алгоритма, который рекомендует Международное общество дерматоскопии.
Онконастороженность всегда должна присутствовать при проведении исследования. Если врач обнаруживает меланоцитарное поражение, необходимо оценить степень вероятности меланомы.
Следование дерматоскопическим алгоритмам повышает диагностическую чувствительность метода до 92% (65% при обычном осмотре). При этом необходимо оценить 7 признаков меланомы, которые делятся на 2 группы:
- большие критерии;
- малые критерии.
Большие критерии
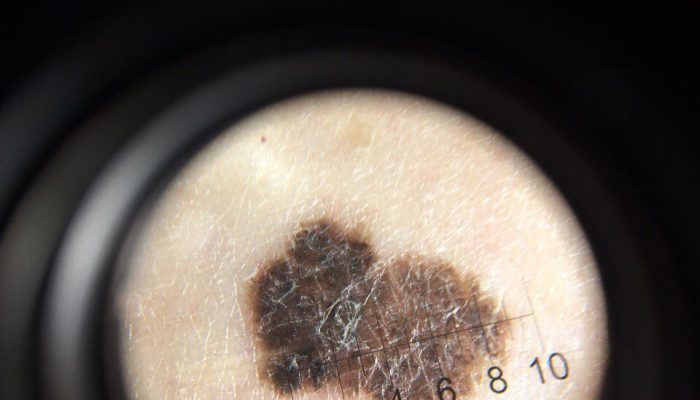
К большим критериям меланомы при дерматоскопии относят следующие признаки:
- бело-голубые структуры (вуаль);
- атипичную пигментную сеть;
- патологически образованные сосуды.
Бело-голубую вуаль считают значимым дерматоскопическим признаком. При этом врач наблюдает большие бело-голубые поля без четких границ. Вуаль может быть видна на части опухоли или на всей ее поверхности.
Обнаружение бело-голубых структур в сочетании с полихромией (множеством цветов образования) и атипичной пигментной сетью очень подозрительно в отношении меланомы.
Атипичная пигментная сеть встречается при меланоцитарной дисплазии. Это может быть меланома или невус Кларка. Для такой сети характерна неравномерная пигментная окраска, гиперпигментированные участки на периферии образования.
Атипичная сеть – это косвенный признак злокачественных новообразований кожи, но если он сочетается с обрывом границ пигментации (резким переходом опухоли в здоровую ткань), это должно сразу насторожить врача.
Из патологически сформировавшихся сосудов прогностически неблагоприятным считается обнаружение древовидных и точечных, которые встречаются при различных формах раках кожи. Также при меланоме можно увидеть единичные «сосуды-шпильки».
Малые критерии
Малые критерии не столь опасны, как большие, однако при их выявлении требуется исключить меланому. Наиболее важными считаются:
- неравномерная лучистость;
- неравномерные глобулы;
- зоны с отсутствием структуры;
- рубцовоподобные структуры (регрессии).
Радиальная лучистость относится к важным дерматоскопическим признакам. В злокачественных опухолях участки ее расположены асимметрично, линии неправильные, пигмент распределен неравномерно.
Для пигментных поражений кожи характерно наличие глобул. Это специфические включения, их окраска колеблется от серо-коричневого до черного цвета. Они не бывают красными.
Глобулы обычно округлые, имеют четко очерченные границы и похожи в пределах одного образования. Такие включения называют типичными.
Если же их размеры, форма, границы и цвет значительно отличаются, это может свидетельствовать о меланоме. Такие глобулы относятся к атипичным, или неравномерным. Расположение их в опухоли обычно беспорядочное.
Бесструктурные зоны – это особые участки пигментации, занимающие более 10% всего образования. У них нет четких границ, эти участки могут соседствовать со структурными элементами – сосудами или глобулами, сетью. Если опухоль окрашена бесструктурно, она подозрительна в отношении базалиомы и меланомы.
Сочетание больших и малых критериев при дерматоскопии делает диагноз злокачественного поражения очень вероятным.
Динамическая дерматоскопия

Исследование образований при помощи дерматоскопа в динамике позволяет врачу выявить подозрительные изменения. Также это влияет на выбор оптимальной тактики лечения в случае активных, быстрорастущих невусов. Если родинки расположены в области, эстетически значимой для пациента или с затрудненным хирургическим доступом, динамическая дерматоскопия позволяет избежать ненужной операции.
При исследовании кожи врач проводит фотосъемку всех образований и заносит эти данные в компьютер. Так составляется специальная дерматологическая фотокарта пациента. При повторном осмотре результаты сравниваются, и при выявлении подозрительных изменений проводится развернутое обследование.
Дерматоскопия на сегодняшний день является ценным диагностическим методом, который значительно повысил выявляемость меланомы и базалиомы и тем самым улучшил прогноз для пациентов.
Источник

