Диагноз по мкб впч

Вирусом папилломы заражен каждый третий человек. В организме вирус долгое время, может никак не проявляться, но как только иммунитет человека снижается, он активируется, и на коже появляются наросты и бородавки. При отсутствии терапии через какое-то время болезнь будет прогрессировать, а некрасивые кожные наросты будут распространяться по всему телу.
Надо сказать, что полностью удалить вирус из организма не получится – заразившись им однажды, человек обречен, жить с ним постоянно. Но, дезактивировать его возможно, поэтому при первых признаках заболевания необходимо обращаться к специалисту и начинать грамотное лечение.

Что такое ВПЧ и ее причины?
Папиллома кожи – это доброкачественное кожное заболевание, которое развивается после проникновения вируса папилломы в организм человека. Инкубационный период вируса продолжается от нескольких дней до нескольких месяцев. После того, как вирус попадает в организм человека, он начинает активно размножаться и поражать эпителиальные клетки. Клетка, инфицированная вирусом, становится доброкачественной опухолевой клеткой.
Важно!
При возникновении благоприятных условий, доброкачественные клетки могут становиться злокачественными, и вызывать онкологические патологии.
В 60% случаев заражение ВПЧ происходит во время полового контакта, также вирус может проникнуть в организм через поврежденные слизистые.
Спровоцировать появление кожных наростов и бородавок могут следующие факторы:
- снижение иммунитета;
- расстройства нервной системы, в том числе стрессы и депрессии;
- вредные привычки;
- прием медикаментозных препаратов длительное время;
- недавно перенесенные заболевания инфекционного характера.
Важно!
При появлении на поверхности эпителия новообразований, их ни в коем случае нельзя подвергать механическому воздействию, поскольку в этом случае будут заражаться здоровые клетки, и заболевание примет множественную форму – папилломатоз.

Типы ВПЧ по коду и их особенности
Итак, по МКБ 10 ВПЧ делятся следующим образом:
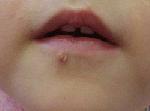
- если наросты поражают губы – это группа Д23,0;
- веки – Д23,1;
- уши и наружный слуховой проход – Д23,2;
- лицевая область – Д23,3;
- область головы и шеи – Д23,4;
- живот, спина и грудина – Д23,5;
- плечи и руки – Д23,6;
- область тазобедренного сустава – Д23,7;
- если уточнить локализацию не удается – Д23,9.
Подобные наросты могут иметь повышенную онкогенность, их выделяют в особую группу – В97,7, а аногенитальные наросты и бородавки относятся к группе А63,0.
Что касается бородавок, локализованных на внутренних органах, они классифицируются так:
- наросты на глотке и ротовой полости – Д10;
- образования в кишечнике и в заднепроходной области – Д12;
- на органах дыхания и в среднем ухе – Д14;
- в молочной железе – Д24;
- новообразования доброкачественного порядка в матке – Д26;
- в мочевых органах – Д30.
В чем опасность вируса №10 по международной классификации болезней?
Вирус по МКБ 10, точно также как и другие виды папилломы могут привести к развитию онкологических заболеваний. В большей степени это затрагивает людей, которые входят в группу риска:
- ВИЧ-инфицированные;
- злоупотребляющие алкоголем;
- курящие;
- имеющие множественные и беспорядочные половые связи.
Кроме того, вирус по МКБ 10, локализованная на веке может приводить к хроническим заболеваниям глаз и даже к полной слепоте, папиллома, находящаяся на небе, может спровоцировать дыхательные спазмы и онкологические процессы в гортани, на языке – к потере чувствительности, в носу – к утрате обоняния.
Справка! Все эти явления, безусловно, происходят не сразу, а развиваются с течением времени, поэтому очень важно своевременно обращаться к специалисту и правильно лечить патологию.
Признаки недуга
Чаще всего бородавки появляются на руках. Такая локализация характерна для детей и подростков.
Простые бородавки представляют собой твердые образования размером от 1 мм. Такие образования имеют тенденцию к слиянию, поэтому часто захватывают большие площади.
Подошвенные бородавки могут причинять боль при ходьбе, их часто путают с мозолями, однако, в отличие от бородавок, мозоли имеют ровную поверхность и кожный рисунок. Плоские бородавки имеют цвет нормальных кожных покровов и представлены плотными папулами. Форма их может быть разной, и они часто сопровождаются зудом, гиперемий, болезненностью и воспалением.
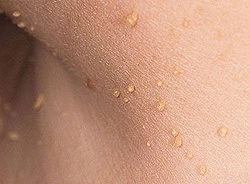
Акрохорды встречаются чаще всего после 50 лет. Это нитевидные бородавки, которые чаще всего локализуются вокруг глаз, в паху, в подмышечных впадинах и на шее. По сути, это длинные эластичные кожные образования, достигающие в длину 5 мм. При травматизации образования могут воспаляться. Часто образуются при наличии полипов в толстом кишечнике.
Довольно редко встречается бородавчатая эпидермодисплазия. Это множественные красные бляшки на стопах и кистях. Такая патология часто трансформируется в плоскоклеточную карциному.
Локальная гиперплазия – это новообразования в полости рта. Представляет собой сосочковые папулы, которые имеют тенденцию к сливанию.
Остроконечные кондиломы иногда не представляют опасности, а в других случаях крайне подвержены злокачественной трансформации. Очень часто образуются одновременно с онкологическими новообразованиями в шейке матки.
Редкое заболевание ювенильный папилломатоз гортани сопровождается разрастанием ткани на голосовых связках, что приводит к нарушению циркуляции воздуха и к затруднению речи.
Механизм заражения
Заражению способствуют микротравмы коже – царапины, ранки, потертости.
Пути передачи вируса следующие:
- самый распространенный путь – половой контакт;
- несоблюдение личной гигиены при посещении общественных туалетов, душевых, спортзалы, бани и т. д.;
- заражение может произойти от инфицированной матери к ребенку при родах;
- самозаражение – повреждение собственных новообразований при бритье, натирании одеждой и т. д.
Справка! В окружающей среде вирус крайне нестабилен, поэтому чаще всего заражение происходит непосредственно при контакте с носителем.

Места локализации
В принципе папилломы могут появляться на любом участке тела, на:
- голове – может быть в виде утолщенного образования или образования на ножке;
- половых органах;
- руках и ногах;
- груди, спине и шее;
- лице;
- ушах;
- глазах;
- губах, языке, в ротовой полости;
- в подмышечных впадинах;
- внутренних органах.
Методы диагностики
Диагностировать заболевание труда не составляет. При визуальном осмотре образования специалист определит наличие недуга. Если папилломы локализуются на половых органах, женщине необходимо обращаться к гинекологу, а мужчине – к андрологу. При этом, женщинам чаще всего достаточно визуального осмотра, а мужчинам придется пройти уретроскопию, поскольку остроконечные кондиломы у мужчин могут поражать мочеиспускательный канал в том числе.
Чтобы окончательно убедиться в правильности диагноза, а также для определения вида заболевания по МКБ необходимо пройти дополнительное обследование – ПЦР. Для этого пациент должен сдать кровь и соскобы.
Лечение папилломы по МКБ 10.
Лечение папилломы основано на ее удалении. Способов удалить нарост много, и оптимальный метод определяется специалистом исходя из локализации образования и обширности площади поражения.
Это может быть:
- удаление скальпелем;
- лазерное удаление;
- электрокоагуляция;
- криотерапия.
Справка! Удалять бородавки можно и при помощи народных средств. Это потребует больше времени, но результат, как правило, имеет место. Чаще всего используются растения, в составе которых имеется большое количество фитонцидов – чистотел, каланхоэ, чеснок и прочие.
Иммуномодулирующие препараты
Кроме того, пациентам назначаются иммуномодулирующие препараты:
- препарат Ликопид;
- препараты из групп интерферонов – Виферон, Кипферон;
- растительные иммуномодуляторы – Панавир, препараты эхинацеи.
Противовирусные препараты
Могут быть назначены противовирусные средства:
- Изопринозин
- Индинол.
Важно!
Назначать медикаментозные средства, их дозировку и курс лечения, может только квалифицированный специалист.
Задача лечения – снизить активность вируса, укрепить иммунную систему и препятствовать распространению наростов на коже и внутренних органах.
Профилактика заражения
К сожалению, к 20 годам практически все люди оказываются зараженными вирусом папилломы, это происходит потому, что вирус предается при любых кожных контактах (за исключением аногенитальных бородавок, которые передаются только при интимной близости).
Чтобы не допустить обострения инфекции необходимо:
- проходить диагностическое обследование раз в полгода;
- укреплять иммунитет;
- при необходимости удалять появившиеся бородавки.
Чтобы не допустить заражения ВПЧ необходимо:
- соблюдать гигиенические правила;
- использовать барьерные способы контрацепции;
- вакцинироваться Гардасилом или Цевариксом.
Беременным женщинам во избежание передачи вируса ребенку рекомендуется своевременно диагностировать наличие недуга и пролечиваться.
Бессимптомным носителям вируса необходимо в качестве профилактики проходить терапию цитостатиками – они будут тормозить развитие инфекции.
Заключение и выводы
Существует более 100 вирусов, которые способны спровоцировать появление кожных наростов. Именно поэтому они нуждаются в определенной систематизации и в специальных обозначениях.
МКБ – международная классификация болезней включает в себя информацию о самом вирусе, причинах развития патологии, симптомах и препаратах, которые могут помочь справиться с заболеванием.
Время от времени происходит пересмотр классификации, и в этом случае ее номер изменяется. МКБ 10 – это десятая версия классификации, используя которую каждый врач может проверить назначенную им терапию в соответствии с показателями, а в случае с папилломой установить также вид вируса.
Источник
Содержание
- Описание
- Дополнительные факты
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Папилломы.
Папилломы
Описание
Папиллома. Доброкачественное опухолевидное образование кожи и слизистых вирусной этиологии. Имеет вид сосочка на узком основании (ножке), мягкой или плотной консистенции, от светлого до темно-коричневого цвета. Локализация папиллом на коже приводит к образованию косметического дефекта, в гортани – нарушению дыхания, голоса, на слизистой внутренних органов – изъязвлениям и кровотечениям. Возможны рецидивы заболевания, самое грозное осложнение – злокачественное перерождение. Удаление папиллом может проводится электрокоагуляцией, криодеструкцией, хирургическим иссечением, радиоволновым методом или лазерным воздействием.
Дополнительные факты
Папилломы. Это заболевание, поражающее эпителиальные клетки и кожу. Причиной папиллом является вирус папилломы человека, который относится к семейству Papoviridae, группе Papillomavirus Среди ВПЧ выделяют вирусы с высоким и низким онкогенным риском. Онкогенность папиллом объясняется способностью вируса интегрировать свою ДНК в геном клеток человека.
Папилломы
Патогенез
Попадая в организм человека, на начальном этапе ВПЧ поражает базальные клетки эпителия. Микротравмы, потертости, трещины и другие повреждения кожи способствуют проникновению вируса папилломы в организм. В течение длительного времени вирус может первично размножаться, не проявляясь клинически (хроническое носительство). Если вирус размножается в поверхностных слоях кожи, то со временем даже при хроническом носительстве вируса папилломы наблюдается гиперплазия клеток.
Поскольку вирус папилломы человека нестоек во внешней среде, то заражение происходит при прямых контактах. Беспорядочные сексуальные связи приводят к заражению; курение, беременность, эндометриоз, авитаминоз, иммунодефициты являются предрасполагающими факторами, чтобы при взаимодействии с вирусом произошло заражение. Риск заражения возрастает при частых контактах с обнаженной кожей человека, например при массаже.
Симптомы
Папиллома является новообразованием кожи или слизистых и внешне выглядит как сосочковое разрастание, которое выступает над окружающей тканью. Локализуются папилломы на коже, слизистых оболочках, в паховой области и на половых органах, в некоторых случаях папилломы обнаруживаются в почечных лоханках и на слизистой мочеточников.
Поскольку папиллома состоит из соединительной ткани, покрытой кожей и содержит в себе сосуды, то при ее травматизации возможны кровотечения. Новообразование разрастается вверх наружу в виде рассеянных сосочков в различных направлениях и внешне напоминает цветную капусту.
Цвет кожи может не изменяться, но в большинстве случаев папилломы имеют цвет от белого до грязно-коричневого. Излюбленная локализация – кожа кистей и рук. У пациентов с иммунодефицитами папилломатоз принимает распространенный характер. Первичные изменения на кожи начинают проявляться через 1-6 месяцев после заражения. Концентрация вируса в пораженных участках достигает максимума к 6-ому месяцу с момента заражения, именно этот период является наиболее заразным.
В зависимости от типа вируса, клинические проявления папиллом вариабельны. Так, вульгарные папилломы выглядят в виде твердой шишки диаметром от 1мм с грубой ороговевающей поверхностью. Вульгарные папилломы склонны к слиянию, а потому часто поражают значительные участки кожи. Локализуются простые (вульгарные) папилломы повсеместно, но чаще ими поражается кожа пальцев и тыльной стороны ладоней. У детей особенно младшего возраста папилломами поражаются колени, это связано с физиологическими особенностями, так как дети ползают без одежды. Обычно вульгарные папилломы расположены группками, однако возможно длительное существование единичного элемента в течение нескольких лет. Иммунодефицитные состояния и общие заболевания способствуют распространению процесса, в единичных случаях вульгарная папиллома малигнизируется.
Возбудителями подошвенных папиллом являются ВПЧ 1,2,4. Через несколько месяцев после инфицирования на коже подошвы появляется небольшая блестящая шишечка, которая имеет все признаки обычной папилломы и окружена выступающим ободком. В некоторых случаях вокруг одной папилломы появляются дочерние новообразования небольших размеров, которые внешне напоминают пузырьки. Тогда диагностируют мозаичный папилломатоз.
Папилломы на подошвах часто болезненны, особенно при ходьбе. Примерно в 30% случаях они саморазрешаются, чаще самовыздоровление наблюдается у детей младшего возраста. Их часто путают с мозолями, которые появляются между пальцами при длительном сдавливании. Однако мозоли в отличие от папиллом имеют гладкую поверхность и сохраняют кожный рисунок.
Возбудителями плоских папиллом являются ВПЧ 3,10. Эти папилломы неизмененного цвета кожи и выглядят в виде гладких плоских шишечек, иногда могут быть желтоватого или слегка розового оттенка чаще округлых очертаний. Встречаются и многоугольные подошвенные папилломы. Новообразования причиняют боль, зудят, пораженный участок гиперемирован.
Нитевидные папилломы диагностируют у половины обратившихся в возрасте старше 50-ти лет по поводу новообразований на коже, их еще называют акрохордами. Они локализуются на коже вокруг глаз, в области паха, в подмышечных впадинах и на шее. Сначала появляются шишечки небольшого размера желтоватого оттенка, которые в дальнейшем увеличиваются и постепенно преобразуются в плотные удлиненные эластичные образования размером до 5-6мм. Если акрохорды локализуются в местах, где возможна травматизация, то они воспаляются и причиняют боль. Нитевидные папилломы не склонны к самопроизвольному исчезновению. У пациентов с диагностированными нитевидными папилломами достаточно часто наблюдаются полипы прямой кишки.
ВПЧ 13, 32 вызывают локальную эпителиальную гиперплазию, которая характеризуется появлением на слизистой оболочке рта и на красной кайме губ мелких сосочковых новообразований, которые слегка возвышаются над кожей и склонны к слиянию.
Одними из редко встречающихся папиллом являются папилломы Левандовского-Лютца (бородавчатая эпидермодисплазия). Болеют в основном дети и подростки. Иногда бородавчатая эпидермодисплазия носит семейный характер. Клинически выглядит как множественные красно-коричневатые пятнистые папилломы на кистях и стопах. Если папилломы расположены на участках кожи, которые наиболее подвержены ультрафиолетовому излучению, то в 30% случаев они малигнизируются и перерождаются в злокачественные опухоли с прорастанием в соседние ткани.
ВПЧ, которые являются возбудителями остроконечных кондилом, могут быть с низким, средним и высоким риском онкологического перерождения, поэтому при диагностировании остроконечных кондилом всегда нужно проходит ПЦР-обследование. Инкубационный период от нескольких недель до нескольких месяцев. Поскольку в некоторых случаях изменения минимальны, то эти папилломы остаются незамеченными. Основной путь передачи – половой. В группу риска входят люди с иммунодефицитами и часто меняющие половых партнеров. Внешне выглядят как розовые или бледно-серые пигментированные остроконечные наросты на ножке.
В большинстве случаев отмечается боль, жжение, зуд, раздражение при прикосновении и трении нижним бельем, часто травмируются и кровоточат. Локализуются в преддверии влагалища, на малых половых губах, реже остроконечные кондиломы встречаются во влагалище и на шейке матки. У мужчин поражается отверстие мочеиспускательного канала. Зона поражения зависит от сексуального поведения так, у лиц, практикующих анальные контакты, остроконечные кондиломы встречаются в области промежности и в перианальной зоне. В некоторых случаях остроконечные кондиломы диагностируют на слизистой рта и на красной кайме губ, что опять-таки связано с особенностями половой жизни.
Ювенильные папилломы гортани регистрируют редко, их вызывает ВПЧ 6,11; болеют по большей части дети до пяти лет. Инфицирование происходит во время родов, когда у роженицы имеются папилломы во влагалище и ребенок во время прохождения по родовым путям, делает преждевременный вдох. Заболевание характеризуется папилломчатыми разрастаниями на голосовых связках, что ведет к затруднению циркуляции воздуха и к нарушениям речи.
Диагностика
Диагностика папиллом проводится дерматологом или венерологом. Из-за большого количества типов вируса она имеет свои особенности. Поставить точный диагноз на основании визуального осмотра можно только в классическом случае остроконечных кондилом, однако это не дает точной информации о типе вируса и его онкогенности. Поэтому при подозрении на папилломатозную природу новообразований, прибегают к ПЦР-диагностике ДНК вируса.
ПЦР-диагностика позволяет не только подтвердить наличие вируса папилломы человека в организме и определить его тип, но и диагностировать какое количество вирусов имеется в организме на момент проведения анализа. Это имеет диагностическое значение, так как, зная процент содержания вируса и его тип, можно определить примерные сроки заражения и выявить контактных лиц с целью обследования и назначения превентивной терапии. ПЦР-диагностика так же дает информацию о том, имеют ли папилломы хроническое течение или же они являются следствием одномоментного снижения иммунитета. Благодаря таким данным можно назначить адекватную терапию.
Если единственным методом лечения является удаление папиллом, то параллельно с оперативным вмешательством проводят биопсию для проведения цитологического исследования. Гистологическое обследование ткани папиллом дает более точные результаты, так как обследованию подлежат как клетки, так правильность расположения их слоев и особенности строения ткани. Это дает достоверные результаты о степени изменений в организме и о вероятности малигнизации, так как длительно текущие и нелеченые папилломы чаще приводят к онкологическим заболеваниям, чем вовремя выявленный ВПЧ с высокой степенью онкориска.
Как правило, ПЦР-диагностика носит скриниговый характер и, если анализ подтверждает наличие вируса, то проводят дополнительное исследование.
Лечение
Схема лечения папиллом в каждом конкретном случае подбирается индивидуально. Если во время диагностики обнаруживается ВПЧ, но клинических проявлений еще нет, то назначают превентивную терапию цитостатиками. Она является довольно эффективной и позволяет «усыпить» вирус на несколько лет. Пациентам, являющимися носителями ВПЧ, рекомендуется периодически проводить ПЦР-обследование и пользоваться барьерными средствами контрацепции, дабы не подвергать опасности заражения вирусом папилломы человека своего партнера.
Инозин пранобекс – препарат для лечения папиллом из группы противовирусных средств, который подавляет размножение вирусов. Он является одним из наиболее предпочтительных, так как обладает иммуномодулирующими свойствами. Показаниями для применения являются диагностированные папилломы с сочетанием других вирусных инфекций, таких как цитомегаловирусные инфекции, вирусы кори и паротита. Наличие вируса герпеса, хронических вирусных гепатитов и иммунодефицитов так же требует включения Изопринозина в схему лечения. Поскольку терапия папиллом длительная, инозин пранобекс необходимо принимать только под контролем врача, так как необходим контроль лабораторных показателей. Применение иммуномодуляторов и курсы витаминов показаны всем пациентам с ВПЧ.
Если имеются проявления ВПЧ на коже и слизистых, то в зависимости от локализации и симптоматики прибегают к криодеструкции папиллом, электрокоагуляции или удалению папиллом лазером. Возможно применение еще одного современного способа хирургического лечения – удаление папиллом радиоволнами. Если же папиллома имеет признаки малигнизации, то проводят иссечение скальпелем пораженной зоны с захватом здоровых тканей.
Следует учитывать, что удаление папиллом не ведет к полному выздоровлению, так как на сегодняшний день препаратов, которые губительно действуют на ВПЧ, нет. Поэтому пациентам с ранее диагностированными папилломами необходимо периодически проходить обследование и проводить курсы противовирусной терапии.
Поскольку ВПЧ в основном передается половым путем, то единственной профилактикой папиллом является барьерный способ контрацепции. При планировании беременности необходимо проводить диагностику и, если требуется, то лечение вируса, чтобы снизить вероятность заражения ребенка во время родов и в первые годы жизни.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
